Einführung
Der Nutzen implantierbarer Kardioverter-Defibrillatoren (ICD) bei der Verringerung des Herzstillstands wurde in vielen Studien nachgewiesen.1-4 Initiale ICD-Therapie ist in der Regel Antitachykardie-Stimulation (ATP) für langsame ventrikuläre Tachykardien (VT), während schnelle VT und Kammerflimmern (VF) mit hochenergetischen Schocks behandelt werden. Die meisten (66% -76%) der in der VF–Zone nachgewiesenen ventrikulären Arrhythmien sind schnelle monomorphe VT5-8, die durch ATP ohne energiereiche Schocks beendet werden können.9-11 Mehrere Studien haben gezeigt, dass die empirische Programmierung von 1 ATP-Burst in der schnellen VT-Zone bei der Beendigung einer schnellen VT mit einer Zykluslänge (CL) zwischen 320 und 240 Millisekunden (ms) sehr effektiv ist, was darauf hindeutet, dass ATP den Bedarf an hochenergetischem Schock verringern kann, ohne die Morbidität zu erhöhen.6-8,12,13 Veröffentlichte Daten legen jedoch nahe, dass die ATP-Wirksamkeit geringer ist, wenn VT CL
270 ms,7 während die Wirksamkeit der Erhöhung der Anzahl der ATP-Bursts für sehr schnelle VT noch umstritten ist.8,14 Darüber hinaus ist Short CL ein Prädiktor für ATP-Versagen und VT-Beschleunigung.11,15 Schließlich erfordern Geräte bei ineffektiver ATP eine erneute Erkennung und Kondensatorladung vor der Schockabgabe, was zu einer längeren Episodendauer führt und das Risiko einer Synkope erhöhen kann. Darüber hinaus haben mehrere Studien gezeigt, dass Schocks nicht harmlos sind und zu einem 3-fachen Anstieg des Mortalitätsrisikos führen können.16-18
Die Möglichkeit der Programmierung von ATP-Bursts vor dem Laden (BC) und / oder während des Ladens (DC) in der VF-Zone (EnTrust-Studie19) wurde entwickelt, um eine Verzögerung der hochenergetischen Schockverabreichung bei ATP-Versagen zu vermeiden und gleichzeitig das Potenzial für eine harmlose VT-Terminierung in der VF-Zone aufrechtzuerhalten. Die Wirksamkeit dieser Art der Programmierung wurde in einer breiten Population von Patienten in der täglichen klinischen Praxis nicht bewertet. Ziel dieser Studie war es, das Wirksamkeits- und Sicherheitsprofil von ATP BC und / oder ATPDC bei ICD-Patienten mit schneller VT in der VF-Zone zu bewerten und Prädiktoren für die Wirksamkeit in unserer Population zu beschreiben.
Methodenstudiendesign und Ziele
Wir analysierten Daten aus der UMBRELLA-Studie, einer multizentrischen prospektiven Beobachtungsstudie mit ICD-Patienten, die vom CareLink-Überwachungssystem verfolgt wurde. Patienten, bei denen Episoden einer anhaltenden monomorphen VT in der VF-Zone festgestellt wurden, wurden aufgenommen. Wir verglichen die Sicherheit und Wirksamkeit eines einzelnen ATP-Burst-DC mit einer Strategie von 2 aufeinanderfolgenden ATP-Sequenzen (ATP BC / ATP DC) zur Beendigung von VT-Episoden (CL 200-320ms). Wir führten univariate und multivariate Analysen durch, um Prädiktoren für die ATP-Wirksamkeit zu beschreiben.
Das UMBRELLA-Register
Die vorliegende Untersuchung wurde im Rahmen des Nationalen UMBRELLA-Registers (Inzidenz von Arrhythmien in der spanischen Bevölkerung mit einem implantierbaren Medtronic-Herzdefibrillatorimplantat, NCT01561144) entwickelt. Dieses Register ist eine prospektive und retrospektive Studie der Bevölkerung implantiert mit einem Medtronic ICD in Spanien. Der prospektive Teil der UMBRELLA-Studie (seit 2011) umfasst alle Patienten, denen in Spanien ein Medtronic ICD implantiert wurde, mit prospektiver Erfassung aller arrhythmischen Ereignisse und ICD-Interventionen über das CareLink-Überwachungssystem. Alle Patienten, denen vor 2011 ein Medtronic ICD implantiert wurde und die bereits über das CareLink-System nachbeobachtet wurden, wurden in das UMBRELLA-Register aufgenommen, ihre klinischen und demografischen Merkmale wurden zum Zeitpunkt der ICD-Implantation erfasst und alle vom Überwachungssystem gemeldeten arrhythmischen Ereignisse und ICD-Interventionen wurden aufgenommen. Diese Patienten werden seit 2011 prospektiv nachbeobachtet. In der vorliegenden Untersuchung gingen die Patienten sowohl aus der Studie als auch aus dem Register aus. Alle während des CareLink-Monitorings vom ICD abgerufenen Informationen wurden analysiert. Die aufgezeichneten Episoden wurden von einem Gutachterausschuss überprüft. Eine weitere Beschreibung dieses Registers wurde an anderer Stelle berichtet.20
Nach Abschluss dieser Subanalyse hatte die UMBRELLA-Studie 1645 Patienten aus 38 Zentren und 6829 Episoden von VT. Unter 1645 Patienten erfuhren 288 1149 Episoden des ventrikulären Rhythmus, der in der VF-Zone entdeckt wurde. Von ihnen erhielten 662 monomorphe VT, die ATP BC / ATP DC erhielten. Von 662 Episoden wurden 120 aus der Analyse eliminiert, um Selektionsverzerrungen zu vermeiden (siehe unten für Details). Die restlichen 542 Episoden bei 240 Patienten wurden in der vorliegenden Studie analysiert (Abbildung 1). Ventrikuläre Ereignisse, die von der Studie ausgeschlossen waren, waren meist VF / polymorphe VT (287 ) oder langsame VT, die nach einem ATP-Burst in die VF-Zone beschleunigt wurden (79 ). Die Studie wurde mit ethischer Genehmigung durchgeführt. Von allen Patienten wurde eine schriftliche Einverständniserklärung eingeholt.
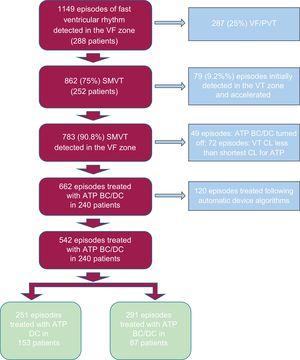
Selection algorithm for ventricular arrhythmias episodes detected in the VF zone. ATP, antitachycardia pacing; BC, before charging; CL, cycle length; DC, during charging; SMVT, sustained monomorphic ventricular tachycardia; VF, ventricular fibrillation; PVT, polymorphic ventricular tachycardia.
Arrhythmie Definition und Geräteprogrammierung
Nach vorgegebenen Kriterien wurde Arrhythmie als VT klassifiziert, wenn sie mit einer plötzlichen Änderung der Herzfrequenz begann, regelmäßige R–R-Intervalle aufwies und die Morphologie des Elektrokardiogramms sich von der nativen ventrikulären Leitung unterschied. Arrhythmie CL wurde als Mittelwert der 8 Intervalle vor dem Nachweis angegeben. Episoden ventrikulären Ursprungs mit CL zwischen 320 und 200 ms, die in der VF-Zone nachgewiesen wurden, wurden in die Studie einbezogen.
Es wurden nur Episoden mit aktiviertem ATP BC/ATP DC aufgenommen. Die Episoden wurden basierend auf 2 Programmmodalitäten für die ATP BC / ATP DC-Funktion unterteilt (Abbildung 2)21. Die anfängliche ATP DC-Funktionsprogrammierung (ATP DC oder ATP BC / ATP DC) lag im Ermessen des Klinikers. Patienten und Episoden wurden basierend auf der anfänglichen Geräteprogrammierung in 2 Gruppen eingeteilt.
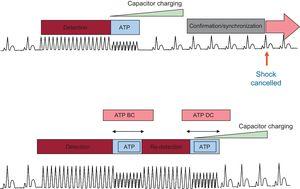
Implantierbarer Kardioverter-Defibrillator-Funktionsalgorithmus für ATP BC und DC. Nur ATP DC (obere Platte) und BC/DC (untere Platte). ATP, antitachykardie stimulation; BC, vor dem laden; DC, während des ladevorgangs. Modifiziert mit Genehmigung von Schwab et al.21
Die erste Modalität (ATP DC) besteht aus 1 ATP-Burst während des Ladevorgangs: Nach der Erkennung beginnt der ICD mit dem Laden und liefert gleichzeitig 1 ATP-Burst. Wenn 4 der ersten 5 Intervalle nach dem Kondensatorladeende nicht in der VT-Zone liegen, wird der Schock abgebrochen, andernfalls wird ein hochenergetischer Schock ohne weitere Verzögerung abgegeben. Die zweite Modalität (ATP BC / ATP DC) programmiert 1 ATP Burst BC: Nach der Erkennung liefert der ICD 1 ATP Burst, ohne den Ladevorgang zu starten. Darauf folgt ein Redetektionsalgorithmus, der, wenn der VT anhält, mit dem Laden beginnt, während der zweite Burst geliefert wird. Dieser Algorithmus verlängert die Zeit bis zur Schockabgabe geringfügig. Dennoch ermöglicht es die Verabreichung von 2 ATP-Bursts, führt einen Redetektionsalgorithmus zwischen dem ersten und dem zweiten Burst ein und vermeidet eine Kondensatoraufladung, wenn der erste Burst wirksam ist. Die Anzahl der für die Detektion erforderlichen Intervalle wurde nominell auf 12/16 nach dem ersten Burst in der ATP BC / ATP DC-Gruppe festgelegt. Die verbleibenden Gerätefunktionen wurden nach Ermessen des Arztes entsprechend den Merkmalen des Patienten und der zugrunde liegenden Herzerkrankung programmiert.
Die ATP BC / ATP DC-Funktion wird durch 3 automatische Algorithmen erweitert, die basierend auf der Effektivität des ersten ATP-Bursts in einer Episode in der Lage sind, in nachfolgenden Episoden von ATP DC zu ATP BC und umgekehrt zu wechseln oder ATP auszuschalten. Diese automatische Programmierung könnte zu einer falschen Interpretation der Wirksamkeit von ATP führen. 90% von ihnen resultierten aus einem automatischen Wechsel von ATP DC zu ATP BC / ATP DC nach 1 Episode von VT, die wirksam mit ATP DC behandelt wurde. Das Ziel dieses Schalters ist es, den Batterieverbrauch zu sparen, wodurch eine Ladung vermieden wird, und bei Bedarf 2 ATP-Bursts (ATP BC und ATP DC) zu liefern. Die Episoden wurden aus der Analyse eliminiert, da sie einen Selektionsbias einführten und die Wirksamkeit von ATP BC / ATP DC überschätzen konnten.
Wenn verfügbar, wurde das Fernfeld-Elektrokardiogramm vor der Erkennung überprüft, um die Rhythmusklassifizierung zu unterstützen. Die Episodendauer wurde vom ersten Tachykardie-Beat bis zum ersten nicht-tachykardischen Beat gemessen. Beschleunigung wurde definiert als eine CL-Reduktion von mehr als 10% nach der Therapie. Episoden in der VT- oder schnellen VT-Zone, die nach einem ATP-Burst beschleunigt und in der VF-Zone nachgewiesen wurden, wurden ausgeschlossen.
Alle im ICD aufgezeichneten Episoden mit hoher ventrikulärer Rate wurden von einem Episodenüberprüfungsausschuss überprüft. Der Ausschuss bestand aus 6 Experten, aufgeteilt in 3 Paare. Der Ausschussklassifizierungsalgorithmus wurde zuvor detailliert beschrieben.20
Statistische Analyse
Kontinuierliche Variablen werden als Mittelwert ± Standardabweichung oder Median ausgedrückt , je nachdem, ob sie einer Normalverteilung folgten oder nicht, und kategoriale Variablen werden als Zahlen und Prozentsätze dargestellt. Der Student-T-Test oder der Mann-Whitney-U-Test wurden für normale oder nicht-normale kontinuierliche Variablen verwendet, und der Chi-Quadrat- oder Fisher-Exact-Test wurde als geeignet für kategoriale Variablen verwendet. Um die ATP-Wirksamkeitsschätzung so anzupassen, dass mehrere Episoden pro Patient berücksichtigt werden, wurde die Generalized Estimating Equation (GEE) -Methode verwendet22; insbesondere haben wir überprüft, dass unsere Clusterdaten nicht ausgeglichen waren und keine logische Reihenfolge für Beobachtungen innerhalb eines Clusters hatten, und wir haben daher eine austauschbare Korrelationsmatrix verwendet. Variablen, von denen bekannt ist, dass sie mit der ATP-Wirksamkeit zusammenhängen oder deren Beziehung zuvor veröffentlicht wurde, wurden in eine univariate Analyse einbezogen. Die multivariate Analyse wurde unter Verwendung einer logistischen Regressions-GEE-adjustierten Analyse durchgeführt, einschließlich der Dimension der Zeit als Kovariate als Zeitspanne zwischen Baseline und jeder Episode. Jede Variable in den vorhergehenden univariaten Analysen mit P
.2 war im Modell enthalten. Die statistische Signifikanz wurde auf P festgelegt.05 (2-tailed). Die Daten wurden mit SPSS 18.3 für Windows (SPSS Inc) analysiert.Ergebnissestudienpopulation und Merkmale der ventrikulären Tachykardie-Episoden
Insgesamt wurden 240 Patienten mit struktureller Herzerkrankung in die Studie eingeschlossen und 38 Monate lang (median) nachbeobachtet. Baseline-Eigenschaften sind in Tabelle 1 gezeigt. Die Patienten wurden basierend auf der anfänglichen Programmierung der ATP DC-Funktion in 2 Gruppen eingeteilt. Es wurden keine Unterschiede zwischen den mit 1 ATP DC programmierten Patienten und denen mit ATP BC /ATP DC beobachtet. Während der Nachbeobachtung wurden 542 Episoden anhaltender monomorpher VT, die in der VF-Zone registriert waren, mit ATP BC / ATP DC behandelt. Die mediane Anzahl der Episoden pro Patient betrug 1 und die maximale Anzahl der Episoden betrug 28 Episoden bei einem einzelnen Patienten.
Baseline-Charakteristika der Patienten
| Gesamt (n=24) |
Während des Ladevorgangs (n=153) |
Vor/während des Ladevorgangs (n=87) |
P | |
|---|---|---|---|---|
| Alter bei Implantation | 62.3±13.9 | 62.0±12.9 | 62.8±15.6 | .69 |
| Männlich | 214 (89.2) | 136 (88.8) | 78 (89.6) | .75 |
| Hypertonie | 126 (52.5) | 76 (49.7) | 50 (57.5) | .25 |
| Diabetes Mellitus | 62 (26) | 41 (26.8) | 21 (24.1) | .65 |
| Chronische Nierenerkrankung | 40 (17) | 26 (17) | 14 (16.1) | .89 |
| Herzerkrankungen | ||||
| Ischämisch | 124 (51.7) | 80 (53) | 44 (51.8) | .86 |
| Dilatativ nichtischämisch | 73 (30.4) | 46 (30.5) | 27 (31.4) | .88 |
| Hypertrophic | 13 (5.4) | 8 (5.3) | 5 (5.9) | .85 |
| Valvular | 17 (7.1) | 13 (8.5) | 4 (4.7) | .27 |
| ARVD/C | 6 (2.5) | 4 (2.6) | 2 (2.4) | .89 |
| LVEF | 168 (70) | 107 (69.9) | 61 (70.1) | .98 |
| Atrial fibrillation at implant | 50 (20.8) | 34 (22.2) | 16 (18.4) | .59 |
| Primärprävention | 133 (55.4) | 86 (57.3) | 47 (55.35) | .76 |
| Funktionsklasse NYHA I-II | 157 (65.4) | 100 (65.4) | 57 (65.5) | .98 |
| Einkammer-ICD | 105 (43.8) | 69 (45.1) | 36 (41.4) | .58 |
| Zweikammer-ICD | 66 (27.5) | 37 (24) | 29 (33.3) | .18 |
| Biventrikulärer ICD | 69 (28.8) | 47 (30.7) | 22 (25.3) | .37 |
ARVD / C, arrhythmogene rechtsventrikuläre Dysplasie / Kardiomyopathie; ICD, implantierbarer Kardioverter-Defibrillator; LVEF, linksventrikuläre Ejektionsfraktion; NYHA, New York Heart Association.
Die Daten werden als Nr. (%) oder Mittelwert±Standardabweichung.
Die Programmierung des implantierbaren Kardioverter-Defibrillators ist in Tabelle 2 dargestellt. Alle in die Studie einbezogenen Episoden hatten mindestens 1 ATP-Burst vor dem Schock; Von diesen hatten 251 Episoden nur 1 ATP-Burst während des Kondensatorladens (ATP DC), während 291 Episoden 2 ATP-Bursts hatten: 1 BC und 1 DC (ATP BC / ATP DC). Die Anzahl der für den Nachweis erforderlichen Intervalle wurde in 85, 1% der Episoden auf 18/24 festgelegt, ohne Unterschiede zwischen den 2 Gruppen.
Implantierbare Kardioverter-Defibrillator-Programmierung und ventrikuläre Tachykardie-Episodenmerkmale
| Gesamt (n=542) |
Während des Ladevorgangs (n=251) |
Vor/während des Ladevorgangs (n=291) |
P | |
|---|---|---|---|---|
| Anzahl der zu erkennenden Intervalle (18/24) | 461 (85.1) | 217 (86.5) | 244 83.8) | .74 |
| Anzahl der ATP-Pulse=8 | 521 (96.1) | 238 (94.8) | 283 (97.2) | .82 |
| ATP-Kopplungsintervall=88% | 525 (96.9) | 242 (96.4) | 283 (97.2) | .86 |
| Zykluslänge, ms | 273±23 | 273±23 | 273±23 | .99 |
| Zykluslänge Intervalle | ||||
| ≤ 240 frau | 75 (13.8) | 35 (13.9) | 40 (13.7) | .95 |
| 241-260 frau | 124 (22.9) | 53 (21.1) | 71 (24.4) | .36 |
| 261-280 ms | 177 (32.7) | 84 (33.4) | 92 (31.6) | .64 |
| 281-300 ms | 110 (20.3) | 58 (23.1) | 53 (18.2) | .16 |
| Episode duration, s | 11 | 12 | 9 | .001 |
| Episode duration in successful ATP (s), n=395 | 10 | 11 | 8 | .001 |
| Episodendauer in geschockten Episoden n=147 | 17 | 16 | 19 | .07 |
| Beschleunigte Episoden | 8 (1.5) | 3 (1.2) | 5 (1.7) | .43 |
ATP, Antitachykardie-Stimulation.
Die Daten werden als Nr. (%), Mittelwert±Standardabweichung oder Median .
Die Hauptmerkmale der VT-Episoden sind in Tabelle 2 dargestellt. Die mittlere VT CL betrug 273 ± 23 ms, ohne Unterschiede zwischen den 2 Gruppen. Die Verteilung der CL-Intervalle zwischen den 2 Gruppen ist ebenfalls in Tabelle 2 dargestellt. Es wurden keine Unterschiede zwischen den CL-Intervallen beobachtet.
Antitachykardie-Stimulationswirksamkeit
Insgesamt betrug die Wirksamkeit der ATP-Therapie 72,9% und beendete 395 von 542 VT-Episoden in der VF-Zone (Tabelle 3).
Wirksamkeit der Antitachykardie-Stimulation und Schockreduktion
| Gesamt (n=542) |
Während des Ladevorgangs (n=251) |
Vor/während des Ladevorgangs (n=291) |
P/ODER | |
|---|---|---|---|---|
| Unangepasste ATP-Wirksamkeit | 395 (72.9) | 139 (55.4) | 256 (88) | .001 |
| Unangepasste erste ATP-Burst-Wirksamkeit | 202 (69.4) | |||
| GEE-bereinigte Wirksamkeit, % (95%-KI) | 67.3 (61.7-72.5) | 60.4 (53.3-67.1) | 79.3 (71.6-85.3) | 2.5 (1.5-4.1) .001 |
| GEE-bereinigte Wirksamkeit des ersten ATP-Bursts, % (95%-KI) | 63.7 (55.1-71.6) | |||
| Episoden beendet durch Schock | 147 (27.1) | 112 (44.6) | 35 (12) | .001 |
| GEE-bereinigt um hochenergetischen Schockabbruch, % (95% KI) | 32.7 (27.5-38.3) | 39.6 (32.9-46.7) | 20.7 (14.7-28.4) | 0.4 (0.24-0.66) .001 |
| Gesamtzahl der Schocks | 174 | 133 | 41 | .001 |
| Durchschnittliche Anzahl von Schocks pro Episode | 0.32 | 0.53 | 0.14 | .001 |
| Mittlere Anzahl von Schocks pro Episode (Episoden mit Schock) | 1.18 | 1.19 | 1.17 | .43 |
| Schocks in Episoden mit erfolgreicher ATP | 20 (5.1) | 19 (13.6) | 1 (0.4) | .001 |
95% CI, 95% Konfidenzintervall; ATP, Antitachykardie-Stimulation; GEE, verallgemeinerte Schätzgleichung; ODER Odds Ratio.
Sofern nicht anders angegeben, werden die Daten als Nr. (%).
Die Anzahl der Episoden, die durch 1 ATP-Burst DC beendet wurden, betrug 139, was einer Wirksamkeit von 55,4% entspricht (GEE-adjustiert, 60,4%; 95% CI, 53.3-67,1), während die Anzahl der Episoden, die durch 1 oder 2 ATP-Bursts BC / DC beendet wurden, 256 betrug, was einer Wirksamkeit von 88% entspricht (GEE-bereinigt, 79, 3%; 95% CI, 71, 6-85, 3). In der Gruppe der Episoden mit programmiertem ATP BC / ATP DC wurden 2 ATP-Bursts in 89 Episoden (30,6%) abgegeben. In dieser Gruppe war der erste ATP-Burst (ATP BC) in 202 Episoden wirksam (69,4%, GEE-adjustiert, 63,7%; 95% CI, 55-72).
Die univariate GEE-adjustierte Odds Ratio (OR) der ATP-Wirksamkeit für die ATP BC / ATP DC-Gruppe gegenüber der ATP DC-Gruppe betrug 2,5 (95% CI, 1,5-4,1; P
.001). Tabelle 3 zeigt Daten zur rohen und GEE-bereinigten ATP-Wirksamkeit.
Weltweit lag die rohe ATP-Wirksamkeit zwischen 60% für sehr schnelle VT (CL ≤ 240 ms) und 80% für VT zwischen 281 und 300 ms (Tabelle 4). Die rohe ATP-Wirksamkeit war bei allen CL in der ATP BC / ATP DC-Gruppe gegenüber der ATP DC-Gruppe konsistent höher, aber dieser Unterschied war für VT zwischen 281 und 300 ms statistisch nicht signifikant. Die GEE-bereinigte Analyse ergab den gleichen signifikanten Unterschied für schnellere VT und eine ähnliche Wirksamkeit für VT mit langsamerer CL (281-300ms).
Wirksamkeit der Antitachykardie-Stimulation durch Tachykardie-Zykluslänge
| Gesamt (n=542) |
Während des Ladevorgangs (n=251) |
Vor/während des Ladevorgangs (n=291) |
P | |
|---|---|---|---|---|
| Unangepasste ATP-Wirksamkeit | ||||
| CL ≤ 240 | 45 (60) | 10 (28.6) | 35 (87.5) | .01 |
| 241-260 | 89 (71.8) | 26 (49.1) | 63 (88.7) | .01 |
| 261-280 | 126 (71.6) | 44 (52.4) | 82 (89.1) | .01 |
| 281-300 | 89 (80.2) | 43 (74.1) | 46 (86.8) | .1 |
| Unangepasste erste ATP-Burst-Wirksamkeit | ||||
| CL ≤ 240 | 29 (72.5) | |||
| 241-260 | 49 (69.1) | |||
| 261-280 | 82 (89.1) | |||
| 281-300 | 42 (79.2) | |||
| GEE-bereinigte Wirksamkeit, % (95%-KI) | ||||
| CL ≤ 240 | 56 (41-71) | 23 (37-53) | 57 (78-91) | .02 |
| 241-260 | 62 (51-71) | 49 (36-62) | 86 (73-93) | .01 |
| 261-280 | 65 (55-74) | 53 (41-65) | 85 (71-93) | .01 |
| 281-300 | 79 (69-86) | 75 (62-85) | 84 (69-93) | .1 |
| GEE-bereinigte Wirksamkeit des ersten ATP-Bursts, % (95%-KI) | ||||
| CL ≤ 240 | 73 (61-82) | |||
| 241-260 | 68 (52-80) | |||
| 261-280 | 83 (67-93) | |||
| 281-300 | 79 (65-88) | |||
95% KI, 95% Konfidenzintervall; ATP, Antitachykardie-Stimulation; CL, Zykluslänge; GEE, verallgemeinerte geschätzte Gleichung.
Sofern nicht anders angegeben, werden die Daten als Nr. (%).
Die multivariate GEE-adjustierte Analyse zeigte 3 Variablen, die signifikant mit der ATP-Wirksamkeit zusammenhängen: Programmierung ATP BC / ATP DC vs ATP DC nur (OR, 2,8; 95% CI, 1,3-5,8; P
.001) und nichtischämische Kardiomyopathie im Vergleich zu anderen Herzerkrankungen (OR, 2,1; 95% CI, 1,1-4,5; P =.041) waren mit einer höheren ATP-Wirksamkeit assoziiert, während CL ≤ 240 ms (OR, 2,67; 95% CI, 1,15-5,8; P=.03) und CL 241-260ms (OR, 2,04; 95%-KI, 1,1-5,4; P=.03) waren mit einer geringeren ATP-Wirksamkeit verbunden (Abbildung 3).
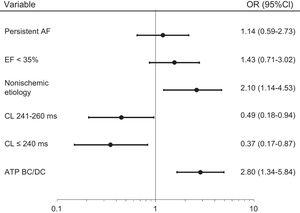
Multivariate verallgemeinerte geschätzte gleichungsbereinigte Analyse von ATP-Wirksamkeitsprädiktoren. 95%-KI, 95%-Konfidenzintervall; AF, Vorhofflimmern; ATP, Antitachykardie-Stimulation; BC / DC, vor dem Laden / während des Ladens; CL, Zykluslänge; EF, Ejektionsfraktion; ODER Odds Ratio.
Hochenergetische Schockreduktion
Insgesamt 147 Episoden (27,1%) erforderten hochenergetische Schocks: 112 (44,6%) Episoden, die mit ATP DC behandelt wurden, gegenüber 35 Episoden (12%), die mit ATP BC / ATP DC behandelt wurden (Tabelle 3). Die Programmierung von ATP BC / ATP DC war mit einer absoluten Risikoreduktion von 73% (66% -79%) bei der Notwendigkeit eines hochenergetischen Schocks verbunden.
Die GEE-bereinigte OR für hochenergetische Schocks in der ATP BC / ATP DC-Gruppe vs ATP DC-Gruppe betrug 0,4 (95% CI, 0,24-0,66; P
.001).
Für alle CL-Intervalle wurde eine signifikante hochenergetische Schockreduktion beobachtet, einschließlich sehr schneller VT mit CL ≤ 240 ms (Abbildung 4).
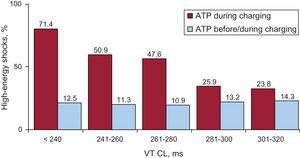
Schock reduktion für verschiedene VT CL. Schockierte VT-Episoden nach VT CL- und ATP-Programmierung. ATP, Antitachykardie-Stimulation; CL, Zykluslänge; VT, ventrikuläre Tachykardie.
Der ICD lieferte hochenergetische Schocks in 20 Episoden (5,1%); Obwohl der ATP-Burst bei der Beendigung der VT wirksam gewesen war, traten 19 von ihnen in der ATP DC-Gruppe auf, verglichen mit nur 1 Episode in der ATP BC / ATP DC-Gruppe .001). Die Analyse der Abbruchmodalität ergab, dass alle diese Episoden nach dem ATP-Burst und dem VT-Abbruch einen ventrikulären paroxysmalen Schlag aufwiesen. Diese ventrikulären paroxysmalen Schläge fielen nach dem Laden des Kondensators in das kurze Wiedererkennungsfenster und lösten eine Schockabgabe aus.
Die Gesamtzahl der Schocks und die mittlere Anzahl der Schocks pro Episode waren in der ATP DC-Gruppe höher, während die mittlere Anzahl der Schocks in schockierten Episoden keine Unterschiede zwischen den 2 Gruppen zeigte.
Die mittlere Episodendauer betrug 11 Sekunden . Die mit ATP BC/ATP DC programmierten Episoden waren signifikant kürzer (Tabelle 2).
Die mediane Episodendauer für erfolgreich ATP-terminierte Episoden war in der ATP-DC-Gruppe etwas länger, was durch den unterschiedlichen Redetektionsalgorithmus erklärt werden konnte. Tatsächlich wartet der ICD in der ATP-DC-Gruppe auf die vollständige Kondensatorladung und auf das Ende des Wiedererkennungsfensters, bevor er die Episode als beendet betrachtet und den Schock abbricht. Es gab einen nicht signifikanten Trend zu einer längeren Episodendauer für schockierte Episoden in der ATP BC / ATP DC-Gruppe vs ATP DC-Gruppe: 19 s (16-22) vs 16 s (14-21); P =.07.
Die Beschleunigung der VT war in beiden Gruppen gering (Tabelle 2) und trat in 5 VT-Episoden in der ATP BC / ATP DC-Gruppe (1,7%) gegenüber 3 Episoden (1,2%) in der ATP DC-Gruppe auf (P = NS). Bemerkenswert ist, dass 2 von 5 Episoden beschleunigter VT in der ATP BC / ATP DC-Gruppe erfolgreich mit dem zweiten ATP-Burst behandelt wurden.
DiscussionMain Findings
Dies ist die erste prospektive multizentrische Studie, die zeigt, dass das Hinzufügen eines zweiten ATP-Bursts vor dem Laden des Kondensators in der VF-Zone mit einer Abnahme der hochenergetischen Schocks und einer höheren ATP-Wirksamkeit im Vergleich zu einem einzigen ATP-Burst während des Ladens verbunden ist nur.
Wirksamkeit der Antitachykardie-Stimulation
Die Antitachykardie-Stimulation ist eine wirksame Therapie für die harmlose schnelle VT-Terminierung, wie Studien zeigen, die 2 oder mehr ATP-Bursts in der VT- und schnellen VT-Zone testen.14,23 Darüber hinaus wurde beobachtet, dass die Programmierung von 2 oder mehr ATP-Bursts in der schnellen VT-Zone die globale ATP-Wirksamkeit wirksamer erhöht als die Standardtherapie mit 1 ATP-Burst, was zu einer Verringerung der für die VT-Terminierung erforderlichen hochenergetischen Schocks führt.20
In der VF-Zone wurde der ICD traditionell programmiert, um eine Verzögerung der Schockabgabe zu vermeiden, da Bedenken hinsichtlich der Wirksamkeit von ATP in dieser Nachweiszone und der Notwendigkeit einer schnellen endgültigen Behandlung bestehen. Die Entrust-Studie19 war die erste nicht randomisierte Studie zur Bestimmung der Wirksamkeit von ATP DC für schnelles VT, das in der VF-Zone nachgewiesen wurde. Die Episoden wurden nicht nach der Art des abgegebenen ATP (ATP DC oder ATP BC) getrennt. Trotz der begrenzten Anzahl von VT-Episoden in der Studie (n = 84) betrug die Wirksamkeit von ATP BC / ATP DC fast 70% für Episoden mit CL
300 ms.
In unserer Population beobachteten wir, dass das Hinzufügen eines zweiten ATP-Bursts vor dem Laden des Kondensators die global angepasste ATP-Wirksamkeit von 60,4% auf 79,3% für ATP BC / ATP DC erhöhte. Dieser Befund kann durch 2 Faktoren erklärt werden. Erstens ist bekannt, dass ATP bei der Beendigung von schnellem VT wirksam ist, so dass die Zugabe von 1 mehr Burst in der Lage sein kann, die globale ATP-Wirksamkeit selbst bei sehr schnellem VT zu erhöhen. Zweitens scheinen die verschiedenen Algorithmen der 2 ATP-Strategien eine entscheidende Rolle zu spielen. Auf die Verabreichung des ATP-Burst-BC folgt ein Redetektionsalgorithmus, der die Persistenz des VT bewertet. Wenn dagegen nur ATP DC programmiert ist, löst nach dem ATP-Burst die Erkennung von ≥ 2 von 5 Intervallen in der VT-Zone die Schockabgabe aus. Dieser Unterschied macht den ATP BC spezifischer, um unnötige Schocks zu vermeiden. Dies ist besonders wichtig, wenn man bedenkt, dass eine nicht unbedeutende Anzahl von VT in der VF-Zone eine verzögerte Beendigung nach dem ATP-Burst zeigt oder von mehreren ventrikulären Extraschlägen gefolgt wird, die einen übermäßig empfindlichen Redetektionsalgorithmus verwirren könnten. Dies erklärt auch teilweise die höhere beobachtete ATP-Wirksamkeit für den ersten ATP-Burst in der ATP BC / ATP DC-Gruppe gegenüber der ATP DC-Gruppe (69,4% gegenüber 55,4%). Der beobachtete Unterschied war viel geringer, wenn er durch die GEE-Anpassung korrigiert wurde, und die verbleibende Lücke kann auf die Rolle zurückzuführen sein, die der unterschiedliche Wiedererkennungsalgorithmus spielt, wie zuvor berichtet. Wie im Abschnitt Methoden erläutert, haben wir beschlossen, diejenigen Episoden, die durch langsame VT nach 1 oder mehr ATP-Bursts beschleunigt wurden, von der Analyse auszuschließen, da es sich nicht in erster Linie um schnelle VT handelt; Sie stammen von einem ineffektiven und proarrhythmischen ATP-Burst, der zu einer erheblich verminderten Wirksamkeit von ATP in dieser spezifischen Umgebung und einer möglichen Auswahlverzerrung führt.
Die nichtischämische Kardiomyopathie war mit einer signifikant höheren ATP-Wirksamkeit in unserer Population verbunden. Die Wirksamkeit von ATP für schnelle VT wurde ursprünglich für ischämische Patienten beschrieben; Es gibt jedoch Hinweise darauf, dass es sich auch um eine hochwirksame Strategie für nichtischämische Patienten handelt, wie aus der PAINFREE II- und der ADVANCE CRT-D-Studie hervorgeht.7,24 In Anbetracht unserer Ergebnisse und dieser früheren Studien scheinen nichtischämische Patienten gute Kandidaten für die ATP-Beendigung schneller VT-Episoden zu sein.7,24
Kurze CL führte zu einer geringeren ATP-Wirksamkeit bei multivariater Analyse. Obwohl die Literatur zu dieser Assoziation kontrovers ist11,20 Wir glauben, dass es viele plausible Erklärungen für eine geringere ATP-Wirksamkeit bei sehr schneller VT gibt. Nichtsdestotrotz sollte eine geringere globale Wirksamkeit in diesem CL-Bereich nicht zu einer konservativen Programmierung mit nur 1 ATP-Burst führen, da wir eine höhere Wirksamkeit mit ATP BC / ATP DC-Programmierung und Schockreduktion auch in sehr schnellen VT-Episoden beschrieben haben.
Schockreduzierung
Wir beobachteten, dass die Programmierung von 2 ATP-Bursts vor und während des Ladevorgangs mit einer 73% igen Reduktion von hochenergetischen Schocks im Vergleich zur herkömmlichen Programmierung eines einzelnen Burst-DC verbunden war.
Wir beobachteten auch, dass das Programmieren von 2 ATP-Bursts mit einer leichten nicht statistisch signifikanten Verlängerung der VT-Episode zusammenhängt, wenn ATP-Versagen vorliegt. Der beobachtete Unterschied war auf die Zeit zurückzuführen, die für die Abgabe des zweiten ATP-Bursts benötigt wurde, und ähnelte der Verlängerung, die in früheren veröffentlichten Studien beobachtet wurde,7,25 die keine erhöhte Inzidenz von Synkopen berichteten.
Die Schockreduktion ist bei der Optimierung der ICD-Programmierung von wesentlicher Bedeutung, da sie sehr wichtige klinische Auswirkungen hat.
Es wurde beschrieben, dass ICD-Schocks mit einer geringeren Lebensqualität verbunden sind26 und sie können mit einer Verschlechterung der Herzinsuffizienz und einer erhöhten Mortalität verbunden sein.18 Aus diesen Gründen wäre eine Strategie zur Minimierung des Bedarfs an hochenergetischen Schocks auch bei sehr schnellen VT ratsam. Die Zugabe eines ATP Burst BC scheint zu helfen, unnötige Schocks zu vermeiden.
Es ist wichtig zu betonen, dass wir eine beträchtliche Anzahl von Schocks beobachtet haben, die nach einem effektiven ATP-Burst abgegeben wurden, fast nur in der ATP-DC-Gruppe, was 13,6% der Schocks in dieser Gruppe entspricht, insbesondere wenn es ventrikuläre Extraschläge gab nach VT-Beendigung. Dieser Befund verstärkt die Bedeutung der Programmierung eines ATP-Burst-BC, gefolgt von einem Redetektionsfenster mit guter Spezifität. Um die ATP-Spezifität zu verbessern, wurde neben der Programmierung von 2 ATP-Bursts und 2 aufeinanderfolgenden Redetektionen kürzlich ein neuer Algorithmus nach dem ATP-Burst-DC entwickelt, der die unnötige Schockabgabe zu verringern scheint.27 Schließlich vermeidet ATP BC den Energieverbrauch, der durch Kondensatorladung dargestellt wird, die sich auflöst, wenn ATP wirksam ist,28 Beeinflussung der Batterielebensdauer.
In unserer Studie hatten die meisten Episoden die Anzahl der benötigten Intervalle auf 18/24 festgelegt, während neuere Erkenntnisse darauf hindeuten, dass die Programmierung längerer Erkennungsintervalle die Wahrscheinlichkeit einer ICD-Therapie, insbesondere Schocks, verringern könnte.25 Es ist daher möglich, dass unsere Studie die Wirksamkeit des ATP überschätzt hat, da eine signifikante Anzahl von VT spontan abbricht, wenn die Nachweisintervalle länger sind. Dennoch glauben wir, dass, sobald der ICD die VT-Episode erkannt hat, unabhängig von der Länge des Erkennungsfensters, die Optimierung der ATP durch Programmierung von Bursts vor und während des Ladevorgangs entscheidend ist, um die VT zu beenden und Schocks zu vermeiden. Basierend auf jüngsten Erkenntnissen kann es ratsam sein, verlängerte Erkennungsfenster und ATP-Bursts BC / DC zu programmieren, um die Wirksamkeit zu maximieren und hochenergetische Schocks zu reduzieren.
Einschränkungen
Die wichtigste Einschränkung liegt in der Abwesenheit von Randomisierung und einer Kontrollgruppe. Alle Patienten wurden in eine landesweite Beobachtungsstudie aufgenommen, und die Geräteprogrammierung hing von der klinischen Praxis jedes Zentrums ab. Die Patienten wurden prospektiv eingeschlossen; Dennoch ist die durchgeführte Analyse retrospektiv. Die Kriterien, die zur Programmierung von 1 oder 2 ATP-Bursts führten, hingen vom Arzt ab und könnten mit klinischen Merkmalen oder Merkmalen der Tachykardie-Episoden zusammenhängen, die in der vorliegenden Studie nicht untersucht werden konnten.
Einige andere Aspekte der ICD-Programmierung waren nicht homogen, wie z. B. die Anzahl der Intervalle, die zum Erkennen erforderlich sind, oder die kürzeste Zeit für die ATP-Verabreichung. Schließlich sind die Kriterien zur Bewertung der Sicherheit dieses Programmieralgorithmus indirekt und beziehen sich hauptsächlich auf die Reduzierung von hochenergetischen Schocks und auf die Dauer von Episoden. Wir konnten daher keine zuverlässigen Daten zu synkopalen Ereignissen sammeln. sie waren in dieser Studie nicht enthalten.
Schlussfolgerungen
Diese Studie legt nahe, dass die Programmierung von 1 ATP-Burst BC zusätzlich zu einem Standard-Burst ATP DC bei ICD-Patienten, die eine schnelle VT in der VF-Zone zeigen, mit einer signifikanten Reduktion von hochenergetischen Schocks verbunden ist. Darüber hinaus scheint diese Art der Programmierung die Episodendauer nicht zu verlängern und kann den Batterieverbrauch aufgrund der Kondensatorladung nur bei ATP DC vermeiden. Diese Strategie kann helfen, die ICD-Programmierung in der täglichen klinischen Praxis zu optimieren.
INTERESSENKONFLIKTE
Keine Erklärung.
- –
Der größte Teil des in der VF-Zone detektierten VT kann durch ATP beendet werden, ohne dass energiereiche Schocks erforderlich sind. Mehrere Studien haben gezeigt, dass die empirische Programmierung von 1 ATP-Burst in der schnellen VT-Zone sehr effektiv bei der Beendigung der schnellen VT ist. Diese Studien haben gezeigt, dass ATP in der Lage ist, den Bedarf an hochenergetischen Schocks zu reduzieren, ohne die Morbidität zu erhöhen. Die Möglichkeit, ATP-Bursts vor und / oder während der Kondensatorladung in der VF-Zone zu programmieren, wurde entwickelt, um eine Verzögerung der hochenergetischen Schockverabreichung zu vermeiden, wenn ein ATP-Ausfall vorliegt, während das Potenzial für eine harmlose VT-Terminierung in der VF-Zone erhalten bleibt.
WAS FÜGT DIESE STUDIE HINZU?
- –
Diese Studie legt nahe, dass die Programmierung von 1 ATP-Burst BC zusätzlich zu einem Standard-Burst DC mit einer signifikanten Reduktion von hochenergetischen Schocks bei Patienten mit schneller VT in der VF-Zone verbunden ist. Diese Art der Programmierung scheint die Episodendauer nicht zu verlängern und kann den Batterieverbrauch vermeiden. Diese Strategie kann helfen, die ICD-Programmierung in der täglichen klinischen Praxis zu optimieren.