Les technologies d’imagerie avancées montrent que les ectasies cornéennes telles que le kératocône sont plus répandues qu’on ne le pensait auparavant — jusqu’à 265 cas pour 100 000 personnes.1 Les personnes ayant des antécédents familiaux, des frottements oculaires et une atopie, ainsi que le syndrome de Down ont tendance à être plus fréquemment touchées et sont généralement diagnostiquées pendant la puberté.2 Les hydrops cornéens aigus – une complication grave de l’ectasie cornéenne – surviennent chez seulement 2% et jusqu’à 13% des patients.3-5
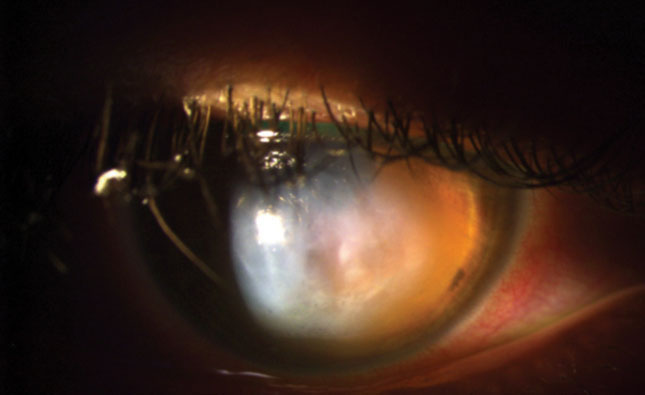
Fig. 1. L’œil droit de ce patient présente une injection conjonctivale globale de grade 3+, un œdème cornéen de grade 3+, des micro-bulles à l’état de traces et des défauts épithéliaux.
Antécédents
Un homme afro-américain de 40 ans présentait des douleurs soudaines à l’œil droit au cours des deux derniers jours et une vision floue associée. Il a évalué la douleur à « huit sur 10 » en termes de gravité. Il s’est également plaint de rougeurs et de photophobie, mais a nié toute décharge, des antécédents de chirurgie oculaire, des corps étrangers pénétrant dans l’œil ou un traumatisme. Ce fut la première apparition de ces symptômes. Le patient a tenté d’utiliser des larmes artificielles sans soulagement. Sa sensibilité oculaire était cependant importante pour le kératocône, pour lequel on lui prescrivait des lentilles sclérales.
Examen
L’acuité visuelle non corrigée du patient était de 20/800 à un pied de l’œil droit, avec une légère amélioration au sténopé à 20/400 à deux pieds. L’acuité visuelle corrigée dans l’œil gauche avec la lentille sclérale était de 20/20. Un examen externe a révélé une zone d’opacification cornéenne dans l’œil droit, ce qui a rendu le test de la pupille difficile. La pupille gauche était ronde, réactive et ne présentait aucun signe de défaut pupillaire afférent. Les champs visuels de confrontation étaient pleins au mouvement de la main dans l’œil droit et pleins au comptage des doigts dans l’œil gauche. Les tests musculaires extraoculaires étaient normaux. La biomicroscopie de l’œil droit a révélé une injection con-jonctivale globale de grade 3+, un œdème cornéen de grade 3+, des micro-bulles à l’état de traces et des anomalies épi-théliales (Figure 1). La pression intraoculaire était normotensive et l’examen du fond d’œil dilaté était banal. Une OCT du segment antérieur a été réalisée révélant une rupture de la membrane de Descemet et un œdème cornéen (Figure 2).

Fig. 2. Ce segment antérieur OCT montre une rupture de la membrane du Descémet du patient et un œdème cornéen.
Diagnostic
Les hydrops cornéens sont causés par une scission de la membrane de Descemet, entraînant un afflux d’eau dans le stroma cornéen avec un œdème et une brume qui en résultent.6 Selon le patient et l’étendue de la déchirure, l’œdème cornéen et la douleur peuvent aller de relativement asymptomatiques à sévères avec déficience visuelle.4,6 Les hydrops cornéens sont plus fréquents chez les mâles âgés de 20 à 40 ans, mais n’ont aucune prédilection pour la race.3-6
Les hydrops cornéens aigus sont auto-limitants, avec ou sans traitement, et ont tendance à se résorber au cours de trois à quatre mois à mesure que la membrane de Descemet se referme.3 Selon la taille de la rupture et le risque d’infection cornéenne ou de néovascularisation du patient, le temps de guérison complète peut être prolongé.3,4,6 La perforation cornéenne, bien que rare, survient chez 3% des patients qui développent des hydrops.3 Pour prévenir les complications secondaires, minimiser les symptômes du patient et limiter les cicatrices cornéennes, l’initiation d’une prise en charge médicale est généralement justifiée.
Traitements
Diverses options médicales et chirurgicales sont disponibles pour traiter les hydrops cornéens. Les hyperosmotiques topiques peuvent réduire l’œdème cornéen (quoique lentement) et améliorer l’acuité. Pour mieux gérer l’œdème cornéen tout en réduisant le risque de néo-vascularisation potentielle, les SACO peuvent prescrire des stéroïdes topiques — en commençant généralement par une dose deux fois par jour.
Étant donné que les stéroïdes ont le potentiel d’entraver la guérison de la cornée ou de provoquer une perforation de la cornée, l’initiation d’un traitement aux stéroïdes au début, ou même une fois que la membrane de Descemet guérit, est controversée. Un agent cycloplégique, généralement dosé deux fois par jour (plus si la douleur persiste), peut être ajouté pour réduire la douleur oculaire due à une uvéite secondaire. D’autres options pour soulager la douleur comprennent des anti-inflammatoires non stéroïdiens oraux ou topiques ou une lentille de contact à bandage. Cependant, en fonction de la gravité du kératocône du patient, la lentille peut ne pas s’adapter de manière appropriée avec des cannelures et une décentration importantes des bords. Tant que des défauts épithéliaux sont présents, un antibiotique prophylactique doit être prescrit pour diminuer le potentiel d’infection.
La recherche montre que la doxycycline orale (10 mg à 50 mg deux fois par jour) et la vitamine C (1 000 mg par jour) — généralement dosées tôt au cours des hydrops aigus — peuvent être bénéfiques.7,8 La doxycycline peut également réduire les métalloprotéinases matricielles, ce qui favorise la cicatrisation de la cornée.8 La vitamine C joue un rôle dans la matrice extracellulaire et la composition cornéenne, et peut diminuer l’opacification et la néovascularisation.7 D’autres options pour améliorer la guérison de la cornée comprennent les greffes de membranes amniotiques et de nombreuses larmes artificielles sans conservateur.
Les interventions chirurgicales comprennent l’injection d’air ou de gaz, d’hexafluorure de soufre (SF6) ou de perfluoropropane (C3F8), dans la chambre antérieure pour fermer mécaniquement l’ouverture de la membrane de Descemet.9,10 Ceux-ci améliorent le temps de guérison, mais n’ont pas d’impact sur les résultats de l’acuité visuelle, ce qui les rend controversés en raison d’événements indésirables potentiels.9,10 Pour un effet maximal, ces interventions doivent être effectuées généralement dans les jours suivant l’apparition initiale des symptômes.9,10
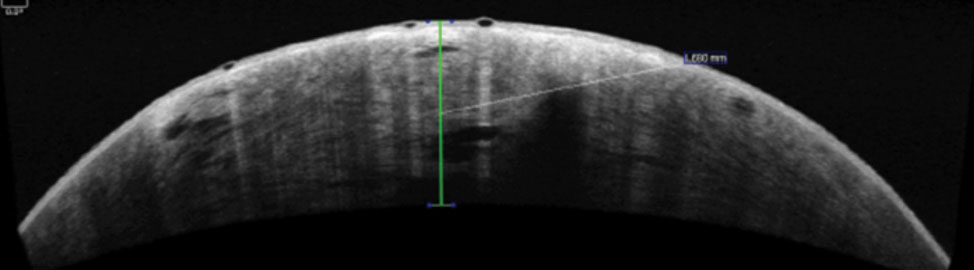
Figure 3. Cette image montre l’épaisseur cornéenne du patient trois semaines après le traitement. Il s’était aminci d’environ 400 µm.
Récupération
Plus les hydrops mettent de temps à guérir, plus une greffe sera probablement nécessaire, en raison de cicatrices résiduelles. Si cette cicatrice est grande, ou directement sur l’axe visuel, une kérato-plastie lamellaire antérieure profonde ou une kératoplastie pénétrante peuvent être réalisées, selon l’étendue de la cicatrisation.3 Certains chirurgiens préconisent une intervention plus précoce avant toute néovascularisation cornéenne, afin de diminuer le risque de rejet de la greffe. Avant toute intervention chirurgicale, tenter un ajustement de lentille de contact perméable aux gaz permettra d’évaluer la meilleure acuité visuelle et peut retarder la chirurgie, si le patient peut atteindre une vision fonctionnelle.
Dans le cas de notre patient, nous avons prescrit une pommade hyperosmotique, cycloplégique et antibiotique, ainsi que de la doxycycline orale et de la vitamine C. En trois semaines, son épaisseur cornéenne était plus mince d’environ 400 µm (Figure 3). Bien que la pachymétrie standard puisse être utile pour surveiller la résolution, la pachymétrie « globale » ou AS-OCT sont plus bénéfiques car une plus grande surface de la cornée peut être imagée et la guérison de la membrane de Descemet peut être visualisée. Les patients atteints d’hydrops cornéens aigus doivent être surveillés tous les deux à trois jours après l’apparition initiale, puis toutes les une à deux semaines une fois la guérison commencée. Cependant, si la cornée semble significativement amincie, un suivi plus fréquent est prudent pour éviter la perforation. L’utilisation d’un bouclier de renard est recommandée. Une fois guéri, ces patients doivent effectuer un suivi tous les trois mois pour une imagerie répétée.
Les praticiens doivent s’efforcer de minimiser les symptômes du patient et d’éviter des complications dévastatrices à long terme avec une prise en charge médicale appropriée. L’équipement d’imagerie diagnostique peut être utile non seulement pour le diagnostic initial, mais également pour la résolution de surveillance. Alors que les hydrops cornéens sont rares, les progrès dans la détection et le traitement du kera-tocône, avec réticulation cornéenne, peuvent le réduire ou l’éliminer à l’avenir.
Dr. Morrow est professeur clinique adjoint au Collège d’optométrie de l’Université d’État de New York.
1. Godefrooij D, de Wit G, Uiterwaal C, et al. Incidence et prévalence du kératocône selon l’âge : une étude de réglementation nationale. Am J Ophthalmol. 2017;175(3):169-72.
2. Gokhale N. Épidémiologie du kératocône. Indien J Oph- thalmol. 2013;61(8):382-3.
3. Barsam A, Petrushlin H, Brennan M, et al. Hydrops cornéens aigus dans le kératocône: une étude prospective nationale de l’inci-dence et de la gestion. Oeil (Lond). 2015;29(4):469-74.
4. Gokul A, Krishnan T, Emanuel P, et al. Hydrops cornéens aigus extrêmes persistants avec une fente intrastromale géante secondaire au kératocône. Clin Exp Optom. 2015;98(5):483-6.
5. Thimons J. Gérer les hydrops cornéens aigus dans le kératocône. Cornée Rev & Lentille Cont. 2015;152(3):32-3.
6. Fuentes E, Sandali O, El Sanharawi M, et al. Anatomic predictive factors of acute corneal hydrops in keratoconus: an optical coherence tomography study. Ophthalmol. 2015;122(8):1653-9.
7. Cho Y, Yoo W, Kim S, et coll. Efficacité de la supplémentation systémique en vitamine c dans la réduction de l’opacité cornéenne résultant de la kératite infectieuse. Médecine (Balt). 2014;93(23):1-8.
8. Perry H, Hodes L, Seedor J, et al. Effect of doxycycline hyclate on corneal epithelial wound healing in the rabbit alkali burn model. Cornée. 1993;12(5):379-82.
9. Maharana P, Sharma N, Vajpayee R. Hydrops cornéens aigus dans le kératocône. J Ophtalmol indien. 2013;61(8):461-4.
10. Shaw J. Hydrops aigus: repenser le traitement. Le magazine EyeNet. www.aao.org/eyenet/article/acute-hydrops-rethinking-treatment . Juin 2012. Consulté le 15 octobre 2018.