 |
 |
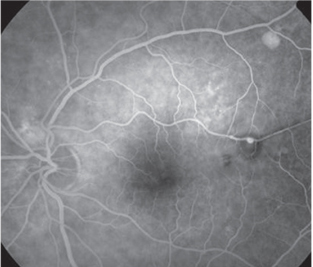
| 4. Fluoreszcein angiográfia, amely a retina artériás makroaneurizmáját (RAM) szemlélteti, amely hipertóniából származik. Az ellenőrizetlen vérnyomás négy – hatszorosára növelheti a stroke kockázatát. |
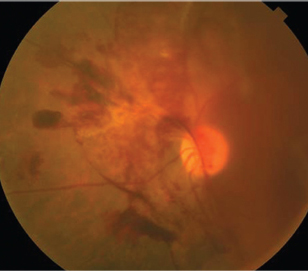
5. A wisconsini epidemiológiai vizsgálatban diabéteszes retinopátiában a stroke kockázata hatszor nagyobb volt azoknál a betegeknél, akiknél proliferatív diabéteszes retinopátia volt.26 |
hipertónia
az emelkedett vérnyomás idővel növelheti a stroke kockázatát az erek érelmeszesedése révén; ez az agyban lévő kis erek elzáródásához és ischaemiához vezethet.
a magas vérnyomás gyengítheti az ereket és aneurizmát okozhat, ami zavarhatja a véráramlást. A szemben a hypertonia okozta korai mikrovaszkuláris elváltozások, mint például az arteriolaris szűkület, az artéria-véna bevágása és az arteria opacifikációja, fokozzák a stroke kockázatát. Az atherosclerosis Risk in Communities (ARIC) vizsgálatban kimutatták, hogy az artéria-véna nicking és az artéria szűkítése közel kétszeresére növeli az MRI által meghatározott szubklinikai infarktus esélyét.17
a magas vérnyomás súlyosságának növekedésével a vér-retina gát további lebontása és a “mérsékelt” eredmények, például láng alakú vérzések, gyapot-gyapjú foltok és váladékok. Hasonlóképpen, a gyapot-gyapjú foltok és a vérzések kimutatták, hogy két-háromszor növelik az incidenses stroke relatív kockázatát azokhoz az egyénekhez képest, akik nem rendelkeznek ezekkel a retina megállapításokkal.18
“súlyos” hipertóniás retinopathia akkor fordulhat elő, ha az emelkedett vérnyomás az intrakraniális nyomás növekedését és a látóideg duzzanatát okozza. A súlyos magas vérnyomás a choriocapillaris szegmenseinek infarktusához is vezethet. Siegrist csíkjai lineáris RPE hiperpláziára utalnak az infracted choroidalis arteriolák felett, az Elschnig foltok pedig a nem perfundált choriocapillaries jelei. Kimutatták, hogy az ellenőrizetlen magas vérnyomás négy – hatszorosára növeli a stroke kockázatát, tehát ez egy másik csoport, amelyet oktatnunk kell (4.ábra).
a magas vérnyomás retina-artériás makroaneurizmákhoz is vezethet. Emelkedett vérnyomás okozhat a simaizom bélés artériák kell cserélni a kollagén, így az artériás fal kevésbé rugalmas és érzékenyebb aneurizma kialakulását. Ez általában idősebb nőbetegeknél fordul elő, és az esetek 79% – ában magas vérnyomással jár.19
Diabetes
a cukorbetegség növeli a stroke kockázatát azáltal, hogy gátolja a véráramlást és elősegíti az ischaemiát. A szemben a diabéteszes retinopátiát általában olyan személyeknél észlelik, akiknek rosszul kontrollált vércukorszintje van, vagy akiknek a betegsége több mint 10 éve volt. Az ARIC tanulmány megállapította, hogy az esemény ischaemiás stroke kockázata kétszer-háromszor magasabb volt a nem proliferatív diabéteszes retinopátiában szenvedő egyéneknél, mint a diabéteszes retinopátia nélküli egyéneknél.17 ezenkívül úgy tűnt, hogy a diabéteszes retinopathia szintje korrelál a stroke kockázatával. A vizsgálatban részt vevő 1305 személy közül, akiknek nem volt diabéteszes retinopátiája, csak 3,9% – UK szenvedett ischaemiás stroke-ot. Ezzel szemben 9.Az enyhe vagy közepesen súlyos diabéteszes retinopátiában szenvedők 6% – A és a súlyos diabéteszes retinopátiában szenvedők 11,4% – a szenvedett stroke-ot.20
a proliferatív diabéteszes retinopátiában (PDR) szenvedő cukorbetegek nemcsak a pusztító szemészeti következmények kockázatának vannak kitéve, ha nem megfelelően kezelik őket, hanem fokozott a stroke kockázata is. A diabéteszes retinopátiában végzett Wisconsini epidemiológiai vizsgálat megállapította, hogy a stroke kockázata hatszor nagyobb volt a PDR-ben szenvedő betegeknél, és a stroke mortalitás kockázata kétszerese volt a PDR-ben nem szenvedő betegekhez képest (5.ábra).21,22
aszimmetrikus diabéteszes retinopathia a cukorbetegek körülbelül 5-10% – ánál fordul elő, és a carotis betegség és a megnövekedett stroke kockázat jele is lehet.23,24 korábbi vizsgálatokban az” aszimmetriát ” PDR-ként határozták meg az egyik szemben, retinopátia nélkül a másik szemében, vagy két-három fokozatú különbségként a szemek között. Az irodalom kissé következetlen. A témával kapcsolatos alapvető tanulmányban Andrew Gay, MD és Arthur Rosenbaum, MD, azt találták, hogy alanyaik többségében súlyos carotis stenosisot találtak a szemhez képest, kevesebb retinopátiával.25 elméletük szerint a carotis betegség késlelteti a retinopathia progresszióját az ipsilaterális szemben, vagy felgyorsítja az ellenoldali szemben.25
azóta két jelentős tanulmány megállapította, hogy a kapcsolat nem olyan végleges. A Duker csoport megállapította, hogy” 50/50 ” volt, hogy a PDR-vel rendelkező ipsilaterális vagy kontralaterális szem súlyosabb carotis stenosisban szenved-e.23 azzal érveltek, hogy a Gay vizsgálatban alkalmazott technika, az oftalmodinamometria nem volt közvetlen bizonyíték a carotis stenosisra.23 megállapításaikat egy másik japán tanulmány is alátámasztotta, amely azt javasolta, hogy a szem ischaemiás szindróma additív lehet A diabéteszes retinopathiához, és aszimmetrikus retinopathia esetén a PDR nagyobb valószínűséggel ugyanazon az oldalon áll, mint a carotis stenosis.26 eseti alapon
eseti alapon
míg a carotis arteria betegség szemészeti megnyilvánulásai (TMVL, VSR, OIS, retinális emboliák) egyértelmű kapcsolatban állnak a megnövekedett jövőbeli stroke kockázattal, és szinte minden esetben indokolják a betegek oktatását, a mikrovaszkuláris tünetekkel (diabéteszes és hipertóniás retinopátia) szenvedő betegek oktatásának szükségessége nem biztos, hogy bizonyos szakemberek számára egyértelmű.
míg az arteria-vein nicking és az enyhe non-proliferatív diabéteszes retinopathia kimutatták, hogy bizonyos vizsgálatokban növeli a jövőbeni stroke kockázatát, ha a vérnyomás és/vagy a vércukorszint jól kontrollált, egyes od-k nem érzik magukat arra, hogy oktassák betegüket a stroke-ról. Ehelyett úgy dönthetnek, hogy oktatják a beteget a vércukorszintről és/vagy a vérnyomás szabályozásáról, ami valószínűleg megfelelő az alacsony kockázatú betegek számára.
végső soron annak szükségességét, hogy betegeinket a stroke kockázatáról és a stroke jeleiről oktassuk, betegenként kell figyelembe venni, és a beteg személyiségétől és az orvos kényelmétől függ. Az idősebb, több vasculopathiában szenvedő betegek, akik nem felelnek meg a gyógyszereiknek, valószínűleg jobb jelöltek az oktatásra, mint a viszonylag fiatalabb és egészségesebb egyének, akik jobban megfelelnek a kezeléseiknek.
összességében az alapellátási optometrista szerepe kiemelkedő lehet a jelenlegi stroke észlelésében, valamint a jövőbeni események megelőzésében. Mivel a veszélyeztetett betegek többsége rosszul képzett a stroke jeleiről, valamint a sürgősségi ellátás szükségességéről, amikor ez bekövetkezik, segíthetünk betegeinknek felismerni ezeket a jeleket és megfelelően cselekedni.
Dr. Chu a Salisbury VA Orvosi Központban, Salisbury-ben, NC.
1. Rosamond W, Flegal K, Furie K és mtsai. Szívbetegség és stroke statisztikák-2008 update: a jelentés az American Heart Association Statisztikai Bizottság és a Stroke statisztika Subcomittee. Keringés. 2008. január 29;117(4): e25-2146.
2. Mosley I, Nicol M, Donnan G és mtsai. A Stroke tünetei és a mentőautó hívására vonatkozó döntés. Stroke. 2007. február;38(2): 361-6.
3. Mikul Enterprises R, Bunt L, Hrdlicka D, et al. A 911 felhívása a stroke-ra válaszul: országos tanulmány, amely a végleges egyéni viselkedést értékeli. Stroke. 2008. június; 39(6): 1844-9.
4. Bull DA, Fante RG, Hunter GC, et al. A szemészeti leletek korrelációja a carotis arteria stenosisával. J Cardiovasc Surg (Torino). 1992. Július-Augusztus; 33(4): 401-6.
5. Lawrence PF, Oderich GS. Szemészeti eredmények, mint a carotis artériás betegség előrejelzői. Vasc Endovaszkuláris Sebészet. 2002 Nov-Dec;36(6): 415-24.
6. McCullough HK, Reinert CG, Hynan LS, et al. Szemészeti leletek, mint a carotis artéria elzáródásos betegség előrejelzői: indokolt-e a carotis képalkotás? J Vasc Surg. 2004 Augusztus;40(2): 279-86.
7. Klijn C, Kappelle LJ, van Schooneveld MJ és mtsai. Vénás stasis retinopathia tüneti carotis artéria elzáródásban: prevalencia, ok és eredmény. Stroke. 2002 márc; 33(3): 695-701.
8. Sivalingam a, barna GC, Magargal LE, Menduke H. a szem ischaemiás szindróma. II. mortalitás és szisztémás morbiditás. Int Ophthalmol. 1989 május; 13(3): 187-91.
9. Atebara N, Barna GC. 12. fejezet: szem ischaemiás szindróma. In: Duane klinikai szemészete . Vol 3. Philadelphia: Lippincott Williams and Wilkins Kiadó; 2006.
10. Barna GC, Magargal LE. A szem ischaemiás szindróma. Klinikai, fluoreszcein angiográfiai és carotis angiográfiai jellemzők. Int Ophthalmol. 1988 február;11(4): 239-51.
11. Hayreh SS, Podhajsky P, Zimmerman MB. Retinális artéria elzáródás: kapcsolódó szisztémás és szemészeti rendellenességek. Szemészet. 2009. október;116(10): 1928-36.
12. Klein R, Klein BE, Jensen SC, et al. Retina emboli és stroke: a Beaver Dam Eye Study. Arch Ophthalmol. 1999 augusztus; 117(8): 1063-8.
13. Arruga J, Sanders MD. Szemészeti leletek 70 betegnél, akiknél a retina embolia bizonyított. Szemészet.1982 Dec; 89(12): 1336-47.
14. Hollenhorst RW. A retinában koleszterin embóliával rendelkező betegek érrendszeri állapota. Am J Ophthalmol. 1966 Május; 61(5 Pt 2): 1159-65.
15. Wang JJ, Cugati S, KNUDTSON MD, et al. Retinális arterioláris embólia és hosszú távú mortalitás: két idősebb populáció összesített adatai. Stroke. 2006. július; 37(7): 1833-6.
16. Chang YS, Jan RL, Weng SF és mtsai. Retinális artéria elzáródás és a stroke 3 éves kockázata Tajvanon: országos népességalapú tanulmány. Am J Ophthalmol. 2012. október;154(4): 645-52.
17. Cooper LS, Wong TY, Klein R és mtsai. Retinális mikrovaszkuláris rendellenességek és MRI által meghatározott szubklinikai agyi infarktus: az ateroszklerózis kockázata a közösségekben tanulmány. Stroke. 2006 január;37(1): 82-6.
18. Wong TY, Klein R, Couper DJ és mtsai. Retinális mikrovaszkuláris rendellenességek és incidens stroke: az ateroszklerózis kockázata a közösségekben tanulmány. Lancet. 2001. október 6.; 358(9288): 1134-40.
19. Panton RW, Goldberg MF, Farber MD. Retinális artériás makroaneurizmák: kockázati tényezők és természettudomány. Br J Ophthalmol. 1990. október;74(10): 595-600.
20. Cheung N, Rogers S, Couper DJ, et al. A diabéteszes retinopathia az ischaemiás stroke független kockázati tényezője? Stroke. 2007. február;38(2): 398-401.
21. Klein R, Klein BE, Moss SE. A proliferatív diabéteszes retinopathia epidemiológiája. Cukorbetegség Ellátás. 1992 Dec;15(12): 1875-91.
22. Klein R, Klein BE, Moss SE, Cruickshanks KJ. A szembetegség és a mortalitás összefüggése diabéteszes populációban. Arch Ophthalmol. 1999. November;117(11): 1487-95.
23. Duker JS, Brown CG, Bosley TM, et al. Aszimmetrikus proliferatív diabéteszes retinopathia és carotis arteria betegség. Szemészet. 1990 július;97 (7): 869-74.
24. Valone ja Jr, McMeel JW, Franks EP. Egyoldalú proliferatív diabéteszes retinopathia. II. klinikai tanfolyam. Arch Ophthalmol.1981 augusztus;99 (8): 1357-61.
25. Meleg AJ, Rosenbaum AL. Retinális artériás nyomás aszimmetrikus diabéteszes retinopátiában. Arch Ophthalmol. 1966 június;75(6): 758-62.
26. Dogru M, Inoue M, Nakamura M, Yamamoto M. az aszimmetrikus diabéteszes retinopátiával kapcsolatos tényezők módosítása. Szem (Lond). 1998;12 (Pt 6):929-33.
27. Dennis M, Bamford J, Sandercock P, Warlow C. Átmeneti ischaemiás roham prognózisa az Oxfordshire közösségi Stroke projektben. Stroke. 1990 június;21(6): 848-53.
28. Rothwell PM, Giles MF, Chandratheva A, et al. A tranziens ischaemiás attack és minor stroke sürgős kezelésének hatása a korai recidiváló stroke-ra (expressz vizsgálat): prospektív populáción alapuló szekvenciális összehasonlítás. Lancet. 2007. október 20.; 370(9596): 1432-42.
29. Johnston SC, Fayad PB, Gorelick PB és mtsai. A tranziens ischaemiás roham előfordulása és ismerete az amerikai felnőttek körében. Neurológia. 2003. május 13.; 60(9): 1429-34.
30. Giles MF, Flossman E, Rothwell PM. A beteg viselkedése közvetlenül a tranziens ischaemiás roham után a klinikai jellemzők, Az esemény észlelése és a stroke várható kockázata szerint. Stroke. 2006 május; 37(5): 1254-60.
31. Rothwell PM, Giles MF, Flossmann E, et al. Egyszerű pontszám (ABCD) az átmeneti ischaemiás roham után magas korai stroke-kockázatú egyének azonosítására. Lancet. 2005 július 2-8; 366(9479):29-36.
32. Tsivgoulis G, Spengos K, Manta P és mtsai. Az ABCD pontszám validálása az átmeneti ischaemiás roham után magas korai stroke-kockázatú egyének azonosításában: kórházi alapú esettanulmány. Stroke. 2006. december;37(12): 2892-7.
33. Tsivgoulis G, Stamboulis E, Sharma VK, et al. Az ABCD2 pontszám multicentrikus külső validálása triaging TIA betegeknél. Neurológia. 2010 ápr 27; 74(17): 1351-7.
34. Johnston SC, Rothwell PM, Nguyen-Huynh MN, et al. A pontszámok validálása és finomítása a nagyon korai stroke kockázatának előrejelzésére tranziens ischaemiás roham után. Lancet. 2007. január 27.; 369(9558): 283-92.
35. Chandratheva A, Geraghty OC, Luengo-Fernandez R, et al. Az ABCD2 pontszám inkább a súlyosságot jósolja, mint a korai visszatérő események kockázatát átmeneti ischaemiás roham. Stroke. 2010 május; 41(5): 851-6.