odkrywanie podstawowych przyczyn keratopatii pasmowej (BK) nie jest bynajmniej prostym zadaniem, ale jest to coś, co każdy optometrysta jest w stanie obsłużyć. Proces wymaga kompleksowego podejścia do gromadzenia historii pacjenta i stosowania technik badawczych. Ponadto wykwalifikowany klinicysta jest odpowiedzialny za decyzję, czy—i kiedy-leczyć. Jeśli sprawa tego wymaga, OD może często leczyć nieinwazyjnie w warunkach ambulatoryjnych w lampie szczelinowej.
ten artykuł zawiera szczegółowe spojrzenie na każdy etap leczenia pacjenta BK, od prezentacji po leczenie chirurgiczne.
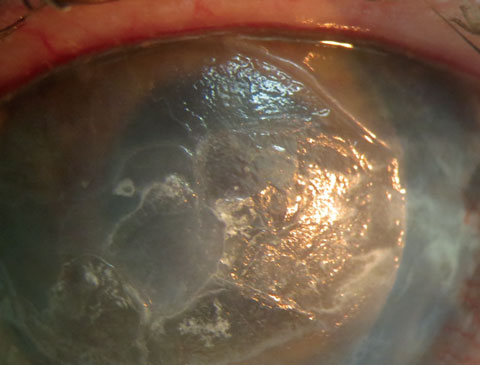
u tego pacjenta występuje keratopatia pasmowa w nie widzącym prawym oku przed phthisis. W celu usunięcia nie gojącej się wady ośrodkowej rozpoczęto usuwanie wspomagane przez EDTA. Kliknij obraz, aby powiększyć.
Prezentacja
pacjenci z rogowaceniem pasmowym mogą zgłaszać się do opieki z różnymi dolegliwościami. Przypadki pogorszenia widzenia, czucia ciała obcego, podrażnienia oczu, światłowstręt lub obawy o to, dlaczego zmienił się wygląd oka, mają potencjał BK.1 Wczesne BK może pozostać niezauważone przez pacjenta i stają się widoczne tylko po rutynowym badaniu lampy szczelinowej. W wielu przypadkach jednak BK wiąże się z długotrwałą chorobą oczu, a pacjent jest w pełni świadomy tego stanu.1
jedno z badań pokazuje najczęstsze przyczyny BK są przewlekłe (28%) i idiopatyczne (26%) obrzęk rogówki.2
konieczne jest dokładne rozważenie diagnozy różnicowej, możliwych przyczyn i opcji leczenia. Kliniccy muszą podkreślać ryzyko utraty wzroku i możliwości leczenia, ponieważ pacjenci bezobjawowi mogą nie uznać kosmetologii za wystarczający powód do poddania się operacji.
BK charakteryzuje się wyglądem międzypalpebralnego, poziomego, nieprzezroczystego szaro-białego pasma w całej środkowej rogówce. Powstaje w wyniku wytrącania się soli wapnia na warstwie Bowmana, bezpośrednio pod nabłonkiem.1 skrajne obrzeża rogówki mogą zostać oszczędzone ze względu na obecność limbalnych naczyń krwionośnych wywierających efekt buforujący. Otwory w blaszce są często obecne i są spowodowane przez nerwy rogowe przechodzące przez błonę Bowmana do powierzchni nabłonka. Zespół zazwyczaj inicjuje na peryferiach i postępuje w kierunku centrum, ale czasami może zaczynać centralnie. Osady wapniowe mogą być bardzo drobne lub grube i przypominać płytkę nazębną. Grube blaszki mają tendencję do częściowego łuszczenia się, zwłaszcza na obrzeżach. Spowoduje to wady nabłonka i ból. U pacjentów ze zdrowym wzrokiem ostrość widzenia zmniejsza się proporcjonalnie do gęstości osadzania się soli wapniowej na środkowej rogówce.
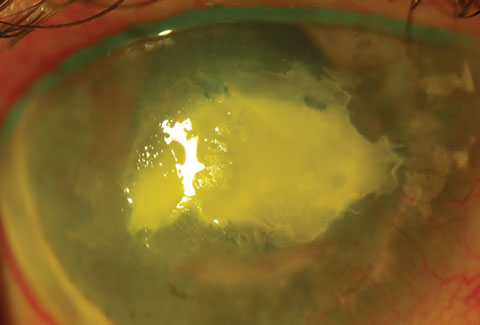
Ten obraz pokazuje to samo oko, co na poprzednim obrazie, procedura post. Niestety, oko stało się phthisical i musiał być wyłuszczone. Kliknij obraz, aby powiększyć.
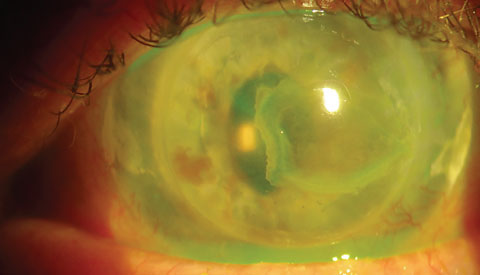
nawrót BK w widzeniu lewego oka tego samego pacjenta. To oko z ACIOL i przenikliwy keratoplastyka dla zespołu keratopatii miał nawrót pomimo wysiłków w celu rozwiązania przyczyn systemowych (pacjent przerwał witaminę D). Kliknij obraz, aby powiększyć.
przyczyny lokalne
podstawową przyczyną BK jest nieprawidłowe poziomy wapnia i fosforanów, które są obecne w pobliżu granicy rozpuszczalności w łzach, cieczy wodnistej i tkance rogówki. Zwiększone parowanie łez sprzyja wytrącaniu się tych soli, zwłaszcza w obszarze międzypalpebralnym. Dlatego zapalenie rogówki sicca jest istotnym czynnikiem ryzyka dla BK i należy wykluczyć jako przyczynę. Nawet wtedy, gdy poziom wapnia i fosforanów jest w normie, podwyższenie pH powierzchni (zasadowica) sprzyja wytrącaniu się. Zasadowica może być postrzegane w przewlekle zapalenie oczu i może wyjaśnić zwiększone ryzyko BK u pacjentów z przewlekłym zapaleniem błony naczyniowej oka.3-5 stany, takie jak młodzieńcze idiopatyczne zapalenie stawów z zapaleniem błony naczyniowej oka, przewlekła opryszczka i półpasiec zapalenie rogówki, sarkoidoza, toczeń rumieniowaty i stwardnienie guzowate są związane z BK.3-5
kompromis śródbłonka i związany z nim obrzęk rogówki mogą również powodować odkładanie się wapnia i BK. Proces ten jest czasami postrzegane u pacjentów afakic, którzy mają olej silikonowy wewnątrz oka, i wydaje się być ze względu na kontakt oleju z tylnej rogówki.6-8 jedno z badań wykazało, że BK było jednym z głównych powikłań u 8% pacjentów leczonych olejem silikonowym, u których olej pozostawał w oku średnio przez 30 miesięcy, co jest znacznie dłuższe niż zwykle.6 dokładne przyczyny tego związku pozostają niejasne.7,8
choroby oczu związane z BK, ale których mechanizm nie jest jasny, obejmują jaskrę w końcowym stadium, dystrofie rogówki i neurotroficzne zapalenie rogówki.9,10 jest możliwe, że kompromis śródbłonkowy odgrywa rolę w niektórych z tych warunków.
wiele leków miejscowych może powodować wytrącanie wapnia i BK, w tym krople do oczu zawierające fosforany, takie jak fosforany steroidowe i inne krople do oczu zawierające bufory fosforanowe.W jednym badaniu ryzyko wystąpienia BK podwoiło się, gdy oparzenia rogówki były leczone kroplami oftalmicznymi zawierającymi fosforan.Wykazano, że konserwanty zawierające pilokarpinę na bazie rtęci zwiększają również ryzyko BK.12 rtęć inicjuje zmiany w kolagenie rogówki, które z kolei powodują odkładanie się wapnia. Niektóre zabiegi chirurgiczne, które zmieniają powierzchnię rogówki lub śródbłonka zwiększają ryzyko BK, podobnie jak stosowanie niektórych wczesnych preparatów wiskoelastycznych i, jak wspomniano, wewnątrzgałkowa obecność oleju silikonowego i wewnątrzgałkowe zastosowanie aktywatora plazminogenu tkankowego.12
wreszcie, pacjenci narażeni na opary rtęci lub opary dwuchromianu wapnia, które mogą wystąpić w niektórych zawodach przemysłowych, mogą rozwinąć BK.12
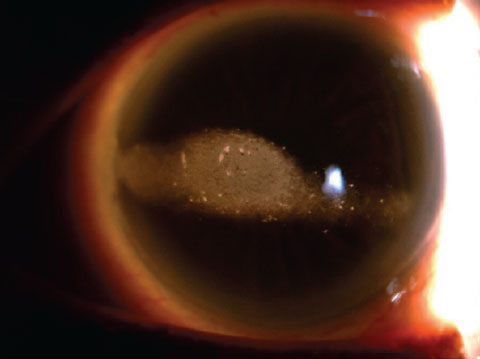
to inaczej zdrowe oko wyraźnie pokazuje rogowacenie pasma.
przyczyny ogólnoustrojowe
oprócz lokalnych przyczyn braku równowagi wapnia i fosforanów, podwyższone poziomy w surowicy związane z chorobą układową mogą przechylić równowagę w kierunku opadów. Szczególnie u pacjentów, u których wystąpiło BK bez żadnych czynników ryzyka ocznego, należy zbadać przyczynę ogólnoustrojową. Choroby układowe skorelowane z BK są zwykle związane z hiperkalcemią i obejmują nadczynność przytarczyc, nadmierne spożycie witaminy D, schyłkową chorobę nerek, hipofosfatazję, zespół mleczno-zasadowy, chorobę Pageta, sarkoidozę, toczeń rumieniowaty, dna moczanowa (w postaci kryształów moczanu), nowotwór złośliwy (taki jak czerniak tęczówki) i stwardnienie guzowate.13,14 zespół mleczno-zasadowy (zwany także zespołem wapniowo-zasadowym), spowodowany nadmiernym spożyciem węglanu wapnia zwykle z powodu niestrawności, rośnie i jest obecnie trzecią najczęstszą przyczyną pacjentów przyjmowanych do szpitala z powodu hiperkalcemii.Hipofosfatazja jest rzadką dziedziczną mutacją enzymu fosfatazy alkalicznej, która prowadzi do rozpadu kości i zębów. ODs musi skutecznie komunikować się z dostawcą podstawowej opieki zdrowotnej pacjenta, aby upewnić się, że odpowiednie zarządzanie systemowe zostało zakończone przed rozpoczęciem leczenia rogówki. Układowa Kontrola hiperkalcemii jest złożona i może wymagać interwencji chirurgicznej (np. z nadczynnością przytarczyc) lub leków, które obejmują kalcymimetics, bifosfoniany i prednizon (w zależności od przyczyny hiperkalcemii). Może to spowodować nagły wypadek medyczny w przypadku bardzo wysokiego poziomu wapnia i może wymagać szybkiego podawania płynów IV i leków moczopędnych, aby uniknąć arytmii serca i uszkodzenia układu nerwowego.
diagnostyka różnicowa
wiele schorzeń rogówki może występować podobnie jak BK.17,18
dna moczanowa może być związana ze złogami kwasu moczowego w rogówce podobnymi wyglądem do BK i jest przez niektórych uważana za formę BK. Dna moczanowa wiąże się z bólem stawów, obrzękiem i zaczerwienieniem.
śródmiąższowe zapalenie rogówki może występować w podobny sposób; jednak oczekuje się głębszych blizn podścieliskowych.
pierwotne i wtórne zwyrodnienie rogówki, choć rażąco podobne, można łatwo odróżnić w lampie szczelinowej; jak osad wapnia jest obecny w zrębu, jak również.19
Calciphylaxis, stan zwapnienia naczyń i martwicy skóry, był kiedyś uważany za reakcję nadwrażliwości na specyficzne antygeny, ale obecnie uważa się za wieloczynnikowy.Występuje częściej u pacjentów ze schyłkową niewydolnością nerek i na ogół wiąże się z intensywnie bolesnymi, ciemnofioletowymi zmianami skórnymi. Jest to choroba potencjalnie śmiertelna.21
degeneracja sferoidalna, znana również jako keratopatia labradora, jest zwykle związana ze środowiskami o intensywnej przewlekłej ekspozycji na promieniowanie UV. Zmiany rogówki mogą być bardziej podwyższone i bardziej żółte w wyglądzie, a często międzypalpebral spojówek znaleziska znajdują się również.
cyprofloksacynę (a także ofloksacynę i norfloksacynę) również można pomylić z BK. Szczegółowa historia powinna pozwolić praktykującemu określić jego przyczynę. Zaprzestanie zazwyczaj prowadzi do rozwiązania, podczas gdy bardziej rozległe złogi mogą zakłócać ponowną epithelializację.
zaawansowana dystrofia błony podstawnej lub degeneracja guzkowa Salzmanna mogą powodować zmętnienie podpazębowe, które może wyglądać rażąco podobnie do BK. W przeciwieństwie do BK, zwykle ma element naczyniowy i nie oszczędza limbusa i nie występuje z wyraźnymi wyspami w obrębie zmiany.
rodzinna BK jest rzadkim zaburzeniem wykazującym dziedziczenie autosomalne (zgłoszono zarówno dziedziczenie dominujące, jak i recesywne), które bystry praktyk może odkryć w przypadku braku przyczyn lokalnych lub systemowych po przeprowadzeniu dokładnej analizy rodowodu.22
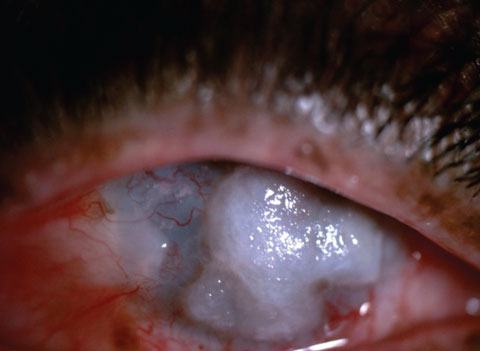
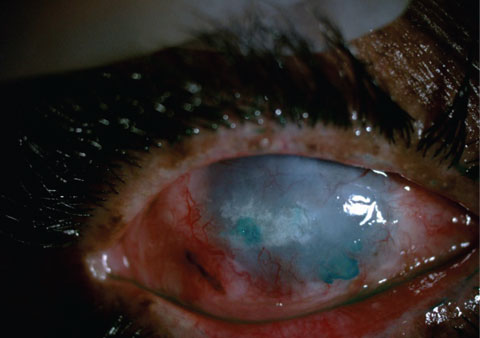
pacjent przed (góra) i po (dół) EDTA wspomagał skrobanie dużych płytek wapiennych. Celem tego pacjenta był komfort, a nie rehabilitacja wzrokowa.
względy ogólnoustrojowe
u pacjentów z BK bez znanej przyczyny, należy oznaczać stężenie wapnia i fosforanów w surowicy wraz z badaniami czynnościowymi nerek, takimi jak azot mocznikowy i kreatynina we krwi. Jeśli podejrzewa się sarkoid, zarówno na podstawie ustaleń ocznych, jak i ogólnoustrojowych, należy wykonać badanie enzymu konwertującego angiotensynę, radiografię klatki piersiowej lub spiralną tomografię komputerową klatki piersiowej. W przypadkach idiopatycznych inaczej, poziom parathormonu powinny być sprawdzane, jak również. Jeśli o leczeniu chirurgicznym decyduje OD i pacjent, należy najpierw leczyć wszelkie schorzenia układowe lub oczne, ponieważ w przeciwnym razie nawrót BK jest wysoce prawdopodobny. Zmiany w diecie są wskazane u pacjentów z nadmierną ilością witaminy D lub zespołem mleczno-alkalicznym.
Postępowanie niechirurgiczne
wielu pacjentów wystąpi z BK spowodowanym operacją oka w wywiadzie, przewlekłym zapaleniem lub phthisis. Pacjenci ci mogą nie wykazywać objawów i mogą nie odnosić korzyści wizualnych z leczenia chirurgicznego. Zachowaj ostrożność u pacjentów, którzy wymagają leczenia chirurgicznego wyłącznie z powodów kosmetycznych, ponieważ oczy z BK często mają inne schorzenia i mogą nie leczyć się również.2
w przypadku wystąpienia objawów u takiego pacjenta, alternatywna metoda niechirurgicznego leczenia może obejmować zakładanie opatrunku do soczewek kontaktowych. Leczenie miejscowe przeciwdrobnoustrojowe należy rozpocząć w celu zmniejszenia ryzyka zakażenia w przypadku noszenia soczewek kontaktowych przez noc na uszkodzonej rogówce. Protezy nieprzezroczyste soczewki kontaktowe mogą być również odpowiednie dla problemów kosmetycznych. Smarowanie w postaci sztucznych łez, żeli i maści oftalmicznych może znacznie pomóc u pacjentów, u których występują uczucie obcego ciała, łzawienie i światłowstręt i powinno być leczeniem pierwszego rzutu. Wykazano również, że zastosowanie owodniowego urządzenia membranowego promuje gojenie BK.1
Postępowanie chirurgiczne
po wyeliminowaniu i (lub) leczeniu ogólnoustrojowych i ocznych przyczyn BK oraz po omówieniu ryzyka i korzyści z pacjentem, natychmiastowe zaoferowanie leczenia chirurgicznego przyniesie korzyści pacjentom. W jednym badaniu wykazano, że u większości pacjentów wystąpiło częściowe lub całkowite złagodzenie objawów (98%), podczas gdy u jednej trzeciej pacjentów nastąpiła poprawa w dwóch liniach po dwóch miesiącach i 36 miesiącach.2
leczenie jest stosunkowo proste i można nawet zrobić w lampie szczelinowej. Zawsze wymaga usunięcia nabłonka rogówki, a następnie powierzchownego oczyszczenia (skrobania rogówki) w obecności kwasu etylenodiaminotetraoctowego (EDTA).23,24 w niektórych przypadkach, gdy powierzchnia jest nadal nieregularna po usunięciu wapnia, laser excimerowy jest używany do wygładzenia powierzchni rogówki, ale spowoduje to pewną zmianę refrakcji.
pacjentów należy poinformować o możliwych działaniach niepożądanych, w tym bliznach rogówki i utracie wzroku, ale częstość występowania takich powikłań była bliska zeru.
procedura
usuwanie wapnia jest korzystnie przeprowadzane pod mikroskopem operacyjnym przez chelatację przy użyciu 3% roztworu EDTA, ale w razie potrzeby można to zrobić w lampie szczelinowej. Kroki procedury to:17
1. Znieczulenie oka miejscowym środkiem znieczulającym (np. proparakainą) i umieść wziernik powieki.
2. Oczyść nabłonek rogówki. Można to zrobić za pomocą sterylnego ostrza bobra lub płuczki Amoils.
3. 3% roztwór EDTA jest następnie nakładany na obszar rogowacenia pasmowego. Zazwyczaj odbywa się to za pomocą osłony rogówki/tarczy papieru filtracyjnego, ciętych pasków Weck-Cel lub sterylnych aplikatorów bawełnianych nasączonych EDTA. Alternatywnie, zbiornik taki jak Studnia LASIK może być umieszczony nad rogówką i wypełniony EDTA. EDTA stosuje się w odstępach trzy minutowych, naprzemiennie z dokładnym nawadnianiem zrównoważonym roztworem soli. Odbywa się to do momentu oczyszczenia wapnia, co może potrwać od 10 do 60 minut. Należy zachować ostrożność, aby uniknąć toksycznego wpływu na komórki limbalne i zminimalizować podrażnienie spojówki. Cienkie osady wapnia mogą zejść w ciągu pięciu minut, podczas gdy grube płytki mogą trwać od 30 do 45 minut, aby rozpuścić.
zakończenie procedury przy lampie szczelinowej pozwala na lepszą wizualizację. Jednak, gdy procedura jest wykonywana w pozycji pionowej, drenaż EDTA do dolnego fornix zwiększa ryzyko poparzenia chemicznego spojówek. Umieszczanie gąbek zawierających EDTA na rogówce jest znacznie łatwiejsze również w pozycji leżącej.
główną zaletą stosowania EDTA jest zminimalizowanie uszkodzeń warstwy Bowmana i zmniejszenie ryzyka nieregularnego załamania powierzchni, które może wynikać z agresywnego oczyszczania ostrzem. Delikatne skrobanie pomiędzy aplikacjami EDTA może być wykonywane i może pomóc w przyspieszeniu procesu.
5. Jeśli po zabiegu powierzchnia rogówki jest wyjątkowo nieregularna, polerowanie warstwy Bowmana zadziorem diamentowym o średnicy 5 mm lub keratektomia fototerapeutyczna może wygładzić powierzchnię. Warto zauważyć, że jeśli pozostały wapń, leczenie laserem excimerowym spowoduje pogorszenie nieprawidłowości rogówki, ponieważ laser preferencyjnie abluje wapń.Alternatywnie, można później użyć przepuszczalnej dla gazu soczewki kontaktowej.
6. Miękka soczewka kontaktowa jest zwykle umieszczana na końcu procedury i profilaktycznie stosuje się miejscowe antybiotyki, aż do wyleczenia wady nabłonka. Często przepisujemy miejscowe sterydy, aby modulować gojenie i zmniejszać blizny. Czasami używamy bezszwowej błony owodniowej w celu poprawy gojenia, szczególnie gdy przewiduje się opóźnioną epitelializację, np. u pacjentów z chorobą neurotroficzną, przewlekłym zapaleniem powierzchni oka lub zaawansowanym wiekiem. Przypadki te mogą być zarezerwowane dla specjalisty, ponieważ nie gojąca się wada nabłonka może wystąpić i musi być traktowana agresywnie.
bardziej zaawansowane przypadki, szczególnie te, które atakują błonę Bowmana, mogą wymagać bardziej rozbudowanej techniki keratektomii płytkowej, takiej jak głęboka przednia keratoplastyka płytkowa (DALK).
rozległa keratektomia może powodować krwawienie z naczyń limbowych, szczególnie w przypadkach związanych z powierzchowną neowaskularyzacją rogówki lub śródmiąższowym zapaleniem rogówki. Można to kontrolować za pomocą ciśnienia lub miejscowo zwężających naczynia krwionośne i należy unikać kauterii, aby zapobiec uszkodzeniu limbal komórek macierzystych.
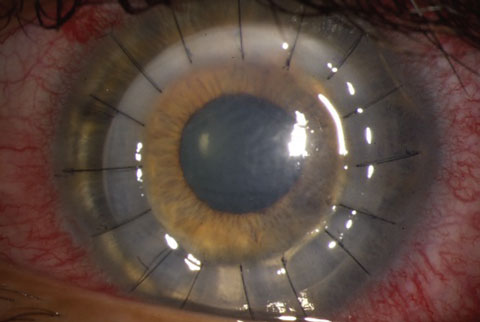
lewe oko pacjenta po zabiegu DALK.
opieka pooperacyjna
pacjent powinien być przebadany pięć do siedmiu dni po zabiegu. Badanie nabłonka pod soczewką kontaktową można wykonać za pomocą fluoresceiny. Sterydy są zwężane, a soczewki kontaktowe i krople antybiotyków są odstawiane po wyleczeniu wady nabłonka.
pozostałości przednich blizn zrębowych mogą być podatne na laser excimerowy PTK w celu poprawy widzenia. PTK może być również stosowany w celu poprawy powierzchni oka i zapobiegania nawracającym nadżerkom.
pacjent powinien być badany co trzy do 12 miesięcy, w zależności od nasilenia objawów. Chirurgiczne usunięcie może być powtórzone, jeśli zespół keratopatia powtarza.
powikłania
główne powikłania związane z usuwaniem złogów wapnia na powierzchni rogówki obejmują ból, blizny rogówki, obrzęk rogówki, zakażenie, pogorszenie widzenia, nie gojący się defekt nabłonkowy i zwiększony nieregularny astygmatyzm. EDTA jest toksyczny dla powierzchni oka, a nieodpowiednie usunięcie podczas lub po zabiegu spowoduje oparzenie chemiczne. Nawrót jest powszechny i może być konieczne powtórzenie leczenia. Nawrót najczęściej występuje w przypadkach BK wywołanego zapaleniem błony naczyniowej oka.1, 2
sporadycznie po kilku tygodniach od chelatacji EDTA można zaobserwować łagodne zamglenie podnabłonkowe, które może samoistnie ustąpić. Łagodny miejscowy steryd (np. fluorometholon 0,1%) może pomóc w rozwiązaniu tej mgły. W przypadku znacznego uszkodzenia błony Bowmana zamglenie może być trwałe.
znacząca BK jest chorobą, która może i powinna być leczona chirurgicznym usunięciem wspomaganym przez EDTA. BK u zdrowych pacjentów należy ocenić pod kątem przyczyn ogólnoustrojowych, w tym hiperkalcemii. Rozważania dotyczące leczenia obejmują prawdopodobieństwo odzyskania wzroku, obecność bólu, światłowstręt i uczucie obcego ciała oraz troskę o kosmetologię.
należy również wziąć pod uwagę ogólny stan zdrowia oka i jego zdolność do gojenia się po zabiegu. Gdy leczenie chirurgiczne nie jest opcją, aktywne smarowanie lub użycie bandaża lub protezy soczewki kontaktowe są również opcje.
Dr Stokkermans jest dyrektorem usług optometrycznych, A Dr Gupta jest dyrektorem rogówki i chorób zewnętrznych w szpitalach uniwersyteckich Cleveland Medical Center. DRS. Stokkermans, Gupta i Sayegh uczęszczają na wydział Case Western Reserve University i zapewniają zespołowe podejście do leczenia choroby rogówki.
1. Jhanji V, Rapuano C, Vajpayee R. Corneal calcific band keratopathy. Curr Opin Ophthalmol. 2011 Jul;22(4):283-9.
2. Najjar d, Cohen E, Rapuano C, Laibson P. EDTA chelation for calcific band keratopathy: results and long-term follow-up Am J Ophthalmol. 2004 Jun; 137 (6): 1056-64.
3. Bernauer w, Thiel M, Kurrer m, et al. Zwapnienie rogówki po intensywnym leczeniu sztucznymi łzami hialuronianu sodu. Br J Ophthalmol. 2006 Mar;90(3):285-8.
4. Doostdar N, Manrique C, Hamill m, Barron A. Synthesis of calcium-silica composites: a route towards an in vitro model system for calcific band keratopathy. J Biomed Mater Res A. 2011 Nov;99(2):173-83.
5. Daniel E, Pistilli M, Pujari s, et al. Ryzyko hipotonii w niezakaźnym zapaleniu błony naczyniowej oka. Okulistyka. 2012 Nov;119(11):2377-85.
6. Morphis G, Irigoyen C, Eleuteri A, et al. Retrospektywny przegląd 50 oczu z długotrwałą tamponadą oleju silikonowego przez ponad 12 miesięcy. Graefes Arch Clin Exp Ophthalmol. 2012 May; 250 (5): 645-52.
7. Sternberg P, Hatchell D, Foulks G, et al. Wpływ oleju silikonowego na rogówkę. Arch Ophthalmol. 1985 Jan;103(1):90-4.
8. Federman J, Schubert H. powikłania związane ze stosowaniem oleju silikonowego w 150 oczach po operacji siatkówki i ciała szklistego. Okulistyka. 1988 Jul; 95 (7): 870-6.
9. Kennedy R, Roca P, Landers P. Atypical band keratopathy in glaucomatous patients. Am J Ophthalmol. 1971 listopad;72(5):917-22.
10. Lam H, Wiggs J, Jurkunas U. niezwykła prezentacja domniemanej tylnej polimorficznej dystrofii związanej z heterochromią tęczówki, keratopatią pasmową i stożkiem rogówki. Rogówka. 2010 Oct;29(10):1180-5.
11. Taravella M, Stulting R, Mader T, et al. Calcific band keratopatia związana ze stosowaniem miejscowych preparatów steroidowo-fosforanowych. Arch Ophthalmol. 1994 May;112(5):608-13.
12. Kompa S, Redbrake C, Dunkel B, et al. Zwapnienie rogówki po chemicznym oparzeniu oka spowodowanym kroplami do oczu zawierającymi bufor fosforanowy. Burns. 2006 Sep;32(6):744-7.
13. Porter R, Crombie A. zwapnienie rogówki i spojówek w przewlekłej niewydolności nerek. Br J Ophthalmol. 1973 May; 57 (5): 339-43.
14. Shah P, Shields C, Shields J, Di Marco C. keratopatia pasmowa wtórna do czerniaka tęczówki. Rogówka. 1991;10(1):67-9.
15. Patel A, Goldfarb S. ma wapń? Witamy w zespole wapniowo-alkalicznym. J Am Soc Nephrol. 2010;21(9):1440-3.
16. Personel Kliniki Mayo. Choroby i Stany: hiperkalcemia. Dostępny w www.mayoclinic.org/diseases-conditions/hypercalcemia/basics/treatment/con-20031513. dostęp 9 grudnia 2016.
17. Gerstenblith a, Rabinowitz M. poradnik Okulistyczny: Diagnostyka i leczenie chorób oczu. 6.Ed. Philadelphia: Lippincott Williams & Wilkins; 2012.
18. Roy FH. Zwapnienie rogówki i spojówki. W: Roy FH, Fraunfelder FW, Fraunfelder FT.Roya i Fraunfeldera. 6.ed. Aktualna Seria terapii. Philadelphia: Elsevier / Saunders; 2008: 337-8.
19. Lavid F, Herreras J, Calonge m, et al. Zwyrodnienie rogówki wapiennej: raport z dwóch przypadków. Rogówka. 1995 Jan;14(1):97-102.
20. Wolff K, Johnson R, Saavedra A. Fitzpatrick ’ s Color Atlas and Synopsis of Clinical Dermatology. 7.ed. 429.
21. Angelis m, Wong L, Wong L, Myers S. Calciphylaxis in patients on hemodializes: a prevalence study. Operacja. 1997;122:1083–90.
22. Arora R, Shroff D, Kapoor s, et al. Rodzinna kalcyficzna rogowacenie w kształcie pasma: raport o dwóch nowych przypadkach z wczesnym nawrotem. Indian J Ophthalmol. 2007 Styczeń-Luty; 55(1): 55-7.
23. Najjar d, Cohen E, Rapuano C, Laibson P. EDTA chelation for calcific band keratopathy: results and long-term follow-up. Am J Ophthalmol. 2004 Jun; 137 (6): 1056-64.
24. Im S, Lee K, Yoon K. połączona chelatacja kwasowa etylenodiaminotetraoctowa, fototerapeutyczna keratektomia i transplantacja błon owodniowych w leczeniu keratopatii pasmowej. Korean J Ophthalmol. 2010 Kwiecień; 24 (2): 73-7.
25. Sharma N, Mannan R, Sinha R, et al. Laserowa fototerapeutyczna keratektomia excimerowa do leczenia keratopatii taśmowej indukowanej olejem silikonowym. Soczewki Kontaktowe Oka. 2011 Sep;37(5):282-5.
26. Wee S, Choi S, Kim J. Deep anterior lamellar keratoplasty using irradiated acellular cornea with amniotic membrane transplantation for intractable ocular surface diseases. Korean J Ophthalmol. 2015 Apr;29(2):79-85.