 |
 |
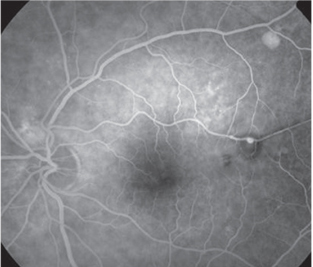
| 4. Fluoresceinangiografi, der illustrerer en retinal arteriel makroaneurysm (RAM), der er resultatet af hypertension. Ukontrolleret blodtryk kan øge risikoen for slagtilfælde fire til seks gange. |
5. I den epidemiologiske undersøgelse med diabetisk retinopati blev risikoen for slagtilfælde fundet at være seks gange højere hos patienter, der havde proliferativ diabetisk retinopati.26 |
Hypertension
forhøjet blodtryk kan øge risikoen for slagtilfælde gennem aterosklerose i karrene over tid; dette kan føre til blokering af små fartøjer i hjernen og iskæmi.
Hypertension kan også svække blodkar og forårsage en aneurisme, som kan forstyrre blodgennemstrømningen. I øjet har tidlige mikrovaskulære ændringer fra hypertension, såsom arteriolær indsnævring, arterie-venen nicking og arterie opacificering, vist sig at øge risikoen for slagtilfælde. I Atherosclerosis Risk in Communities (ARIC) undersøgelse, arterie-venen nicking og arterie indsnævring blev vist at øge oddsene for MR-defineret subklinisk infarkt med næsten dobbelt.17
efterhånden som sværhedsgraden af hypertension øges, kan der være yderligere nedbrydning af blod-nethindebarrieren og “moderate” fund, såsom flammeformede blødninger, bomuldsuldpletter og ekssudater. Tilsvarende har bomuldsuldpletter og blødninger vist sig at øge den relative risiko for hændelsesslag to til tre gange sammenlignet med individer uden disse nethindefund.18
“alvorlig” hypertensiv retinopati kan forekomme, når forhøjet blodtryk forårsager en stigning i intrakranielt tryk og hævelse af synsnerven. Alvorlig hypertension kan også føre til infarkt af segmenter af choriocapillaris. Siegrists striber henviser til lineær RPE-hyperplasi over infrakterede choroidale arterioler, og Elschnig-pletter er et tegn på ikke-perfunderede choriocapillaries. Ukontrolleret hypertension har vist sig at øge risikoen for slagtilfælde fire til seks gange, så dette er en anden gruppe, vi har brug for at uddanne (figur 4).
Hypertension kan også føre til retinal-arterielle makroanurysmer. Forhøjet blodtryk kan medføre, at de glatte muskelforingsarterier erstattes med kollagen, hvilket gør arterievæggen mindre elastisk og mere modtagelig for dannelse af aneurisme. Dette findes typisk hos ældre kvindelige patienter og er forbundet med højt blodtryk i op til 79% af tilfældene.19
Diabetes
Diabetes øger risikoen for slagtilfælde ved at hæmme blodgennemstrømningen og fremme iskæmi. I øjet opdages diabetisk retinopati almindeligvis hos personer, der har dårligt kontrolleret blodsukker eller har haft sygdommen mere end 10 år. ARIC-undersøgelsen viste, at risikoen for hændelse iskæmisk slagtilfælde var to til tre gange højere hos personer med ikke-proliferativ diabetisk retinopati vs. personer uden diabetisk retinopati.17 derudover syntes niveauet af diabetisk retinopati også at korrelere med slagtilfælde. Af de 1.305 personer i undersøgelsen, der ikke havde diabetisk retinopati, fortsatte kun 3,9% med et iskæmisk slagtilfælde. I modsætning hertil 9.6% af personer med mild til moderat diabetisk retinopati og 11,4% af personer med svær diabetisk retinopati fortsatte med at lide et slagtilfælde.20
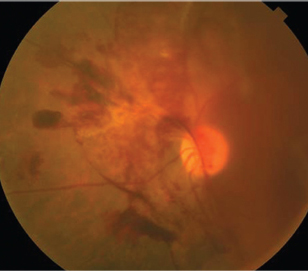
diabetikere, der har proliferativ diabetisk retinopati (PDR), er ikke kun i fare for ødelæggende okulære følger, hvis de ikke behandles korrekt, de har også øget risiko for slagtilfælde. Risikoen for slagtilfælde var seks gange højere hos patienter med PDR, og risikoen for slagtilfælde var dobbelt sammenlignet med patienter uden PDR (figur 5).21,22
asymmetrisk diabetisk retinopati findes hos cirka 5% til 10% af diabetespatienterne og kan også være et tegn på carotis sygdom og øget risiko for slagtilfælde.23,24 i tidligere undersøgelser er “asymmetri” defineret som PDR i det ene øje uden retinopati i det andet øje eller som en forskel på to til tre grader mellem øjnene. Litteraturen har været noget inkonsekvent. I den sædvanlige undersøgelse om dette emne fandt Andrey Gay, MD og Arthur Rosenbaum, MD, at i de fleste af deres forsøgspersoner blev alvorlig carotisstenose fundet ipsilateral for øjet med mindre retinopati.25 de teoretiserede, at carotis sygdom forsinker progression af retinopati i det ipsilaterale øje eller fremskynder det i det kontralaterale øje.25
siden da har to signifikante undersøgelser fundet, at forbindelsen ikke er så endelig. Duker-gruppen fandt, at det var “50/50”, om det ipsilaterale eller kontralaterale øje med PDR havde mere alvorlig carotisstenose.23 de hævdede, at den teknik, der blev brugt i den homoseksuelle undersøgelse, oftalmodynamometri, ikke var direkte bevis for carotisstenose.23 deres fund blev understøttet af en anden undersøgelse fra Japan, der foreslog, at okulært iskæmisk syndrom kan være additiv til diabetisk retinopati, og at PDR er mere tilbøjelige til at være på samme side som carotisstenosen i tilfælde af asymmetrisk retinopati.26 sag til sag
sag til sag
mens okulære manifestationer af carotisarteriesygdom (TMVL, VSR, OIS, retinal emboli) har en klar forbindelse med øget fremtidig slagtilfælde og berettiger patientuddannelse i næsten alle tilfælde er behovet for at uddanne patienter med mikrovaskulære tegn (diabetisk og hypertensiv retinopati) muligvis ikke så klart for nogle praktiserende læger.
mens arterie-vene nicking og mild ikke-proliferativ diabetisk retinopati har vist sig at øge risikoen for fremtidig slagtilfælde i visse undersøgelser, hvis blodtrykket og/eller blodsukkeret er velkontrolleret, kan nogle ODs ikke føle sig tvunget til at uddanne deres patient om slagtilfælde. I stedet kan de vælge at uddanne patienten om blodsukker og / eller blodtrykskontrol, hvilket sandsynligvis er tilstrækkeligt for patienter med lav risiko.
i sidste ende skal behovet for at uddanne vores patienter om slagtilfælde risiko og tegn på slagtilfælde tages fra patient til patient og afhænger af patientens personlighed såvel som lægekomfort. Ældre patienter med flere vaskulopatier, der ikke overholder deres medicin, er sandsynligvis bedre kandidater til uddannelse sammenlignet med relativt yngre og sundere personer, der er mere kompatible med deres behandlinger.
samlet set kan optometristens rolle være afgørende for at opdage nuværende slagtilfælde samt forhindre fremtidige hændelser. Med størstedelen af risikopatienter dårligt uddannet om tegn på slagtilfælde samt behovet for akut pleje, når det opstår, kan vi hjælpe vores patienter med at genkende disse tegn og handle passende.
Dr. Chu praksis på Salisbury VA Medical Center i Salisbury, NC.
1. Rosamond m, Flegal K, Furie K, et al. Hjertesygdomme og slagtilfælde statistik-2008 opdatering: en rapport fra American Heart Association Statistics Committee og Stroke Statistics Subcomitee. Omløb. 2008 29.Januar;117(4):e25-2146.
2. Mosley i, Nicol M, Donnan G, et al. Stroke symptomer og beslutningen om at ringe til en ambulance. Slagtilfælde. 2007 februar;38 (2): 361-6.
3. Mikul Rokk R, Bunt L, Hrdlicka D, et al. Opkald 911 som reaktion på slagtilfælde: en landsdækkende undersøgelse, der vurderer endelig individuel adfærd. Slagtilfælde. 2008 Jun;39 (6): 1844-9.
4. Bull DA, Fante RG, Hunter GC, et al. Korrelation af oftalmiske fund med carotisarteriestenose. J Cardiovasc Surg (Torino). 1992 Jul-Aug; 33 (4): 401-6.
5. PF, Oderich GS. Oftalmologiske fund som forudsigere for carotisarteriesygdom. Vasc Endovaskulær Kirurgi 2002 Nov-Dec;36 (6): 415-24.
6. McCullough HK, Reinert CG, Hynan LS, et al. Okulære fund som forudsigere for okklusiv sygdom i carotisarterien: er carotisbilleddannelse berettiget? J Vasc Surg. 2004 August;40 (2): 279-86.
7. Klijn C, Kappelle LJ, van Schooneveld MJ, et al. Venøs stasis retinopati i symptomatisk carotisarterieokklusion: prævalens, årsag og resultat. Slagtilfælde. 2002 Mar;33 (3): 695-701.
8. Sivalingam A, brun GC, Magargal LE, Menduke H. det okulære iskæmiske syndrom. II. dødelighed og systemisk sygelighed. Int Ophthalmol. 1989 Maj;13 (3): 187-91.
9. Atebara N, brun GC. Kapitel 12: okulært iskæmisk syndrom. I: Duanes kliniske oftalmologi . Bind 3. Philadelphia: Lippincott Forlag; 2006.
10. Brun GC, Magargal LE. Det okulære iskæmiske syndrom. Kliniske, fluorescein angiografiske og carotis angiografiske træk. Int Ophthalmol. 1988 Februar;11 (4): 239-51.
11. HAYREH SS, Podhajsky P, Simmerman MB. Retinal arterie okklusion: associerede systemiske og oftalmiske abnormiteter. Oftalmologi. 2009 oktober;116 (10): 1928-36.
12. Klein R, Klein BE, Jensen SC, et al. Retinal emboli og slagtilfælde: Beaver Dam Eye Study. Arch Ophthalmol. 1999 August; 117 (8): 1063-8.
13. Arruga J, Sanders MD. Oftalmologiske fund hos 70 patienter med tegn på retinal emboli. Oftalmologi.1982 Dec; 89 (12): 1336-47.
14. Hollenhorst RV. Vaskulær status hos patienter, der har kolesterolemboli i nethinden. Am J Ophthalmol. 1966 Maj;61 (5 Pt 2): 1159-65.
15. JJ, Cugati S, Knudtson MD, et al. Retinal arteriolær emboli og langvarig dødelighed: samlet dataanalyse fra to ældre populationer. Slagtilfælde. 2006 Juli; 37 (7): 1833-6.
16. Chang YS, Jan RL, han SF, et al. Retinal arterie okklusion og 3-års risiko for slagtilfælde: en landsdækkende befolkningsbaseret undersøgelse. Am J Ophthalmol. 2012 Oktober;154 (4): 645-52.
17. Cooper LS, Vong TY, Klein R, et al. Retinal mikrovaskulære abnormiteter og MR-defineret subklinisk cerebralt infarkt: åreforkalkning risiko i samfund undersøgelse. Slagtilfælde. 2006 Jan; 37 (1): 82-6.
18. Klein r, Couper DJ, et al. Retinal mikrovaskulære abnormiteter og hændelsesslag: åreforkalkning risiko i samfund undersøgelse. Lancet. 2001 Oktober 6; 358 (9288): 1134-40.
19. Panton, Goldberg MF, Farber MD. Retinal arterielle makroaneurismer: risikofaktorer og naturhistorie. Br J Ophthalmol. 1990 Oktober; 74 (10): 595-600.
20. Cheung N, Rogers S, Couper DJ, et al. Er diabetisk retinopati en uafhængig risikofaktor for iskæmisk slagtilfælde? Slagtilfælde. 2007 februar; 38 (2): 398-401.
21. Klein R, Klein BE, Moss SE. Epidemiologi af proliferativ diabetisk retinopati. Diabetes Pleje. 1992 Dec;15 (12): 1875-91.
22. Klein R, Klein BE, Moss SE, Cruickshanks KJ. Forening af okulær sygdom og dødelighed i en diabetespopulation. Arch Ophthalmol. 1999 Nov;117 (11): 1487-95.
23. Duker JS, brun CG, Bosley TM, et al. Asymmetrisk proliferativ diabetisk retinopati og carotidarteriesygdom. Oftalmologi. 1990 Juli; 97 (7): 869-74.
24. Valone Ja Jr, McMeel JV, Franks EP. Ensidig proliferativ diabetisk retinopati. II. klinisk kursus. Arch Ophthalmol.1981 August;99 (8): 1357-61.
25. Homoseksuel AJ, Rosenbaum al. Retinal arterietryk i asymmetrisk diabetisk retinopati. Arch Ophthalmol. 1966 Jun;75 (6): 758-62.
26. Dogru M, Inoue M, Nakamura M, Yamamoto M. modificerende faktorer relateret til asymmetrisk diabetisk retinopati. Øje (Lond). 1998; 12 (Pt 6): 929-33.
27. Dennis M, Bamford J, Sandercock P. Prognose for transitorisk iskæmisk angreb i Slagprojektet. Slagtilfælde. 1990 Jun;21 (6): 848-53.
28. Fra, Giles MF, Chandratheva A, et al. Effekt af akut behandling af transitorisk iskæmisk anfald og mindre slagtilfælde på tidligt tilbagevendende slagtilfælde (Ekspres undersøgelse): en prospektiv populationsbaseret sekventiel sammenligning. Lancet. 2007 oktober 20; 370 (9596):1432-42.
29. Johnston SC, Fayad PB, Gorelick PB, et al. Udbredelse og viden om forbigående iskæmisk angreb blandt os voksne. Neurologisk. 2003 13. maj;60 (9): 1429-34.
30. Giles MF, Flossman E, Rothville PM. Patientadfærd umiddelbart efter forbigående iskæmisk angreb i henhold til kliniske egenskaber, opfattelse af begivenheden og forudsagt risiko for slagtilfælde. Slagtilfælde. 2006 Maj;37 (5): 1254-60.
31. Fra kl, Giles MF, Flossmann E, et al. En simpel score (ABCD) til at identificere personer med høj tidlig risiko for slagtilfælde efter forbigående iskæmisk angreb. Lancet. 2005 juli 2-8; 366 (9479):29-36.
32. Tsivgoulis G, Spengos K, Manta P, et al. Validering af ABCD-score til identifikation af personer med høj tidlig risiko for slagtilfælde efter forbigående iskæmisk angreb: en hospitalsbaseret case series-undersøgelse. Slagtilfælde. 2006 Dec;37 (12): 2892-7.
33. Tsivgoulis G, Stamboulis E, Sharma VK, et al. Multicenter ekstern validering af ABCD2-score hos triaging TIA-patienter. Neurologisk. 2010 April 27; 74 (17): 1351-7.
34. Johnston SC, fra kl, Nguyen-Huynh MN, et al. Validering og forfining af scoringer for at forudsige meget tidlig slagtilfælde risiko efter forbigående iskæmisk angreb. Lancet. 2007 27. Januar;369 (9558): 283-92.
35. Chandratheva A, Geraghty OC, Luengo-Fernandes R, et al. ABCD2-score forudsiger sværhedsgrad snarere end risiko for tidlige tilbagevendende begivenheder efter forbigående iskæmisk angreb. Slagtilfælde. 2010 maj; 41 (5): 851-6.