- Es ist fast Standard in der Behandlungsplanung, tomographische Bildgebung mit radiologischen Führungen und chirurgischen Führungsstents während der Platzierung von Zahnimplantaten zu verwenden. Dieser Artikel beschreibt einfache Labortechniken zur Herstellung von Führungsstents, die während der Bildgebung verwendet und dann leicht für die Verwendung während der Zahnimplantatchirurgie umgewandelt werden können.
- Zahnimplantate sind zu einer viel häufigeren Behandlungsmethode für eine Vielzahl von klinischen Situationen geworden.Die Erfolgsrate und Vorhersagbarkeit von Implantaten hat sich in den letzten Jahren dramatisch verbessert years.It ist fast eine Standardroutine in der Planung der Zahnimplantatbehandlung geworden, um tomographische Bildgebungstechniken mit radiologischen Führungen und chirurgischen Führungsstents während der Implantatinsertionsoperation zu verwenden.
- Herstellung der radiographischen Führung
- Umwandlung der Führung in einen chirurgischen Stent
- Restriktive Führungsstents
Es ist fast Standard in der Behandlungsplanung, tomographische Bildgebung mit radiologischen Führungen und chirurgischen Führungsstents während der Platzierung von Zahnimplantaten zu verwenden. Dieser Artikel beschreibt einfache Labortechniken zur Herstellung von Führungsstents, die während der Bildgebung verwendet und dann leicht für die Verwendung während der Zahnimplantatchirurgie umgewandelt werden können.
Zahnimplantate sind zu einer viel häufigeren Behandlungsmethode für eine Vielzahl von klinischen Situationen geworden.Die Erfolgsrate und Vorhersagbarkeit von Implantaten hat sich in den letzten Jahren dramatisch verbessert years.It ist fast eine Standardroutine in der Planung der Zahnimplantatbehandlung geworden, um tomographische Bildgebungstechniken mit radiologischen Führungen und chirurgischen Führungsstents während der Implantatinsertionsoperation zu verwenden.
Der Zweck dieses Artikels ist es, einfache Labortechniken für die Herstellung von Führungsstents zu beschreiben, die während der Bildgebung verwendet und dann leicht für die Verwendung während der tatsächlichen Zahnimplantatchirurgie umgewandelt werden können. Die Position und die Winkelungen der Implantate sollten vor der Zahnimplantatchirurgie auf der Grundlage mehrerer Faktoren bestimmt werden, von denen der primäre der eventuelle Verschluss ist, unabhängig davon, welche Art von Prothese von den Implantaten getragen wird. Diese Diskussion wird sich auf den teilweise zahnlosen Fall beschränken, der über feste Kronen- und Brückentechniken wiederhergestellt werden soll.
In einem solchen Fall erfordert die Okklusion, dass die Implantate in der richtigen bukkolingualen und mesiodistalen Position und auf Trajektorien platziert werden, die es ermöglichen, Kaukräfte entlang oder so nahe wie möglich an den langen Achsen der Implantatbefestigungen aufzubringen. Optionen für die Zahnimplantatplatzierung können durch die Knochenmorphologie des Patienten begrenzt sein, die durch Knochentransplantationstechniken angesprochen werden kann oder nicht, oder eine weniger als ideale Standortauswahl für die Vorrichtungen erfordern. Daher ist es entscheidend, diese Informationen über die prächirurgische tomographische Bildgebung offenzulegen, um die aus Röntgenstrahlen auf Standardebene gewonnenen Informationen zu ergänzen.
Die folgenden Beschreibungen und Abbildungen beschreiben Techniken sowohl für nicht-restriktive als auch für restriktive Kombinations-Röntgenführungen und chirurgische Führungsstents. Die Stents wurden auf einem Steinguss hergestellt, der aus Alginatabdrücken eines tatsächlichen teilweise zahnlosen Patienten hergestellt wurde.
Herstellung der radiographischen Führung
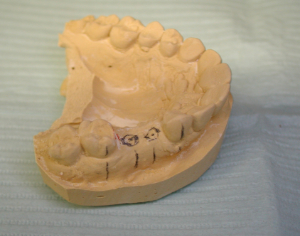
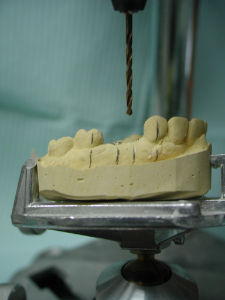
- Die vorgeschlagenen Implantatpositionen wurden markiert (Abbildung 1). Der Guss wird dann auf einem verstellbaren Vermessungstisch montiert, und mit einem 2-mm-Hartmetallbohrer, der in einem Dremel-Mototool auf einer Bohrmaschine montiert ist, werden parallele Löcher in den vorgeschlagenen gewünschten Winkeln in den Stein gebohrt (Abbildungen 2 und 3). Block-Out-Wachs wird auf hinterschnittene Bereiche aufgetragen.
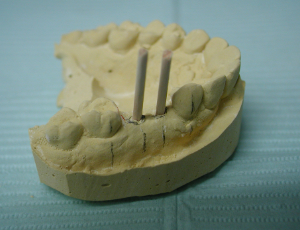
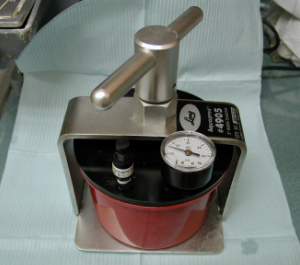
- Abschnitte des Holzschafts eines Applikators mit Baumwollspitze werden in die Löcher im Guss eingeführt (Abbildung 4), auf die Boxwachs aufgetragen wird, um die rauen Ränder des Stents zu bilden. Nach dem Auftragen eines geeigneten Trennmediums wie Petrolatum wird eine Salz-Pfeffer-Technik verwendet, um den Stent aus klarem kieferorthopädischem Acryl herzustellen (Abbildungen 5 und 6). Der gesamte Guss wird dann in einen Drucktopf gegeben und vollständig aushärten gelassen (Abbildung 7.)
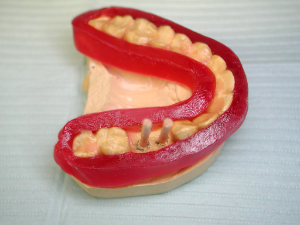
- Der Stent wird vorsichtig aus dem Guss entfernt, beschnitten und poliert, einschließlich der Entfernung der Holzschäfte. Guttapercha wird erwärmt und in die nach dem Entfernen der Holzschächte verbleibenden Kanäle verdichtet. Eine Schicht einer geeigneten Acrylversiegelung wird aufgetragen, um eine fertige Oberfläche bereitzustellen, und der Stent kann dem Patienten für den tomographischen Bildgebungstermin zur Verfügung gestellt werden (Abbildung 8).
 |
 |
| Abbildung 1 | Abbildung 2 |
 |
 |
| Abbildung 3 | Abbildung 4 |
 |
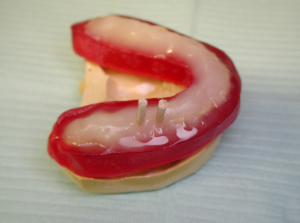 |
| Abbildung 5 | Abbildung 6 |
 |
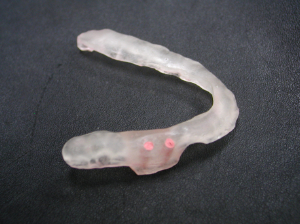 |
| Abbildung 7 | Abbildung 8 |
Umwandlung der Führung in einen chirurgischen Stent
- Die Guttapercha wird aus der Führung entfernt.
- Acryl wird von der bukkalen Seite des Stents abgeschnitten, um Kerben oder Vertiefungen an den Stellen der Stäbe zu hinterlassen (Abbildung 9). Dies ermöglicht es dem Chirurgen, den anfänglichen Bohrer von einem bukkalen Ansatz aus in die angegebenen Positionen zu bringen, wodurch weniger intermaxillärer Raum für das anfängliche Bohren erforderlich ist, aber dennoch genaue Positionen für die Implantatpilotlöcher bietet.
- Acryl wird auch von der okklusalen Seite in den Bereichen der Implantationsstelle entfernt, um eine Konfiguration ähnlich einem „Sattel“ zu erzeugen (Abbildung 10). Dies ermöglicht dem Chirurgen eine bessere Sichtbarkeit und hilft, die relativ große Größe des Handstückkopfes unterzubringen. Es muss darauf geachtet werden, genügend okklusogingivale Höhe zu lassen, um die Winkelungen der anfänglichen Bohrer zu führen.
- Dieser Stent lässt dem Chirurgen mehr Freiheit bei der Positionierung der Implantate.
 |
 |
| Abbildung 9 | Abbildung 10 |
Restriktive Führungsstents
Um einen restriktiveren Führungsstent zu erstellen, wird dieselbe Technik mit Ausnahme der obigen Schritte 2 und 3 verwendet:
- Die Guttapercha wird aus dem Acryl-Stent entfernt, aber die obigen Schritte 2 und 3 (die den „Sattel“ bilden) werden weggelassen.
- Dadurch verbleiben Löcher mit einem Durchmesser von 2 mm durch die Höhe des Stents.
- Der Chirurg ist darauf beschränkt, die Pilotbohrer durch diese Kanäle einzuführen.
Mögliche Nachteile dieser Methode sind: (1) Der Zugang zum Bohrer ist für den Chirurgen schwieriger und (2) es besteht ein höheres Risiko, dass während der Operation Acrylspäne entstehen, die die Operationsstelle kontaminieren könnten.
 David L. Brown, DDS, praktiziert seit 38 Jahren allgemeine Zahnmedizin in Bedford, Texas. Ein 1979 Absolvent der University of Texas Dental School in San Antonio, absolvierte er die preceptorship in Dental implantology dort im Jahr 1998. Dr. Brown ist auch Mitglied des Seattle Study Club und anderer Organisationen und hat ein Gerät erfunden und patentiert, das für Implantate und komplexe restaurative Behandlungen verwendet wird.
David L. Brown, DDS, praktiziert seit 38 Jahren allgemeine Zahnmedizin in Bedford, Texas. Ein 1979 Absolvent der University of Texas Dental School in San Antonio, absolvierte er die preceptorship in Dental implantology dort im Jahr 1998. Dr. Brown ist auch Mitglied des Seattle Study Club und anderer Organisationen und hat ein Gerät erfunden und patentiert, das für Implantate und komplexe restaurative Behandlungen verwendet wird.