geavanceerde beeldvormingstechnologieën tonen aan dat corneale ectasieën zoals keratoconus vaker voorkomen dan eerder werd gedacht—tot 265 gevallen per 100.000 mensen.1 die met familiegeschiedenis, oog het wrijven en atopy, evenals het syndroom van Down neigen om in het algemeen worden beà nvloed, en worden typisch gediagnosticeerd tijdens puberteit.2 Acute corneale hydrops—een ernstige complicatie van corneale ectasie-komt voor in slechts 2%, en tot 13%, van de patiënten.3-5
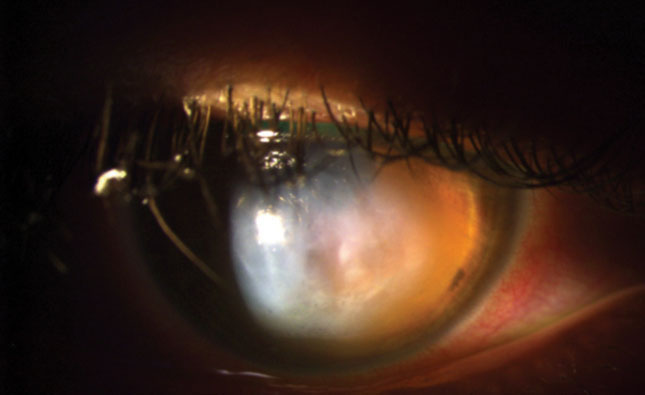
Fig. 1. Het rechteroog van deze patiënt toont graad 3+ globale conjunctivale injectie, graad 3+ hoornvlies oedeem, spoor micro bullae en epitheliale defecten.
voorgeschiedenis
een 40-jarige Afro-Amerikaanse man had de laatste twee dagen plotseling optredende pijn in het rechteroog en daarmee geassocieerd wazig zien. Hij beoordeelde de pijn als een “acht van de 10” in ernst. Hij klaagde ook over roodheid en fotofobie, maar ontkende elke afscheiding, geschiedenis van oculaire chirurgie, vreemd materiaal in het oog of trauma. Dit was het eerste optreden van deze symptomen. De patiënt probeerde kunstmatige tranen te gebruiken zonder verlichting. Zijn oculaire zijn-tory was echter significant voor keratoconus, waarvoor hij sclerale lenzen kreeg voorgeschreven.
onderzoek
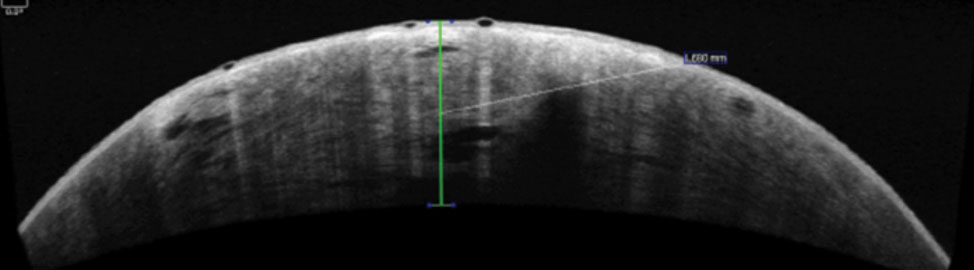
de ongecorrigeerde gezichtsscherpte van de patiënt was 20/800 bij één voet in het rechteroog, met een lichte verbetering van het pinhole tot 20/400 bij twee voet. De gecorrigeerde gezichtsscherpte in het linkeroog met de sclerale lens was 20/20. Een uitwendig onderzoek onthulde een gebied van hoornvlies opacificatie in het rechteroog, waardoor pupil testen moeilijk te zijn. De linker pupil was rond, reactief en had geen tekenen van een afferent pupil defect. Confrontatie visuele velden waren vol naar hand beweging in het rechter oog en vol naar vinger tellen in het linker oog. Extraoculaire spiertesten waren normaal. Biomicroscopie van het rechteroog onthulde graad 3 + globale con-junctivale injectie, graad 3+ hoornvliesoedeem, sporenmicrobullae en epi-theliale defecten (figuur 1). Intraoculaire druk was normotensief en verwijd fundus onderzoek was onopvallend. Een anterieur segment OCT werd uitgevoerd waaruit een breuk in het membraan en het cornea-oedeem van Descemet bleek (Figuur 2).

Fig. 2. Dit voorste segment OCT toont een breuk in het membraan van de patiënt Descemet en het hoornvlies oedeem.
diagnose
corneale hydrops wordt veroorzaakt door het splitsen van het membraan van Descemet, wat leidt tot een instroom van water in het cornea stroma met als gevolg oedeem en haze.6 afhankelijk van de patiënt en de omvang van de scheur, kan cornea-oedeem en pijn variëren van relatief asymptomatisch tot ernstig met visusstoornissen.4,6 cornea hydrops komt vaker voor bij mannen tussen de leeftijd van 20 en 40, maar heeft geen ras voorkeur.3-6
Acute corneahydrops is zelfbeperkend, met of zonder behandeling, en verdwijnt meestal in de loop van drie tot vier maanden als het membraan van Descemet opnieuw dicht gaat.Afhankelijk van de grootte van de pauze en het risico van de patiënt op cornea-infectie of neovascularisatie, kan de tijd tot volledige genezing worden verlengd.3,4,6 cornea perforatie, hoewel zeldzaam, komt voor bij 3% van de patiënten die hydrops ontwikkelen.3 om secundaire complicaties te voorkomen, patiënt symptomen te minimaliseren en corneale littekens te beperken, is de initiatie van medisch beheer typisch gerechtvaardigd.
behandelingen
er zijn verschillende medische en chirurgische opties beschikbaar voor de behandeling van corneale hydrops. Topische hyperosmotica, kan cornea-oedeem verminderen (zij het langzaam) en de scherpte verbeteren. Om hoornvliesoedeem verder te beheren terwijl ook het risico op potentiële neo-vascularisatie wordt verminderd, kunnen ODs plaatselijke steroïden voorschrijven—gewoonlijk beginnend met een tweemaal daagse dosis.
omdat steroïden mogelijk de genezing van het hoornvlies kunnen belemmeren of de perforatie van het hoornvlies kunnen veroorzaken, is het starten van een behandeling met steroïden bij het begin, of zelfs wanneer het membraan van Descemet geneest, controversieel. Een cycloplegisch middel, meestal gedoseerd op twee keer per dag (meer als de pijn aanhoudt), kan worden toegevoegd om oculaire pijn van een secundaire uveïtis te verminderen. Andere opties voor pijnverlichting zijn orale of topi-cal niet-steroïdale anti-inflammatoire middelen of een verband contactlens. Afhankelijk van de ernst van de keratoconus van de patiënt kan het echter zijn dat de lens niet goed past bij significante randvlakken en decentratie. Zolang epitheliale defecten aanwezig zijn, moet een profylactisch antibioticum worden voorgeschreven om de kans op infectie te verminderen.
onderzoek toont aan dat orale doxycycline (10 mg tot 50 mg tweemaal per dag) en vitamine C (1000 mg per dag)—typisch gedoseerd vroeg in de loop van acute hydrops—nuttig kunnen zijn.7,8 Doxycycline kan ook matrixmetalloproteïnasen verminderen, wat de genezing van het hoornvlies bevordert.8 vitamine C speelt een rol in de extracellulaire matrix en de samenstelling van het hoornvlies, en kan opacificatie en neovascularisatie verminderen.7 andere opties om de genezing van het hoornvlies te verbeteren omvatten vruchtwatermembraan transplantaties en overvloedige conserveermiddel-vrije kunstmatige tranen.
chirurgische ingrepen omvatten injectie van lucht of gas, zwavelhexafluoride (SF6) of perfluorpropaan (c3f8) in de voorkamer om de opening in het membraan van Descemet mechanisch te sluiten.9,10 deze verbeteren de genezingstijd maar hebben geen invloed op de resultaten van de gezichtsscherpte, waardoor ze controversieel zijn vanwege mogelijke bijwerkingen.9,10 voor een maximaal effect moeten deze procedures meestal binnen enkele dagen na het begin van de symptomen plaatsvinden.9,10
Figuur 3. Deze afbeelding toont de dikte van het hoornvlies van de patiënt drie weken na de behandeling. Het was verdund met ongeveer 400µm.
herstel
hoe langer de hydrops nodig hebben om te genezen, hoe groter de kans dat een transplantatie nodig is vanwege resterende littekenvorming. Als dit litteken groot is, of direct op de visuele as, kan een diepe anterieure lamellaire kerato-plastiek of een penetrerende keratoplasty worden uitgevoerd, afhankelijk van de omvang van de littekens.3 sommige chirurgen pleiten voor eerdere interventie voordat een neovascularisatie van het hoornvlies optreedt, om het risico op transplantaatafstoting te verminderen. Voorafgaand aan een chirurgische verwijzing, een poging tot een gasdoorlatende contactlens fitting zal toestaan voor de beoordeling van de beste gezichtsscherpte en kan de operatie vertragen, als de patiënt functionele visie kan bereiken.
in het geval van onze patiënt hebben we een hyperosmotische zalf voorgeschreven, cycloplegisch en antibioticum, samen met orale doxycycline en vitamine C. binnen drie weken was zijn hoornvlies dikte ongeveer 400µm dunner (Figuur 3). Hoewel standaard pachymetrie nuttig kan zijn om resolutie te monitoren, zijn’ globale ‘ pachymetrie of AS-OCT voordeliger omdat een groter gebied van het hoornvlies kan worden afgebeeld en de genezing van het membraan van Descemet kan worden gevisualiseerd. Patiënten met acute hydrops van het hoornvlies moeten na het eerste optreden om de twee tot drie dagen worden gecontroleerd, gevolgd door om de één tot twee weken na het begin van de genezing. Echter, als het hoornvlies aanzienlijk verdund lijkt, is frequentere follow-up verstandig om perforatie te voorkomen. Het gebruik van een fox shield wordt aanbevolen. Na genezing dienen deze patiënten om de drie maanden een follow-up te krijgen voor herhaalde beeldvorming.
artsen moeten ernaar streven de symptomen van de patiënt te minimaliseren en verwoestende langdurige complicaties te vermijden met een passend medisch management. Diagnostische beeldvormingsapparatuur kan niet alleen nuttig zijn bij de eerste diagnose, maar ook bij het monitoren van de resolutie. Terwijl cornea hydrops is zeldzaam, vooruitgang in de detectie en behandelingen van kera-toconus, met cornea crosslinking kan verminderen of te elimineren in de toekomst.
Dr. Morrow is assistant clinical professor aan de State University of New York College Of Optometry.
1. Godefrooij D, De Wit G, Uiterwaal C, et al. Leeftijdsspecifieke incidentie en prevalentie van keratoconus: een landelijk regis-tratieonderzoek. Am J Ophthalmol. 2017;175(3):169-72.
2. Gokhale N. Epidemiologie van Keratoconus. Indian J Oph-thalmol. 2013;61(8):382-3.
3. Barsam A, Petrushlin H, Brennan M, et al. Acute corneale hydrops in keratoconus: een nationale prospectieve studie van incisie en management. Oog (Lond). 2015;29(4):469-74.
4. Gokul A, Krishnan T, Emanuel P, et al. Aanhoudende extreme acute cornea hydrops met een gigantische intrastromale spleet secundair aan keratoconus. Clin Exp Optom. 2015;98(5):483-6.
5. Thimons J. Managing acute corneale hydrops in keratoconus. Rev Cornea & Cont Lens. 2015;152(3):32-3.
6. Fuentes E, Sandali O, El Sanharawi M, et al. Anatomic predictive factors of acute corneal hydrops in keratoconus: een Optical coherence tomography study. Oftalmol. 2015;122(8):1653-9.
7. Cho Y, Yoo W, Kim S, et al. Werkzaamheid van systemische vitamine C-suppletie bij het verminderen van de corneale troebelheid als gevolg van infectieuze keratitis. Geneeskunde (Balt). 2014;93(23):1-8.
8. Perry H, Hodes L, Seedor J, et al. Effect van doxycyclinehyclaat op de wondgenezing van het hoornvlies epitheliale in het konijn alkali burn model. Hoornvlies. 1993;12(5):379-82.
9. Maharana P, Sharma N, Vajpayee R. Acute corneale hydrops in keratoconus. Indian J Ophthalmol. 2013;61(8):461-4.
10. Shaw J. Acute hydrops: rethinking treatment. EyeNet Magazine. www.aao.org/eyenet/article/acute-hydrops-rethinking-treatment. juni 2012. Geraadpleegd Op 15 Oktober 2018.