À l’éditeur:
Une femme en surpoids de 46 ans présentait une éruption cutanée à l’aisselle d’une durée de 2 mois. Elle n’a signalé aucun symptôme supplémentaire tel qu’un prurit ou une douleur. Elle a déclaré avoir récemment changé son déodorant d’Original Secret en Force clinique Secrète (les deux Procter & Gamble). Ses antécédents médicaux étaient remarquables pour l’asthme et le reflux gastro-œsophagien. L’examen clinique a révélé des papules hyperkératotiques brun érythémateux, stuccolike, coalescant en plaques dans les aisselles récemment rasées, affectant davantage l’aisselle gauche que l’aisselle droite (Figure 1). Le diagnostic différentiel clinique comprenait la parakératose granulaire, l’intertrigo, la maladie de Hailey-Hailey, la maladie de Darier, le pemphigus végétarien, la papillomatose confluente et réticulée, l’acanthose nigricane, les kératoses séborrhéiques et la dermatite de contact irritante ou allergique. Une biopsie par perforation a révélé une corne parakératotique compacte marquée avec rétention de granules de kératohyaline (figure 2). L’épiderme sous-jacent présentait une certaine acanthose et une spongiose avec une légère inflammation chronique du bord dermique. Sur la base de l’histopathologie, une parakératose granulaire a été diagnostiquée.
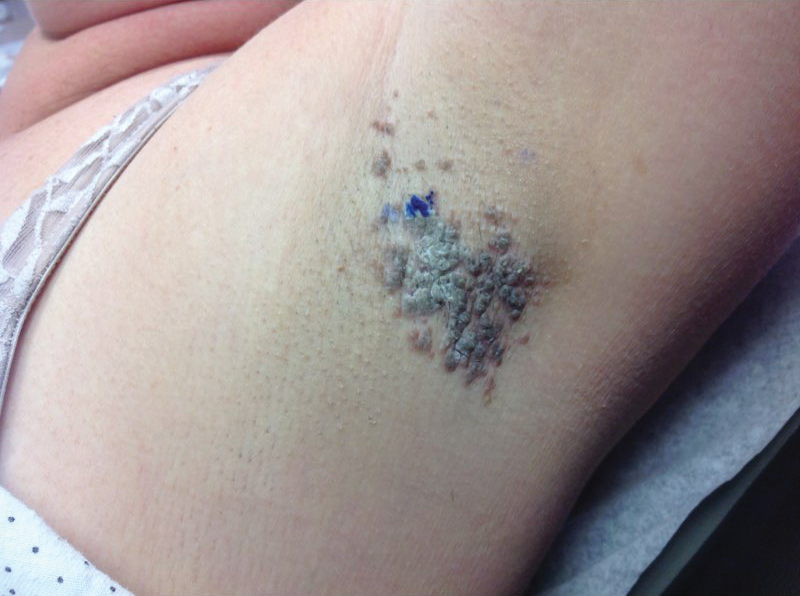
Figure 1. Aisselle gauche lors de la présentation initiale avec des papules érythémateuses-brunes, stuccolike, hyperkératotiques coalescant en plaques.
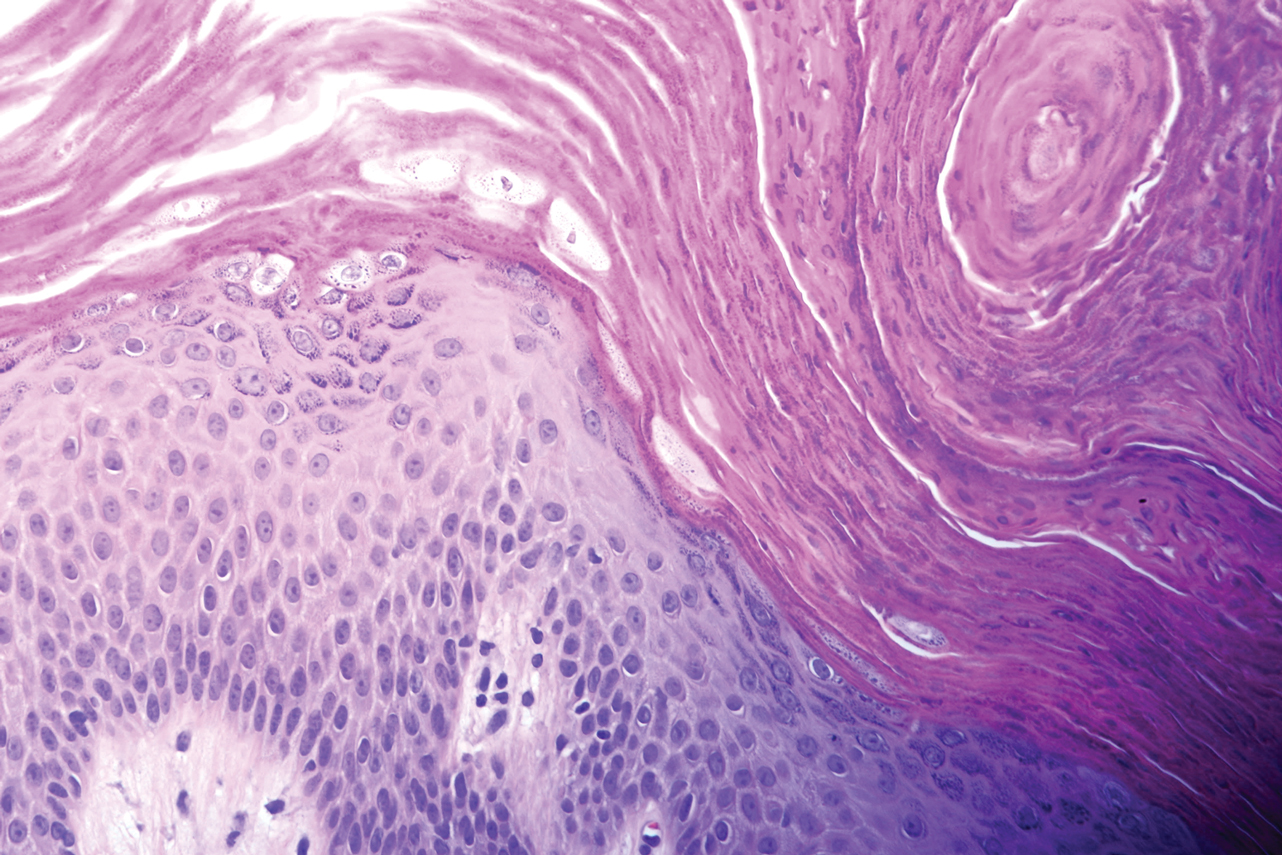
Figure 2. Corne parakératotique compacte marquée avec rétention de granules de kératohyaline (H & E, grossissement d’origine ×40).
Lors d’une visite ultérieure 2 semaines plus tard, nous avons prescrit une lotion à l’acide glycolique à 10% appliquée sur les aisselles deux fois par jour, plus un gel de trétinoïne à 0,05% appliqué sur les aisselles chaque soir. Elle a déclaré s’être débarrassée après 1 semaine de traitement. Elle avait également changé son déodorant de Force Clinique Secrète à l’Original Secret habituel. Le patient a arrêté le traitement topique après l’élimination des lésions. Trois semaines plus tard, l’examen clinique a révélé une hyperpigmentation post-inflammatoire des aisselles et les lésions antérieures avaient disparu (figure 3).
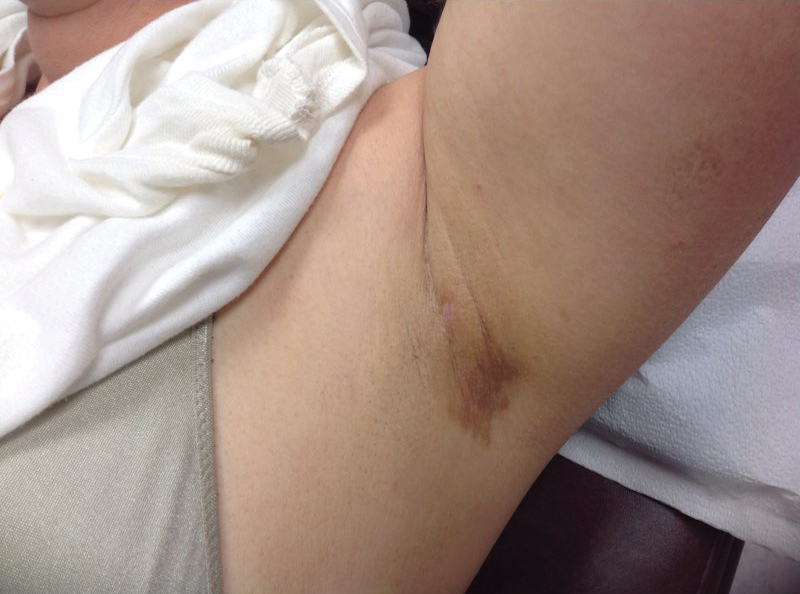
Figure 3. Aisselle gauche après traitement avec lotion à l’acide glycolique 10% et gel de trétinoïne 0,05%.
La parakératose granulaire est une affection inhabituelle se présentant le plus souvent chez les femmes d’âge moyen à l’aisselle, avec une présentation clinique de papules hyperkératotiques érythémateuses à brunâtres coalescant en plaques. Bien que peu de cas aient été rapportés, la parakératose granulaire est probablement plus fréquente que celle qui a été rapportée. Il y a eu des rapports impliquant le cuir chevelu, les joues, l’abdomen, les cuisses et d’autres zones intertrigineuses, y compris les plis inguinaux et la région sous-mammaire.1-4 Il existe également une forme infantile liée aux couches et à la pâte d’oxyde de zinc.5 Bien que rare, la parakératose granulaire peut se présenter sous la forme d’une papule ou d’une plaque unique et est appelée acanthome parakératotique granulaire.6 Les lésions peuvent persister pendant des mois, se résorber spontanément et réapparaître, et parfois évoluer en fissures et érosions dues à une irritation. Le prurit est une préoccupation commune. L’histologie de la parakératose granulaire révèle une hyperkératose avec coloration éosinophile, une parakératose compacte avec rétention de granules de kératohyaline basophile, une prolifération vasculaire et une ectasie.5
La cause est inconnue mais peut-être liée à une irritation causée par le frottement, l’occlusion, la transpiration ou les déodorants.5,7 Cas indiquent un lien avec l’obésité. Les hypothèses quant à l’étiologie incluent la perturbation de la cornification. Normalement, la filaggrine maintient les granules de kératohyaline dans la couche cornée pendant la cornification. Par conséquent, la rétention de granules de kératohyaline dans la parakératose granulaire peut être due à un défaut de traitement de la profilaggrine en filaggrine, qui a été proposé sur la base d’études ultrastructurales et immunohistochimiques.8
Le diagnostic différentiel comprend la parakératose granulaire, l’intertrigo (causé par une dermatite séborrhéique, une candidose, un psoriasis inverse ou un érythrasma), la maladie de Hailey-Hailey, la maladie de Darier, le pemphigus végétarien, la papillomatose confluente et réticulée et la dermatite de contact irritante ou allergique. Les papules peuvent ressembler à des kératoses séborrhéiques, tandis que les plaques peuvent être confondues avec des acanthosis nigricans.
Des succès thérapeutiques ont été rapportés avec des corticostéroïdes topiques, des analogues de la vitamine D, des rétinoïdes topiques ou oraux, du lactate d’ammonium, des inhibiteurs de la calcineurine, des antifongiques topiques ou oraux, la cryothérapie et des injections de toxine botulique.3,9-11 De plus, la parakératose a diminué dans les biopsies de patients psoriasiques après acitrétine, méthotrexate et photothérapie, qui peuvent être des traitements alternatifs pour les cas inhabituellement difficiles ou récalcitrants de parakératose granulaire. Pour minimiser les effets secondaires et résoudre rapidement les papules, nous avons combiné 2 agents synergiques – l’acide glycolique et la trétinoïne – chacun avec des mécanismes d’action différents, et nous avons observé une excellente réponse clinique.
La parakératose granulaire est peut-être liée à une combinaison de produits topiques qui potentialisent l’irritation, le frottement et l’occlusion de la sueur. De multiples modalités de traitement contribuent probablement à l’élimination, la plus importante étant l’élimination de tout produit topique déclenchant. Le changement de déodorant de notre patient peut avoir été le facteur d’incitation à la maladie. Le retrait du déodorant Secret Clinical Strength a entraîné une élimination, bien que le rétinoïde topique et l’acide glycolique aient facilité les thérapies pour obtenir des résultats rapides. Une histoire approfondie, comme l’a souligné ce cas, peut aider à identifier les facteurs étiologiques. En identifiant un changement apparemment anodin de routine hygiénique, nous avons pu minimiser le besoin d’un traitement continu.