Para el Editor:
Una mujer de 46 años con sobrepeso presentó una erupción en las axilas de 2 meses de duración. No informó de ningún síntoma adicional, como prurito o dolor. Informó que recientemente cambió su desodorante de Secret Original a Secret Clinical Strength (ambos Procter & Gamble). Su historial médico fue notable por asma y enfermedad por reflujo gastroesofágico. El examen clínico reveló pápulas hiperqueratóticas de color marrón eritematoso, similares al estuco, que se fusionaron en placas en axilas recién rasuradas, afectando más a la axila izquierda que a la derecha (Figura 1). El diagnóstico diferencial clínico incluyó paraqueratosis granular, intertrigo, enfermedad de Hailey-Hailey, enfermedad de Darier, pénfigo vegetánico, papilomatosis reticulada y confluente, acantosis nigricans, queratosis seborreica y dermatitis de contacto irritante o alérgica. Una biopsia con sacabocados reveló un cuerno paraqueratótico compacto marcado con retención de gránulos de queratohialina (Figura 2). La epidermis subyacente mostró cierta acantosis y espongiosis con inflamación crónica leve del borde dérmico. Con base en la histopatología, se diagnosticó paraqueratosis granular.
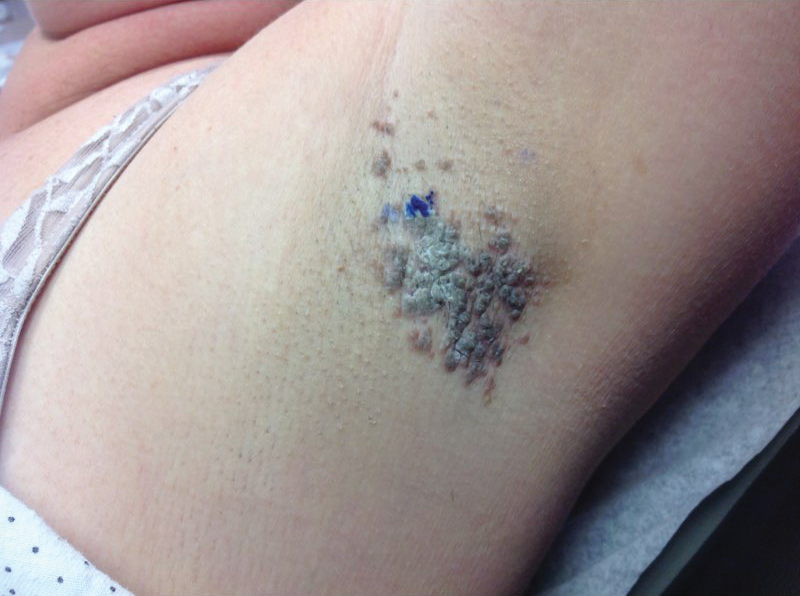
Figura 1. Axila izquierda en la presentación inicial con pápulas hiperqueratóticas de color marrón eritematoso, similares al estuco, coalescentes en placas.
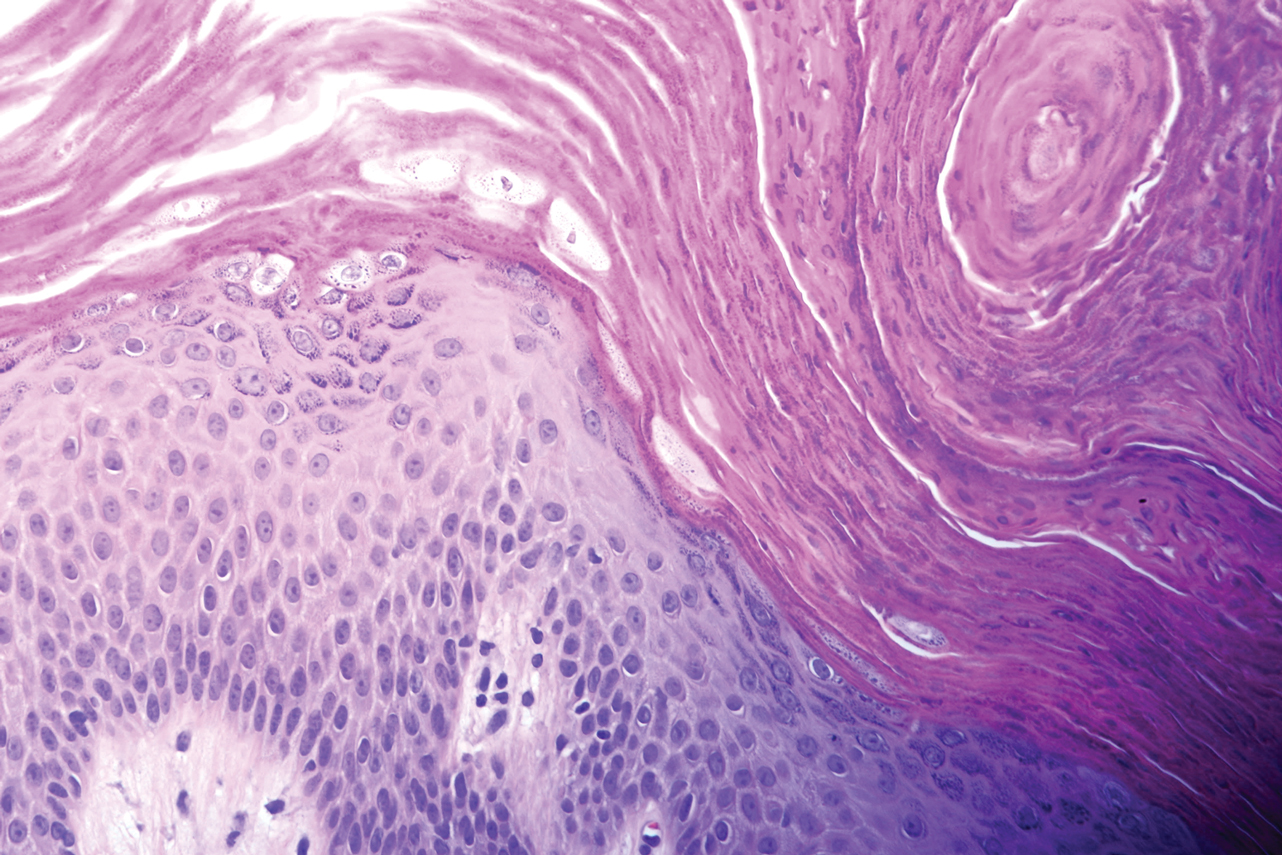
Figura 2. Cuerno paraqueratótico compacto marcado con retención de gránulos de queratohialina (H&E, aumento original ×40).
En una visita posterior, 2 semanas después, prescribimos una loción de ácido glicólico al 10% aplicada a las axilas dos veces al día, más un gel de tretinoína al 0,05% aplicado a las axilas cada noche. Informó que desapareció después de 1 semana de terapia. También había cambiado su desodorante de Secret Clinical Strength al Original Secreto habitual. El paciente interrumpió el tratamiento tópico después de limpiar las lesiones. Tres semanas después, el examen clínico reveló hiperpigmentación postinflamatoria en las axilas y las lesiones previas se habían resuelto (Figura 3).
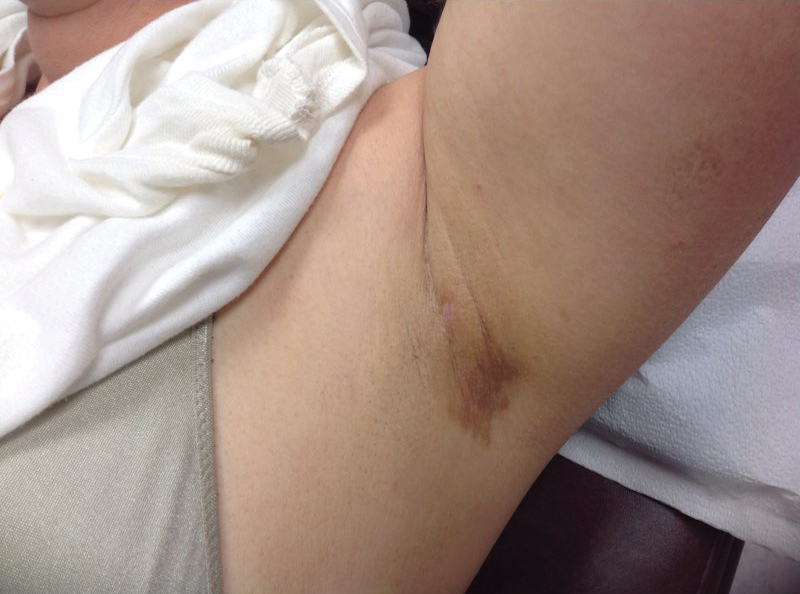
Figura 3. Axila izquierda tras tratamiento con loción de ácido glicólico al 10% y gel de tretinoína al 0,05%.
paraqueratosis Granular es una condición inusual que más comúnmente se presentan en mujeres de mediana edad en las axilas, con una presentación clínica de eritematosas parduzco pápulas hiperqueratósicas convirtiendo en placas. Aunque se han notificado pocos casos, es probable que la paraqueratosis granular sea más común de lo que se ha notificado. Ha habido informes que involucran el cuero cabelludo, las mejillas, el abdomen, los muslos y otras áreas intertriginosas, incluidos los pliegues inguinales y la región submamaria.1-4 También hay una forma infantil relacionada con pañales y pasta de óxido de zinc.5 Aunque es poco frecuente, la paraqueratosis granular puede presentarse como una sola pápula o placa y se denomina acantoma paraqueratótico granular.6 Las lesiones pueden persistir durante meses, resolverse espontáneamente y reaparecer, y ocasionalmente evolucionar en fisuras y erosiones debido a la irritación. El prurito es una preocupación común. La histología de la paraqueratosis granular revela hiperqueratosis con tinción eosinofílica, paraqueratosis compacta con retención de gránulos de queratohialina basofílica y proliferación vascular y ectasia.5
Se desconoce la causa, pero es posible que esté relacionada con la irritación causada por el roce, la oclusión, la sudoración o los desodorantes.5,7 Casos indican un vínculo con la obesidad. Las hipótesis sobre la etiología incluyen la interrupción de la cornificación. Normalmente, la filagrina mantiene los gránulos queratohialinos en el estrato córneo durante la cornificación. Por lo tanto, la retención de gránulos de queratohialina en la paraqueratosis granular puede deberse a un defecto en el procesamiento de perfilagrina a filagrina, que se ha propuesto en base a estudios ultraestructurales e inmunohistoquímicos.8
El diagnóstico diferencial incluye paraqueratosis granular, intertrigo (causado por dermatitis seborreica, candidiasis, psoriasis inversa o eritrasma), enfermedad de Hailey-Hailey, enfermedad de Darier, pénfigo vegetano, papilomatosis reticulada y confluente y dermatitis de contacto irritante o alérgica. Las pápulas pueden parecerse a las queratosis seborreicas, mientras que las placas pueden confundirse con acantosis nigricans.
Se ha notificado éxito terapéutico con corticosteroides tópicos, análogos de vitamina D, retinoides tópicos u orales, lactato de amonio, inhibidores de calcineurina, antifúngicos tópicos u orales, crioterapia e inyecciones de toxina botulínica.3,9 – 11 Además, la paraqueratosis ha disminuido en las biopsias de pacientes psoriásicos después de acitretina, metotrexato y fototerapia, que pueden ser tratamientos alternativos para casos inusualmente difíciles o recalcitrantes de paraqueratosis granular. Para minimizar los efectos secundarios y resolver las pápulas rápidamente, combinamos 2 agentes sinérgicos, ácido glicólico y tretinoína, cada uno con diferentes mecanismos de acción, y observamos una excelente respuesta clínica.
La paraqueratosis granular está posiblemente relacionada con una combinación de productos tópicos que potencian la irritación, el roce y la oclusión del sudor. Es probable que las múltiples modalidades de tratamiento contribuyan al aclaramiento, siendo la más importante la eliminación de cualquier producto tópico desencadenante. El cambio de desodorante de nuestro paciente puede haber sido el factor incitador de la enfermedad. La retirada del desodorante Secreto de Fuerza Clínica provocó la eliminación, aunque los retinoides tópicos y el ácido glicólico actuaron como terapias facilitadoras para obtener resultados oportunos. Una historia clínica completa, como se destaca en este caso, puede ayudar a identificar los factores etiológicos. Al identificar un cambio aparentemente inocuo en la rutina higiénica, pudimos minimizar la necesidad de terapia continua.