
történelem
egy 27 éves kaukázusi nő sürgősen jelentette az irodának, hogy az előző héten a jobb szemében fájdalmat és látásváltozást okozott. Elmagyarázta, hogy agresszív dörzsölés után megkarcolta a jobb szemét, amikor szezonális allergiája irritációt okozott egy kirándulás során, négy héttel korábban. Elmondta, hogy az eset idején nem keresett ellátást, és úgy döntött, hogy maga kezeli vény nélkül kapható kenőanyagokkal.
úgy gondolta, hogy a gyógyszere működik, amíg körülbelül egy héttel az irodai látogatás előtt észrevette, hogy a szeme vörös, karcos, és hogy a látása ” ki van kapcsolva.”Korábbi szemészeti és szisztémás története figyelemre méltó volt, nem volt kontaktlencse viselője, és tagadta az allergiákat.
diagnosztikai adatok
a legjobb korrigálatlan belépő vizuális acuities voltak 20/50 OD és 20/20 OS a távolság és a közelben nincs javulás után lyuk. Külső vizsgálata normális volt, nem volt bizonyíték afferens pupilla hibára. A jobb szem elülső szegmensének biomikroszkópos vizsgálata látható a képen; enyhe nátrium-fluoreszcein szaruhártya-festés, amely 3 mm x 1 mm-es enyhe subepithelialis és stromális szaruhártya-ödéma subepitheilalis infiltrációval, helyi limbális kötőhártya injekcióval és nyomsejtekkel és fellángolással az elülső kamrában, OD. A szem normális volt. A Goldmann applanációs tonometria 13 mm Hg OD és 15 mm Hg OS értéket mért. A tágult fundus vizsgálat normális volt, egyik szem hátsó pólusa vagy perifériás patológiája sem volt.
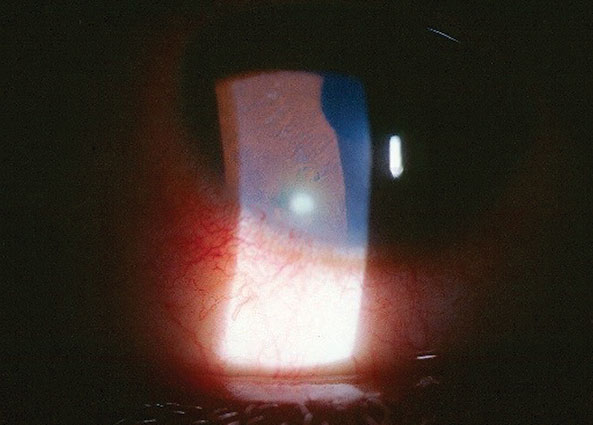
Ez a 27 éves nő fájdalmat jelentett, miután megkarcolta a jobb szemét.
az Ön diagnózisa
a bemutatott eset további vizsgálatokat, előzményeket vagy információkat igényel? Milyen lépéseket tennél ennek a betegnek a kezelésére? A megadott információk alapján mi lenne a diagnózisa? Mi a beteg legvalószínűbb prognózisa?
megbeszélés
a beteg jobb szemének további vizsgálata magában foglalta az elváltozás részletes mérését, a fedél kifordítását a tüszők, papillák, pszeudomembrán vagy idegen test kizárására, a csomópontokat tapintották, mosást végeztek a kémiailag semleges szemfelület biztosítása érdekében, fotodokumentációt hajtottak végre, és 2-0, 5% – os fenelefrin tesztet végeztek annak biztosítására, hogy a gyulladás felületes legyen, nem fordul elő a mély szövetben (gyors blansírozás). A fedeleket is megvizsgálták, hogy kizárják a jelentős egyidejű blepharitis vagy Demodex fertőzést. A történelem miatt ebben az időben nem tartottak szükségesnek laboratóriumi vizsgálatokat.
a diagnózis ebben a kérdésben az marginális keratitis (MK), OD másodlagos a szezonális allergiák által kiváltott szemdörzsölés által okozott, nem kezelt mechanikus szaruhártya-kopáshoz. A marginális keratitist perifériás szaruhártya-gyulladásos válaszként definiálják.1-4 előállítható a szomszédos antigénnel (smink, kémiai expozíció, mikrobák), krónikus mechanikai ingerrel (törmelék, szemhéj vagy szempilla), indukált hipoxiával (kontaktlencsével kapcsolatos) vagy vasculitikus szisztémás betegség következményeként (beültetés szindróma-a hematopoietikus őssejt-transzplantáció korai szövődménye, leukocytoclastic vasculitis).1-14 marginális keratitisben (MK) szenvedő beteg megjelenése a teljesen tünetmentestől a súlyos tünetekig terjedhet, a reakció mértékétől és időtartamától függően. Ha jelen vannak, a tünetek enyhék, közepesen súlyosak és súlyosak lehetnek, és magukban foglalhatják a szem diszkomfortját (pl. égés, idegen testérzet, szemcsésség), fotofóbiát és krónikus könnyezést.6 a látás általában nem változik.1-7
a bulbar conjunctiva injekció általában enyhe vagy hiányzik. A Fuchs-variációban enyhe szaruhártya-elvékonyodású pseudopterygium figyelhető meg.14 a palpebralis kötőhártya finom kötőhártya-kemózist mutathat.11-13 a legfontosabb diagnosztikai jel a szürkés, subepithelialis infiltráció egy vagy több fókuszterülete a limbus közelében, általában az alsó szaruhártyában.1,2,11-15 azok a pozíciók, ahol a szaruhártya kölcsönhatásba lép az alsó szemhéj margójával, különösen gyakori érintettségi helyek.1,2,13-15 ha a fedő hám sérül, a hibát általában megszakított pontozásnak tekintik, amely sokkal kisebb, mint az infiltrátum területe. Ez ellentmond a mikrobiális keratitisnek, amely az epiteliális defektus folyamatos területét mutatja, amely gyakorlatilag megegyezik a stromális infiltrátum területével.16 jellemző, hogy az érintetlen limbális szaruhártya zónái vannak.9 ritka esetekben az MK-t más gyulladásos szemészeti következmények kísérhetik, például enyhe elülső uveitis vagy redők Descemet membránjában szaruhártya ödémával társítva. A Blepharitis és variánsai (seborrhic, psoriasiatic, acne rosacea, demodex) másodlagos szerepet játszanak a fedél margójára gyakorolt hatásuk miatt.2,11-13,17-19 Az MK-ban szenvedő betegeknél gyakran előfordult más szemfelszíni betegség, például krónikus száraz szem vagy allergiás kötőhártya-gyulladás. A gyulladásos autoimmun betegségek, köztük a Terrien marginális degenerációja, Steven Johnson szindróma, rheumatoid arthritis, Wegener granulomatosus, Beh Heccet-kór és Churg-Strauss-szindróma szintén ismert, hogy MK-t okoznak.1,2,8-13,15,16,19-21
A Klasszikus MK lokalizált immunválaszként jelenik meg, amelyről úgy gondolják, hogy antigén-antitest komplexek vezérlik, amelyek lerakódnak a perifériás szaruhártya sztrómában.11,20-23 általában a mechanizmus egy gyulladásos folyamat, amely kaszkádot indít el, amely leukociták és plazmamolekulák beáramlását eredményezi a szövetkárosodás helyén.1,24,25 a felbujtó etiológia diktálja a specifikus sejtválaszt.15,16,25-27 kezdetben a fedő hám érintetlen marad; mivel azonban a gyulladásos sejtek felhalmozódnak a jogsértő reakció semlegesítésére, az ezekből a sejtekből felszabaduló kollagenolitikus enzimek nem fertőző fekélyesedést indukálnak (infiltrálnak egy fedő szaruhártya-törés jelenlétében).A 15,28 mátrix metaloprotináz-9 (MMP-9) kiemelkedő szereplőnek tűnik az epitheliális alapmembrán degradációjának megindításában, amely megelőzi a szaruhártya fekélyesedését.28
történelmileg a Staphylococcus organizmusokból származó bakteriális exotoxinokat tekintik az elsődleges etiológiának.11,13,15,20,22 míg a krónikus blepharitishez kapcsolódó bakteriális túlnövekedés továbbra is az MK jelentős oka, nyilvánvalóan nem minden esetet okoz a mikrobiális flóra.4-9 egyéb okok közé tartoznak a szisztémás autoimmun rendellenességek, mechanikai események és túlérzékenységi reakciók idegen anyagokkal és helyi gyógyszerekkel, beleértve a fenilefrint, a gentamicint, az atropint, a pilokarpint és a dorzolamidot.2,3 – 11,15,16,26,27 a szaruhártya hypoxia és a puha kontaktlencsék kopásával járó bakteriális biofilm egy másik lehetséges etiológiát jelent (bár ezekben az esetekben a klinikusok hajlamosak a kontaktlencse által kiváltott perifériás fekély (CLPU) kifejezést használni.5
Az MK kezelési stratégiájának foglalkoznia kell mind a gyulladásos válasz eloltásával, mind a mögöttes mikrobiális, mechanikai, toxikus, hipoxiás vagy autoimmun etiológia eltávolításával vagy szabályozásával.2-27 azokban az esetekben, amikor a mikrobiális flóra érintett, a szemhéj és a szemfelszín baktériumok agresszív ellenőrzése helyi és orális antibiotikumokkal végezhető. A szemhéjak mechanikus tisztítását a törmelék/mikrobák lágyítására és eltávolítására meleg borogatással és kereskedelmi forgalomban kapható szemhéjtisztítókkal, például OCuSOFT vagy általános “no-more-tears” baba samponnal kell oktatni, naponta kétszer-négyszer.29 A zöld teafaolaj és a metronidazol kenőcs helyi alkalmazása az orális ivermektinnel együtt, egyszer adagolva és szükség esetén hét napon belül megismételve, demodex fertőzés esetén javallt.30 rosacea (meibomian mirigy diszfunkció) esetén orális tetraciklin, doxiciklin vagy azitromicin írható fel.31,32 Generikus staphylococcus blepharitis lehet kezelni a hagyományos lokális fluorokinolon antibiotikum csepp vagy kenőcs QID. Mivel a gyulladás az entitás szerves része hisztopatológia, enyhítése lokális antibiotikum-szteroid kombinációs cseppekkel vagy kenőcsökkel érhető el bid-qid vagy helyi szteroid hozzáadása a helyi antibiotikumhoz.2-27 helyi kortikoszteroid cseppek és kenőcsök közé tartoznak a fluorometolon, prednizolon-acetát, lotoprednol etabonát és difluprednate, bid-q3h, az eset súlyosságától függően.2-27 mivel a helyi szteroidok növelhetik az intraokuláris nyomást (IOP), minden hosszan tartó kezelésnek tartalmaznia kell az IOP monitorozását. Iritist okozó esetekben cikloplegia indokolt lehet.
a gyógyszer túlérzékenységével összefüggő MK szükségessé teszi a káros szer abbahagyását és a gyulladás szabályozását az említettek szerint.26,27 CLPU eset indokolja a lencse kopásának ideiglenes abbahagyását, a szaruhártya védelme helyi antibiotikummal vagy antibiotikum-szteroid kombinációval, a szem felületének rehabilitációja. A kopás az illesztés, A lencse anyagának és a fertőtlenítő rendszer átértékelését követően folytatódhat.5
a szisztémás autoimmun betegségekkel kapcsolatos kezelési lehetőségek csapat megközelítést igényelnek. A szisztémás szakemberekkel, például a bőrgyógyászattal, a fertőző betegségekkel vagy a reumatológiával való levelezés kritikus.6-10,13, 15, 16 ezekben az esetekben a klasszikus helyi kezelés orális vagy intravénás kiegészítést igényel, amely megtámadja az alapbetegség folyamatát; beleértve a szisztémás kortikoszteroidokat és immunmoduláló szereket.6-10
nyáron az MK képes “steril szaruhártya infiltrátumok” és “steril ulcerizáció”előállítására. Maga az MK nem fertőző folyamat. Gyulladásos válasz egy helyi toxikus (kémiai vagy mikrobiális), mechanikai, hipoxiás vagy szisztémás gyulladásos ingerre. Az MK alapvető differenciáldiagnózisai közé tartozik a mikrobiális keratitis, Mooren fekélye, Terrien marginális degenerációja és perifériás keratolízis (perifériás fekélyes keratitis-néha szaruhártya olvadásnak nevezik). A mikrobiális keratitis (fertőző szaruhártya-fekély) jellegzetesen központi vagy paracentrálisan helyezkedik el, egyedülálló nagy elváltozásból áll, másodlagos az egyoldalú folyamathoz képest, súlyosbított gyulladásos reakciót vált ki (az elülső kamrában sejtes és fellángoló iritis), nagyon fájdalmas és olyan tüneteket okoz, mint a könnyezés, a fotofóbia és a csökkent látás. Mooren fekélye fájdalmas, gyorsan progresszív keratitis, amely generalizált perifériás szaruhártya-elvékonyodást eredményez, néha perforációhoz vezet. A Terrien degenerációja a perifériás szaruhártya kétoldali, fájdalommentes, progresszív degenerációja, amely egy egyébként fehér és csendes szem környezetében fordul elő. Szaruhártya kaparás és tenyészetek MK általában nem produktív, akkor is, ha a feltétel társul Staphylococcus blepharitis. A tenyészeteket csak akkor szabad figyelembe venni, ha az állapot nem javul a beavatkozás első 48-72 órájában. Az okkult gombás vagy herpeszes fertőzés lehetséges szövődményeinek elkerülése érdekében a helyi szteroidokat gyakran egy egyidejű helyi antibiotikum védőernyője alatt írják fel.
ezt a beteget az irodában 1% atropin OD-vel cikloplegizálták, így nem kell cikloplegikus cseppeket felírni. 25 perc alatt minimálisra csökkentették a beteg fájdalmát. A beteget helyileg negyedik generációs fluorokinolon QID-re, helyi kenőanyagokra, QID – re, bacitracin kenőcs HS-re helyezték, hogy minimalizálják a visszatérő erózió lehetőségét, és utasították, hogy szájon át vény nélkül kapható fájdalomcsillapítókat alkalmazzanak, ahogy tolerálják és szükségesek a maradék fájdalomhoz. A beteget három napon belül utólagos értékelésre tervezték. Tekintettel a javulásra és a stabilitásra, topikális 1% prednizolon-acetátot írtak fel (adtak hozzá) QID-t, három napos nyomon követési értékeléssel. A beteg 90% – kal javult. A kezelést a fennmaradó 10 napig folytatták, majd újra ellenőrizték. A 10 napos újraértékelésnél, most, 100%-os felbontással, a helyi antibiotikumot abbahagyták, és a jobb szem helyi szteroidja egy hétig ajánlott, hogy visszatérjen a végső nyomon követéshez. A végső nyomon követés során nem volt komplikáció, az összes gyógyszert abbahagyták, és a beteget elbocsátották az ellátásból. Az alapellátási vizsgát ütemezték.
1. Zheng Y, Kaye ae, Boker A és mtsai. Marginális szaruhártya érrendszeri árkádok. Invest Oftalmol Vis Sci. 2013;54(12):7470-7.
2. Gupta N, Dhawan A, Beri S, D ‘ Souza P. A gyermekgyógyászati blepharokeratoconjunctivitis klinikai spektruma. J AAPOS. 2010;14(6):527-9.
3. Pereira MG, Rodrigues MA, Rodrigues SA. Szemhéj entrópia. Semin Ophthalmol. 2010;25(3):52-8.
4. Babu K, Maralihalli RE. Rovar szárny tarsal idegen test okoz conjunctiva granuloma és marginális keratitis. Indiai J Ophthalmol. 2009;57(6):473-4.
5. Sweeney DF, Jalbert I, Covey M és mtsai. A szaruhártya infiltratív eseményeinek klinikai jellemzése lágy kontaktlencse kopása esetén. Szaruhártya. 2003; 22(5):435-42.
6. Li Jim JF, Agarwal PK, Fern A. Leukocytoclasticus vasculitis, amely bilaterális marginális keratitisként jelentkezik. Clin Kísérlet Ophthalmol. 2007;35(3):288-90.
7. Dai E, Couriel D, Kim SK. Kétoldalú marginális keratitis, amely a hematopoietikus őssejt-transzplantáció után a beültetési szindrómához kapcsolódik. Szaruhártya. 2007;26(6):756-8.
8. Aust R, Kruse FE, Volcker ő. Terápia refrakter marginális keratoconjunctivitis egy gyermekben. Wegener granulomatosis egy gyermekben, amelynek kezdeti megnyilvánulása a szemben. Ophthalmologe. 1997; 94(3):240-1.
9. Glavici M, Glavici G. marginális keratitis Behcet-kórban. Oftalmologia. 1997; 41(3):224-7.
10. Bawazeer vagyok, Jackson WB. A Churg-Strauss-szindróma miatt másodlagos marginális infiltratív fekélyes keratitis: esettanulmány. Szaruhártya. 2000; 19(3):402-4.
11. Jayamanne DG, Dayan M, Jenkins D, Porter R. a staphylococcus szuperantigének szerepe a marginális keratitis patogenezisében. Szem. 1997; 11 (Pt 5): 618-21.
12. Viswalingam M, Rauz S, Morlet N, Dart JK. Blepharokeratoconjunctivitis gyermekeknél: diagnózis és kezelés. Br J Ophthalmol. 2005;89(4):400-3.
13. Robin JB, Dugel R, Robin SB. A szaruhártya és a kötőhártya immunológiai rendellenességei. In: Kaufman HE, Barron BA, McDonal MB, Szerk. A szaruhártya, 2. kiadás. Boston: Butterworth-Heinemann, 1998; 551-95.
14. Keenan JD, Mandel Úr, Margolis TP. Vasculitishez társuló perifériás ulceratív keratitis aszimmetrikusan nyilvánul meg, mint Fuchs felületes marginális keratitis és terrien marginális degeneráció. Szaruhártya. 2011;30(7):825-7.
15. Bouchard CS. Nem fertőző keratitis. Ban ben: Yanoff M, Duker JS. Szemészet. Mosby-Elsevier, St. Louis, MO 2009: 454-65.
16. McLeod SD. Fertőző keratitis. Ban ben: Yanoff M, Duker JS. Szemészet. Mosby-Elsevier, St. Louis, MO 2009: 466-91.
17. Sobolewska B1, Zierhut M. szem rosacea. Hautarzt. 2013 július;64(7): 506-8.
18. O ‘ Reilly N, Gallagher C, Reddy Katikireddy K és mtsai. A demodexhez kapcsolódó Bacillus fehérjék aberráns sebgyógyulási reakciót váltanak ki a szaruhártya hámsejtvonalában: lehetséges következmények a szaruhártya fekélyképződésére a szem rosaceájában. Invest Oftalmol Vis Sci. 2012;53(6):3250-9.
19. Bernardes TF, Bonfioli AA. Blepharitis. Semin Ophthalmol. 2010;25(3):79-83.
20. Thygeson P. marginális cornea infiltrátumok és fekélyek. Trans Am Acad Ophthalmol. Otolaryngol 1947; 51(1): 198-207.
21. Bachmann B, Jacobi C, Cursiefen C. a szem gyulladása szisztémás gyulladásos rendellenességekben: keratitis. Klin Monbl Augenheilkd. 2011;228(5):413-8.
22. Chignell AH, Easty DL, Chesterton JR, Thomsitt J. a szaruhártya marginális fekélye. Br J Ophthalmol 1970; 54(7): 433-40.
23. Stern GA, Knapp A. iatrogén perifériás szaruhártya-betegség. Int Ophthalmol Clin. 1986; 26(4):77-89.
24. Pararajasegaram G. az uveitis mechanizmusai. Ban ben: Yanoff M, Duker JS. Szemészet. Mosby-Elsevier, St. Louis, MO 2009: 1105-12.
25. Hazlett LD, Hendricks RL. Immune privilege 2010: immune privilege és fertőzés. Ocul Immunol Inflamm. 2010;18(4):237-43.
26. Radián AB. Eróziós marginális keratitis pilokarpin allergia miatt. Oftalmologia. 1999; 47(2):83-4.
27. Taguri AH, Khan MA, Sanders R. marginális keratitis: a helyi dorzolamid allergia nem gyakori formája. Am J Ophthalmol 2000; 130(1):120-2.
28. Fini ME, Girard MT, Matsubara M. Kollagenolitikus / zselatinolitikus enzimek a szaruhártya sebgyógyulásában. Acta Ophthalmol Suppl. 1992;70(202):26-33.
29. Liu J, Sheha H, Tseng SC. A Demodex atkák patogén szerepe a blepharitisben. Allergiás Immunol. 2010;10(5):505-10.
30. Czepita D, Ku Enterprna-Grygiel W, Czepita M, Grobelny A. Demodex folliculorum és Demodex brevis, mint a krónikus marginális blepharitis okai. Ann Acad Med Stetin. 2007;53(1):63-7.
31. Layton a, Thiboutot D. feltörekvő terápiák a rosaceában. J Am Acad Dermatol. 2013; 69(6 Kiegészítő 1): S57-65.
32. Akhyani M, Ehsani AH, Ghiasi M, Jafari AK. Az azitromicin és a doxiciklin hatékonyságának összehasonlítása a rosacea kezelésében: randomizált nyílt klinikai vizsgálat. Int J Dermatol. 2008;47(3):284-8.