Matthew C. Weed, MD; Gina M. Rogers, MD; Anna S. Kitzmann, MD; Kenneth M. Goins, MD; Michael D. Wagoner, MD, PhD
24.juni 2013
Mikrobiell keratitt (Mk) Er en viktig årsak Til Okulær Morbiditet (1-3). Okulær overflatesykdom og tidligere okulær kirurgi har lenge vært identifisert som viktige risikofaktorer for utvikling av denne synstruende lidelsen (1,2). Innføringen av daily wear soft kontaktlinser (Dwscl) som en modalitet for kosmetisk behandling av brytningsfeil på 1970-tallet og extended wear soft kontaktlinser (Ewscl) for terapeutisk behandling av okulær overflatesykdom på 1980-tallet økte det relative bidraget av kontaktlinseslitasje som en risikofaktor for TILFELLER av MK. Adopsjonen og stadig mer populær bruk over natten (eller misbruk) Av EWSCLs som en praktisk metode for korreksjon av rutinemessige brytningsfeil har vært forbundet med en dramatisk økning i tilfeller AV MK i øyne som ellers ikke er predisponert for denne tilstanden (2-9).
innen 1989 var den årlige forekomsten av MK estimert til å være 20,9 tilfeller per 10 000 personer som brukte Ewscl for kosmetiske formål sammenlignet med 4,1 tilfeller per 10 000 personer som brukte Dwscl (4). Den relative risikoen for myk kontaktlinse (SCL)-relatert MK er gradvis relatert til omfanget av slitasje over natten og kan økes med så mye som 15 ganger sammenlignet med daglig bruk av samme linse (5). Med Dwscler har selv så lite som en natt per uke med bruk over natten vist seg å være assosiert med en 6,5 – til 9,0 ganger økt risiko for utvikling AV MK (5,6). Silikonhydrogel kontaktlinser ble introdusert i håp om at de ville være forbundet med lavere risiko for MK enn EWSCLs; dette håpet har imidlertid ikke blitt realisert (7,8), med en estimert årlig risiko for 25.4 tilfeller per 10 000 personer med hydrogel kontaktlinser sammenlignet med 19,5 tilfeller per 10 000 personer med Ewscl (8).
selv om en rekke bakterielle og sopppatogener kan forårsake SCL-relatert MK, er De fleste tilfeller Forårsaket Av Pseudomonas aeruginosa (9). Bakteriell keratitt forårsaket av Denne Gram-negative organismen er mer fulminant og forbundet med en verre visuell prognose enn den som skyldes de fleste andre vanlige bakterielle patogener (1-3,7-9). Subjektivt rapporterer pasienten den plutselige utbruddet og raske utviklingen av okulær smerte, rødhet, rive, fotofobi og sløret syn. Ved undersøkelse er de typiske kliniske egenskapene en hornhinneepiteldefekt og en stromal infiltrat, som ofte antar en» ring » – konfigurasjon (Figur 1). Infiltratet kan være forbundet med stromal nekrose og progressiv tynning og/eller perforering. Det er ofte et karakteristisk, om enn ikke patognomonisk,» malt glass » utseende til de ikke-involverte områdene av hornhinnen ved siden av den aktive mikrobielle prosessen, samt en inflammatorisk endotelplakk og/eller hypopyon.
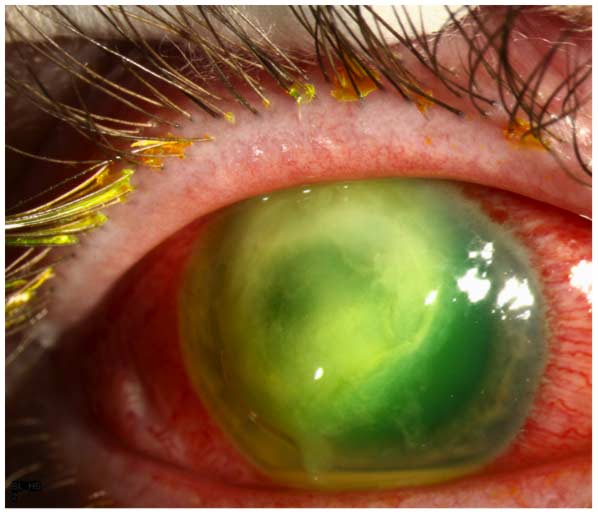
Figur 1. Pseudomonas keratitt. Det er en stor epiteldefekt assosiert med en ringlignende stromal infiltrat, som er» soupy » i utseende på grunn av stromal nekrose. De ikke-involverte områdene i hornhinnen har et karakteristisk» malt glass » utseende. En liten hypopyon er tilstede.
Pseudomonas keratitt behandles med intensiv topisk antibiotikabehandling med fluorokinoloner eller forsterkede Gram-negative antibiotika, inkludert aminoglykosider (f. eks. tobramycin), cefalosporiner (f.eks. ceftazidim) og syntetiske penicilliner (f. eks. karbenicillin). Den mikrobiologiske responsen er vanligvis rask, med stabilisering av veksten av stromal infiltrat og arrestasjon av ytterligere stromal nekrose og tynning innen 24 til 48 timer. Selv om det er kontroversielt, introduserer mange utøvere (inkludert vår gruppe) forsiktig topikale kortikosteroider etter at en positiv antimikrobiell respons er dokumentert i et forsøk på å redusere sykelighet forbundet med ukontrollert betennelse og å redusere permanent stromal arrdannelse (2,3). Minst en retrospektiv studie har vist at topikale steroider har redusert klinisk forløp og redusert synstap (2), mens en prospektiv studie ikke har vist statistisk gunstig respons (3). Ingen uønskede steroidkomplikasjoner oppstod i begge studiene (2,3). Terapeutisk keratoplastikk, som sjelden utføres, kreves vanligvis bare i øyne med avansert stromal nekrose og tynning med stor descemetocele og / eller frank perforering.
Pseudomonas-relatert MK kan være assosiert med permanent sentral hornhinneardannelse og / eller uregelmessig astigmatisme og synstap til tross for optimal styring og rask utryddelse av mikrobiell infeksjon (1-3, 7-9). Faktorer assosiert med dårlig visuell prognose inkluderer eldre pasientalder, dyp stromal involvering og tidligere aktuell steroidbruk. Når visuell rehabilitering er nødvendig på grunn av stromal arrdannelse, penetrerende keratoplastikk eller dyp fremre lamellær keratoplastikk er de valgte prosedyrene. Nedsatt syn forårsaket av overfladisk hornhinneforandringer kan forbedres med phototherapeutic keratectomy (PTK). Astigmatisme som tilskrives postinfeksjonelle eller POST-PTK uregelmessigheter i den visuelle aksen, kan håndteres med en stiv gasspermeabel hard kontaktlinse.
siden de fleste tilfeller AV MK hos kontaktlinsebrukere skyldes Pseudomonas, og denne spesifikke infeksjonen gir en dårligere prognose, bestemte vi oss for å undersøke resultatene på anlegget vårt. Formålet med denne studien var å fastslå hyppighet og omfang av synstap ved Tilfeller Av Pseudomonas keratitt i øyne med tidligere normal synsskarphet og ingen risikofaktorer for MK unntatt kontaktlinseslitasje.
Pasienter Og Metoder
etter godkjenning ble innhentet Fra Institutional Review Board, ble det gjennomført en retrospektiv studie på medisinske journaler av pasienter som hadde fått en mikrobiologisk bekreftet diagnose Av Pseudomonas keratitt ved University Of Iowa Sykehus og Klinikker (UIHC) fra 1.juli 2006 til 30. juni 2011.
Øyne ble inkludert i den statistiske analysen dersom følgende kriterier var oppfylt: en historie med bruk av kontaktlinser på tidspunktet for utbruddet av hornhinneinfeksjonen, involvering av de sentrale 6 mm av hornhinnen på tidspunktet for presentasjon og mer enn 6 måneders oppfølging. Øyne ble ekskludert fra den statistiske analysen hvis DEN pre-infeksiøse best corrected synsskarphet (BCVA) var mindre enn 20/20, og hvis det var en tidligere historie med anterior segment kirurgi, behandling for okulære overflatesykdommer, eller bruk av noen aktuelle okulære medisiner.
hovedutfallsmålet var endelig visuelt resultat, målt ved siste oppfølgingsbesøk og etter alle kirurgiske inngrep. Mildt synstap ble definert som en endelig BCVA som var mellom 20/25 og 20/40; moderat synstap ble definert som en endelig BCVA mellom 20/50 og 20/200; og alvorlig synstap ble definert som en endelig BCVA som var verre enn 20/200.
Data ble hentet fra hvert diagram og analysert på Et Microsoft Excel 2008 For Mac, versjon 12.3.2 regneark (Microsoft, Redmond, WA). Fisher exact-testen ble brukt til sammenligning av kategoriske variabler. En komparativ analyse av forskjeller i synsskarphet ble utført ved å konvertere snellen synsskarphet målinger til logMAR verdier. Statistiske sammenligninger ble gjort med Programvare For Statistiske Produkt-Og Tjenesteløsninger (Spss) 170 (Spss, Chicago, IL). En Pvalue mindre enn eller lik 0,05 ble ansett som statistisk signifikant.
Resultater
Totalt 29 øyne (28 pasienter) ble behandlet For Pseudomonas keratitt ved Institutt For Oftalmologi VED UIHC fra 1. juli 2006 til 30.juni 2011. Blant disse oppfylte 8 øyne (8 pasienter) inklusjonskriteriene. Dette inkluderte 6 menn og 2 kvinner, med en gjennomsnittsalder på 35,5 år (variasjon, 19-69 år). På presentasjonstidspunktet brukte alle 8 pasienter (100,0%) Ewscl, med enten sporadisk eller vanlig bruk over natten.
Første Presentasjon
ved første presentasjon var median synsskarphet håndbevegelse (rekkevidde, 20/60 til lysoppfattelse). Bare 1 øye (12,5%) hadde En Snellen skarphet som var bedre enn 20/200. Gjennomsnittlig maksimal diameter av stromalinfiltratet var 4,0 mm (område 1,5-6,0 mm). Gjennomsnittlig minimum var 3,6 mm (område, 1,5-5,5 mm). Initialdybden ble estimert til å være mindre enn 50% hos 4 øyne (50,0%) og større enn 90% hos 2 øyne (25,0%). Hypopyon var tilstede i 6 øyne (75,0%).
Behandling
Behandling med To Gramnegative antibiotika ble gitt til 7 øyne (87,5%), og monoterapi ble gitt til 1 øye (12,5%). De Gram-negative antibiotika som ble brukt, inkluderte fluorokinoloner (7 øyne), forsterket tobramycin (7 øyne) og forsterket ceftazidim (2 øyne).
topikale kortikosteroider ble introdusert i den første postoperative måneden i 7 øyne (87,5%), inkludert 4 øyne hvor de ble initiert i løpet av den første uken (mellom dag 3 og 7). Topisk steroidbruk var ikke forbundet med noen tilfeller av progressiv tynning og / eller perforasjon eller økning i intraokulært trykk.
ingen øyne krevde terapeutisk keratoplastikk for å oppnå mikrobiologisk oppløsning. En optisk penetrerende keratoplastikk ble utført i 3 øyne med postinfeksjonell arrdannelse etter et gjennomsnittlig intervall på 8,6 måneder (område, 4,8-13,5 måneder) fra første presentasjon. Samtidig phacoemulsification med posterior chamber intraokulær linse (iol) implantasjon ble utført i 2 øyne.
Resultater
Alle 8 øyne (100,0%) oppnådde oppløsning AV MK med medisinsk behandling (Figur 2). Etter en gjennomsnittlig oppfølging på 8,7 måneder (variasjonsbredde, 6,0-13,5 måneder) var MEDIAN BCVA 20/50 (variasjonsbredde, 20/20 til håndbevegelser) (Figur 2). Tre øyne (37.5%) opplevde alvorlig synstap (definert som verre enn 20/200) før under rehabiliterende kirurgisk inngrep. Ingen statistisk signifikant korrelasjon ble påvist mellom initial størrelse eller dybde av infiltrat, tilstedeværelse eller fravær av hypopyon, og tidspunkt for initiering av topisk steroidbehandling og det visuelle utfallet etter avsluttet medisinsk behandling.
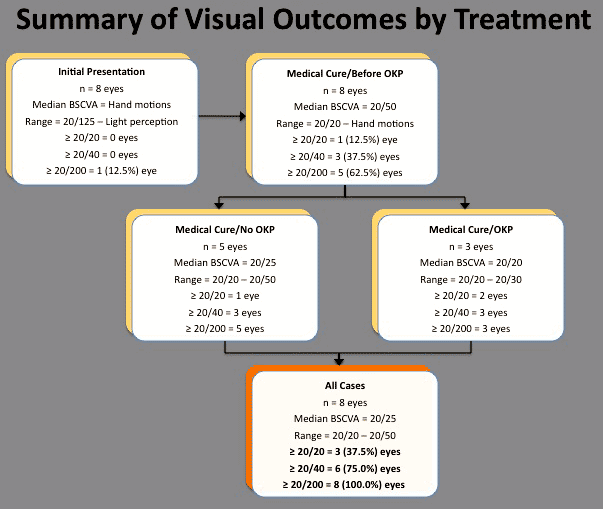
Figur 2. Visuelle utfall vs innledende terapeutisk intervensjon for kontaktlinsrelatert Pseudomonas keratitt og påfølgende kirurgiske inngrep.
de 3 øynene med alvorlig synstap ble behandlet med en optisk penetrerende keratoplastikk. Etter en gjennomsnittlig oppfølgingsperiode på 43,2 måneder (30,0-59,2 måneder) forble transplantatene klare, med en ENDELIG BCVA på 20/20 i 2 øyne og 20/30 i 1 øye. De 4 øynene med mildt eller moderat synstap gjennomgikk ikke ytterligere kirurgisk rehabilitering.
Inkludert kirurgiske inngrep, var den endelige MEDIAN BCVA 20/25 (variasjonsbredde, 20/20 til 20/50). Fem øyne (62,5%) opplevde mild (n = 3; BCVA = 20/25, 20/25, 20/30) eller moderat (n = 2; BCVA = 20/50, 20/50) synstap. Ingen statistisk signifikant korrelasjon ble påvist mellom initial størrelse eller dybde av infiltrat, tilstedeværelse eller fravær av hypopyon, og tidspunkt for initiering av topisk steroidbehandling og det visuelle utfallet etter fullføring av alle terapeutiske intervensjoner.
Diskusjon
den årlige forekomsten av ca. 2 TILFELLER AV MK per 1000 SCL-brukere over natten har resultert i et uakseptabelt stort antall tilfeller av MK og synstap forårsaket av denne utbredte praksisen. I den nåværende studien ble 8 SCL-brukere med tidligere utmerket syn og ingen andre risikofaktorer for UTVIKLING av MK behandlet for akutte sentrale hornhinneinfeksjoner. Alle 8 pasientene var EWSCL-brukere som brukte linsene sine over natten, enten av og til eller regelmessig. Det var ingen tilfeller av pseudomonas keratitt hos pasienter som ikke brukte kontaktlinser eller BLANT DWSCL i de fem årene som ble analysert retrospektivt. Heldigvis ble alle 8 pasientene vellykket med medisinsk terapi alene uten behov for akutt terapeutisk keratoplastikk. Etter oppløsningen av den mikrobielle infeksjonen hadde imidlertid 7 øyne (87,5%) opplevd TAP AV BCVA. Av disse 7 øynene hadde 3 øyne EN BCVA på mindre enn 20/200. Deretter gjennomgikk disse 3 øynene PKP FOR visuell rehabilitering med tilfeldig gode resultater, om enn med en livslang risiko for transplantasjonsfeil. Kirurgisk inngrep ble ikke tilbudt eller forespurt for de 2 øynene med moderat TAP AV BCVA til 20/50 (et funksjonsnivå som ville utelukke muligheten til å skaffe eller beholde et kommersielt førerkort) eller de 2 øynene med EN BCVA på mindre enn 20/20, men fortsatt bedre enn 20/40 (et funksjonsnivå som er uforenlig med å skaffe et pilotlisens). Samlet sett representerte de visuelle utfallene en dramatisk forbedring sammenlignet med første presentasjon; imidlertid kunne mye av sykeligheten av infeksjonen trolig ha blitt forhindret ved å unngå EWSCL bruk.
Sammen velger pasienter og optikere en foretrukket metode for optisk rehabilitering for brytningsfeil. Dette valget er basert på pasientens visuelle behov innenfor rammen av deres faglige, sosiale og fritidsaktiviteter. Bruk av kontaktlinser har blitt et stadig mer populært alternativ til brilleslitasje, med myke linser som erstatter stive gasspermeable linser som det foretrukne valget av linser for de fleste pasienter. Selv om Det ikke nødvendigvis alltid gir samme klarhet og kvalitet på skarphet som briller og stive gasspermeable kontaktlinser, Gir SCLs fordelene med frihet fra brilleinnfatninger og utmerket komfort. Beslutningen om å «skyve konvolutten» med hensyn til å gjennomføre bruk over natten av disse linsene er forbundet med en dramatisk økt risiko for synstruende komplikasjoner, med liten ekstra fordel annet enn eliminering av den relativt enkle oppgaven med linsefjerning og innsetting og overvurdert evne «til å se vekkerklokken ved oppvåkning.»
i en tid der de sjeldneste komplikasjonene som tilskrives farmasøytiske forbindelser, medisinsk utstyr eller kirurgiske prosedyrer blir temaet for offentlig opprør, mediedekning og juridisk utnyttelse, er det overraskende at epidemien av synstruende tilfeller av MK forbundet med bruk av kontaktlinser over natten ikke har resultert i mer restriktive SIKKERHETSANBEFALINGER OG advarsler FRA FOOD And Drug Administration (FDA), omfattende dekning om den siste «helserisikoen i vår midte» på populære tv-talkshows og supermarked tabloids, eller en flurry av sen kveld annonser og infomercials inviterer » ofre «til å komme frem for» kompensasjon de fortjener » gjennom store klassesøksmål som forfølges på deres vegne av angivelig velmenende og offentlige sikkerhetsinnstilte advokater. Schein og samarbeidspartnere (4,5) har anslått at 49% til 74% av kontaktlinsrelatert MK kunne forebygges ved ganske enkelt å eliminere scl-slitasje over natten – et funn som burde ha, men ikke har resultert i strengere retningslinjer og anbefalinger angående denne praksisen.
det er fortsatt optikernes ansvar å gi sine pasienter som velger kontaktlinser som et alternativ til brilleklær med passende veiledning for å redusere unødvendig risiko for MK. Pasienter som søker alternativer til brilleklær for kosmetiske, rekreasjons-eller yrkesformål, men ikke insisterer på uavbrutt 24/7 nøytralisering av brytningsfeilen, bør styres mot sikrere alternativer, for eksempel stive gasspermeable harde kontaktlinser eller Dwscler (helst daglig forbruksmateriell, hvis brytningsfeilen tillater det). Ideelt sett bør kontaktlinser til bruk over natten foreskrives motvillig (eller ikke i det hele tatt), med mindre det er spesifikke medisinske (f. eks. Som et minimum bør den valgfrie forskrivningen av kontaktlinser til bruk over natten kun utføres etter at hensiktsmessig informert samtykke er oppnådd, og alternative permanente løsninger, som brytningsoperativ inngrep, er blitt diskutert.
- Otri AM, Fares U, Al-Aqaba MA, et al. Profilen til syn-truende infeksiøs keratitt: en prospektiv studie. Acta Ophthalmol 2012; August 3. doi: 10.1111 / j.1755-3768. 2012. 02489.x. (Epub før utskrift).
- Al-Shehri A, Jastaneiah S, Wagoner MD. Endre trender i klinisk kurs og utfall av bakteriell keratitt På King Khaled Eye Specialist Hospital. Int Oftalmol 2009;29: 143-152.
- Sy A, Srinivasan M, Mascarenhas J, Et al. Pseudomonas aeruginosa keratitt: utfall og respons på kortikosteroidbehandling. Invester Oftalmol Vis Sci 2012; 53: 267-272.
- Schein OD, Glynn RJ, Poggio EC, et al., Og Den Mikrobielle Keratitt Studiegruppen. Den relative risikoen for ulcerøs keratitt blant brukere av daglig slitasje og utvidet slitasje myke kontaktlinser. En case-control studie. N Eng J Med 1989; 321: 773-778.
- Poggio EC, Glynn RJ, Schein OD, et al. Forekomsten av ulcerøs keratitt blant brukere av daglig slitasje og utvidet slitasje myke kontaktlinser. N Engl J Med 1989; 321: 779-783.
- Stapleton F, Edwards K, Keay L, et al. Risikofaktorer for moderat og alvorlig mikrobiell keratitt hos brukere av kontaktlinser med daglig bruk. Oftalmologi 2012;119:1516-1521.
- Schein OD, McNally JJ, Katz J, Et al. Forekomsten av mikrobiell keratitt blant wearers av en 30-dagers silikon hydrogel utvidet slitasje kontaktlinse. Oftalmologi 2005; 112: 2172-2179.
- Stapleton F, Keay L, Edwards K, et al. Forekomsten av kontaktlinsrelatert mikrobiell keratitt I Australia. Oftalmologi 2008; 115: 1655-1662.
- Keay L, Stapleton F, Schein O. Epidemiologi av kontaktlinsrelatert betennelse og mikrobiell keratitt: et 20-års perspektiv. Øye Kontaktlinse 2007; 33: 346-353.
Foreslått Sitat Format
Luke MC, Rogers GM, Kitzmann AS, Goins KM, Wagoner MD. Synstap Etter Kontaktlinsrelatert Pseudomonas Keratitt. EyeRounds.org. juni 24, 2013; Tilgjengelig fra: http://www.EyeRounds.org/cases/171-pseudomonas-keratitis.htm