Matthew C. Weed, MD; Gina M. Rogers, MD; Anna S. Kitzmann, MD; Kenneth M. Goins, MD; Michael D. Wagoner, MD, PhD
24 de junio de 2013
Microbiana la queratitis (MC) es una causa importante de morbilidad ocular (1-3). La enfermedad de la superficie ocular y la cirugía ocular previa se han identificado durante mucho tiempo como los principales factores de riesgo para el desarrollo de este trastorno que pone en peligro la vista (1,2). La introducción de lentes de contacto blandas de uso diario (DWSCLs) como modalidad para el tratamiento cosmético de errores refractivos en la década de 1970 y lentes de contacto blandas de uso extendido (EWSCLs) para el manejo terapéutico de enfermedades de la superficie ocular en la década de 1980 aumentó la contribución relativa del uso de lentes de contacto como factor de riesgo para los casos de MK. La adopción y el uso (o mal uso) cada vez más popular durante la noche de los EWSCLs como método conveniente para la corrección de los errores refractivos de rutina se ha asociado con un aumento dramático de los casos de MK en los ojos que de otra manera no están predispuestos a esta condición (2-9).
En 1989, la incidencia anualizada de MK se estimó en 20,9 casos por cada 10.000 personas que usaban EWSCLs con fines cosméticos, en comparación con 4,1 casos por cada 10.000 personas que usaban DWSCLs (4). El riesgo relativo de MK relacionado con lentes de contacto blandas (SCL) se relaciona de forma incremental con el grado de desgaste durante la noche y puede aumentar hasta 15 veces en comparación con el uso diario de la misma lente (5). Con DWSCLs, incluso tan solo una noche por semana de uso nocturno se ha demostrado que está asociado con un riesgo de 6,5 a 9,0 veces mayor para el desarrollo de MK (5,6). Las lentes de contacto de hidrogel de silicona se introdujeron con la esperanza de que se asociaran con un menor riesgo de MK que las EWSCLs; sin embargo, esta esperanza no se ha realizado (7,8), con un riesgo anualizado estimado de 25.4 casos por cada 10.000 personas con lentes de contacto de hidrogel en comparación con 19,5 casos por cada 10.000 personas con EWSCLs (8).
Aunque una variedad de patógenos bacterianos y fúngicos pueden causar MK relacionado con el LCM, la mayoría de los casos son causados por Pseudomonas aeruginosa (9). La queratitis bacteriana causada por este organismo gramnegativo es más fulminante y se asocia con un pronóstico visual peor que el causado por la mayoría de los otros patógenos bacterianos comunes (1-3,7-9). Subjetivamente, el paciente informa el inicio repentino y la progresión rápida de dolor ocular, enrojecimiento, lagrimeo, fotofobia y visión borrosa. En el examen, las características clínicas por excelencia son un defecto epitelial corneal y un infiltrado estromal, que a menudo asume una configuración de «anillo» (Figura 1). El infiltrado puede estar asociado con necrosis estromal y adelgazamiento y/o perforación progresivos. A menudo hay una apariencia característica, aunque no patognomónica, de «vidrio esmerilado» en las áreas no involucradas de la córnea adyacentes al proceso microbiano activo, así como una placa endotelial inflamatoria y/o hipopión.
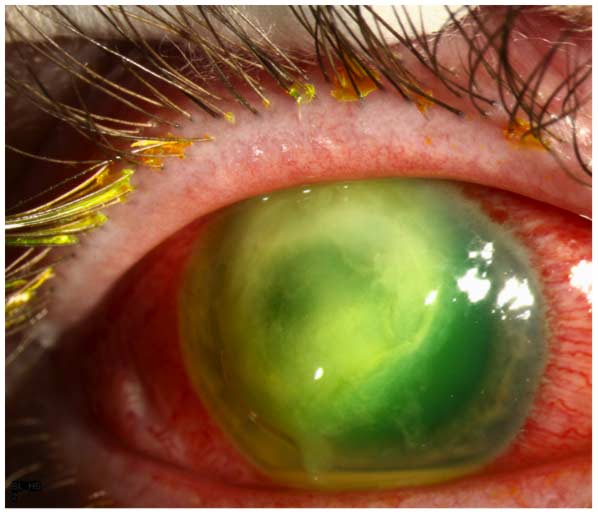
Figura 1. Queratitis por pseudomonas. Hay un defecto epitelial grande asociado con un infiltrado estromal en forma de anillo, que tiene un aspecto «espeso» debido a la necrosis estromal. Las áreas no involucradas de la córnea tienen un aspecto característico de «vidrio esmerilado». Un pequeño hipopión está presente.
La queratitis por pseudomonas se trata con terapia antibiótica tópica intensiva con fluoroquinolonas o antibióticos gramnegativos fortificados, incluidos aminoglucósidos (por ejemplo, tobramicina), cefalosporinas (por ejemplo, ceftazidima) y penicilinas sintéticas (por ejemplo, carbenicilina). La respuesta microbiológica suele ser rápida, con estabilización del crecimiento del infiltrado estromal y detención de necrosis estromal y adelgazamiento posteriores en 24 a 48 horas. Aunque controvertido, muchos profesionales (incluido nuestro grupo) introducen con cautela los corticosteroides tópicos después de que se haya documentado una respuesta antimicrobiana positiva, en un esfuerzo por reducir la morbilidad asociada con la inflamación no controlada y disminuir las cicatrices estromales permanentes (2,3). Al menos un estudio retrospectivo ha demostrado la eficacia de los esteroides tópicos para acortar el curso clínico y reducir la pérdida visual (2), mientras que un estudio prospectivo no ha demostrado una respuesta estadísticamente favorable (3). No se produjeron complicaciones adversas con esteroides en ninguno de los estudios (2,3). La queratoplastia terapéutica, que rara vez se realiza, generalmente se requiere solo en ojos que presentan necrosis estromal avanzada y adelgazamiento con un descemetocele grande y/o perforación franca.
La MK relacionada con Pseudomonas puede asociarse con cicatrices permanentes en la córnea central y / o astigmatismo irregular y pérdida visual a pesar del manejo óptimo y la pronta erradicación de la infección microbiana (1-3,7-9). Los factores relacionados con un pronóstico visual deficiente incluyen la edad avanzada del paciente, el compromiso estromal profundo y el uso tópico previo de esteroides. Cuando se requiere rehabilitación visual debido a cicatrices estromales, la queratoplastia penetrante o la queratoplastia lamelar anterior profunda son los procedimientos de elección. El deterioro de la visión causado por cicatrices corneales superficiales se puede mejorar con queratectomía fototerapéutica (PTK). El astigmatismo atribuido a irregularidades postinfecciosas o post-PTK dentro del eje visual se puede manejar con una lente de contacto dura rígida permeable a los gases.
Dado que la mayoría de los casos de MK en usuarios de lentes de contacto se deben a Pseudomonas, y esta infección específica anuncia un peor pronóstico, decidimos investigar los resultados en nuestras instalaciones. El objetivo del presente estudio fue determinar la frecuencia y el alcance de la pérdida visual en casos de queratitis por pseudomonas que se producen en ojos con agudeza visual previamente normal y sin factores de riesgo para MK, excepto el desgaste de lentes de contacto.
Pacientes y Métodos
Después de obtener la aprobación de la Junta de Revisión Institucional, se realizó un estudio retrospectivo en las historias clínicas de pacientes que habían recibido un diagnóstico microbiológicamente confirmado de queratitis por Pseudomonas en los Hospitales y Clínicas de la Universidad de Iowa (UIHC) desde el 1 de julio de 2006 hasta el 30 de junio de 2011. Los ojos
se incluyeron en el análisis estadístico si se cumplían los siguientes criterios: antecedentes de uso de lentes de contacto en el momento del inicio de la infección corneal, compromiso de los 6 mm centrales de la córnea en el momento de la presentación y más de 6 meses de seguimiento. Se excluyeron los ojos del análisis estadístico si la agudeza visual preinfecciosa mejor corregida (AVACM) era inferior a 20/20 y si había antecedentes de cirugía del segmento anterior, tratamiento para trastornos de la superficie ocular o uso de medicamentos oculares tópicos.
La principal medida de resultado fue el resultado visual final, medido en la visita de seguimiento más reciente y después de todas las intervenciones quirúrgicas. La pérdida visual leve se definió como una AVCB final entre 20/25 y 20/40; la pérdida visual moderada se definió como una AVCB final entre 20/50 y 20/200; y la pérdida visual grave se definió como una AVCB final peor que 20/200.
Los datos se extrajeron de cada gráfico y se analizaron en una hoja de cálculo de Microsoft Excel 2008 para Mac, versión 12.3.2 (Microsoft, Redmond, WA). Se utilizó la prueba exacta de Fisher para la comparación de variables categóricas. Se realizó un análisis comparativo de las diferencias en los resultados de agudeza visual convirtiendo las mediciones de agudeza visual de Snellen a valores logMAR. Se realizaron comparaciones estadísticas con el software Statistical Product and Service Solutions (SPSS) 170 (SPSS, Chicago, IL). Se consideró estadísticamente significativa una Pvalue menor o igual a 0,05.
Resultados
Un total de 29 ojos (28 pacientes) fueron tratados en el Departamento de Oftalmología del UIHC por queratitis por Pseudomonas desde el 1 de julio de 2006 hasta el 30 de junio de 2011. Entre ellos, 8 ojos (8 pacientes) cumplieron los criterios de inclusión. Esto incluyó a 6 hombres y 2 mujeres, con una edad media de 35,5 años (rango, 19-69 años). En el momento de la presentación, los 8 pacientes (100,0%) estaban usando EWSCLs, con uso ocasional o regular durante la noche.
Presentación inicial
En la presentación inicial, la agudeza visual mediana fue el movimiento de la mano (rango, 20/60 a percepción de luz). Solo 1 ojo (12,5%) tenía una agudeza de Snellen mejor que 20/200. El diámetro máximo medio del infiltrado estromal fue de 4,0 mm (rango, 1,5-6,0 mm). El mínimo medio fue de 3,6 mm (rango, 1,5-5,5 mm). La profundidad inicial se estimó en menos del 50% en 4 ojos (50,0%) y mayor del 90% en 2 ojos (25,0%). Se observó hipopión en 6 ojos (75,0%).
Tratamiento
Se administró tratamiento con dos antibióticos gramnegativos a 7 ojos (87,5%) y monoterapia a 1 ojo (12,5%). Los antibióticos gramnegativos que se utilizaron incluyeron fluoroquinolonas (7 ojos), tobramicina fortificada (7 ojos) y ceftazidima fortificada (2 ojos).
Se introdujeron corticosteroides tópicos en el primer mes postoperatorio en 7 ojos (87,5%), incluidos 4 ojos en los que se iniciaron durante la primera semana (entre los días 3 y 7). El uso de esteroides tópicos no se asoció con ningún caso de adelgazamiento progresivo y/o perforación o aumento de la presión intraocular.
Ningún ojo requirió una queratoplastia terapéutica para lograr una resolución microbiológica. Se realizó una queratoplastia penetrante óptica en 3 ojos con cicatrización postinfecciosa después de un intervalo medio de 8,6 meses (rango, 4,8-13,5 meses) desde la presentación inicial. Se realizó facoemulsificación simultánea con implante de lente intraocular de cámara posterior (LIO) en 2 ojos.
Resultados
Los 8 ojos (100,0%) lograron la resolución de MK con terapia médica (Figura 2). Después de un seguimiento medio de 8,7 meses (intervalo, 6,0-13,5 meses), la mediana de la AVCB fue de 20/50 (intervalo, 20/20 a movimientos de las manos) (Figura 2). Tres ojos (37.5%) experimentó pérdida de visión grave (definida como peor que 20/200) antes de someterse a una intervención quirúrgica de rehabilitación. No se detectó una correlación estadísticamente significativa entre el tamaño inicial o la profundidad del infiltrado, la presencia o ausencia de hipopión y el momento de inicio de la terapia con esteroides tópicos y el resultado visual después de completar la terapia médica.
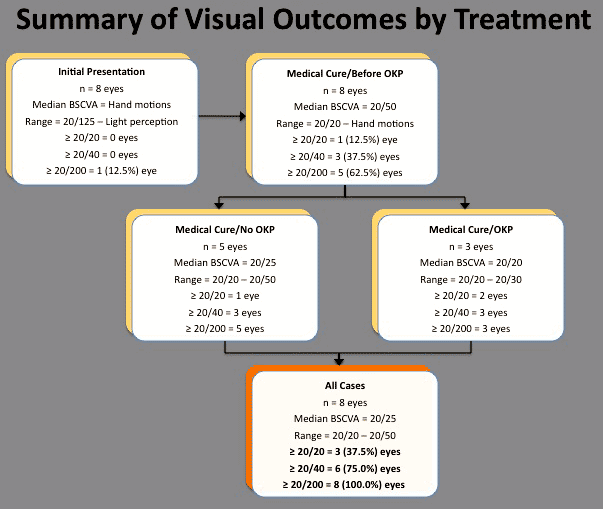
Figura 2. Resultados visuales frente a la intervención terapéutica inicial para la queratitis por Pseudomonas relacionada con lentes de contacto y las intervenciones quirúrgicas posteriores.
Los 3 ojos con pérdida visual severa fueron tratados con una queratoplastia penetrante óptica. Tras un periodo medio de seguimiento de 43,2 meses (intervalo, 30,0-59,2 meses), los injertos permanecieron limpios, con una AVCB final de 20/20 en 2 ojos y 20/30 en 1 ojo. Los 4 ojos con pérdida visual leve o moderada no se sometieron a rehabilitación quirúrgica adicional.
Incluyendo las intervenciones quirúrgicas, la mediana final de la AVCB fue de 20/25 (rango, 20/20 a 20/50). Cinco ojos (62,5%) experimentaron pérdida visual leve (n = 3; AVCB = 20/25, 20/25, 20/30) o moderada (n = 2; AVCB = 20/50, 20/50). No se detectó una correlación estadísticamente significativa entre el tamaño inicial o la profundidad del infiltrado, la presencia o ausencia de hipopión y el momento de inicio de la terapia con esteroides tópicos y el resultado visual después de completar todas las intervenciones terapéuticas.
Discusión
La incidencia anualizada de aproximadamente 2 casos de MK por 1000 portadores de LCM durante la noche ha resultado en un número inaceptablemente grande de casos de MK y pérdida visual causada por esta práctica generalizada. En el presente estudio, 8 portadores de LCC con excelente visión previa y ningún otro factor de riesgo para el desarrollo de MK fueron tratados por infecciones agudas de pseudomonas corneales centrales. Los 8 pacientes eran usuarios de EWSCL que llevaban sus lentes durante la noche, ya sea de forma ocasional o regular. No hubo casos de queratitis por pseudomonas en pacientes que no usaban lentes de contacto o entre los DWSCL durante los cinco años analizados retrospectivamente. Afortunadamente, los 8 pacientes fueron tratados con éxito con terapia médica sola sin la necesidad de una queratoplastia terapéutica aguda. Sin embargo, después de la resolución de la infección microbiana, 7 ojos (87,5%) habían experimentado pérdida de AVCB. De estos 7 ojos, 3 tenían una AVC de menos de 20/200. Posteriormente, estos 3 ojos se sometieron a PKP para rehabilitación visual con resultados fortuitamente excelentes, aunque con un riesgo de fracaso del injerto de por vida. No se ofreció ni solicitó intervención quirúrgica para los 2 ojos con pérdida moderada de AVAC a 20/50 (un nivel de función que excluiría la oportunidad de obtener o conservar una licencia de conducir comercial) o los 2 ojos con una AVAC de menos de 20/20 pero aún mejor que 20/40 (un nivel de función incompatible con la obtención de una licencia de piloto). En general, los resultados visuales representaron una mejora dramática en comparación con la presentación inicial; sin embargo, gran parte de la morbilidad de la infección probablemente se podría haber prevenido evitando el uso de EWSCL.
Trabajando juntos, los pacientes y los profesionales de la salud ocular eligen un método preferido de rehabilitación óptica para el error refractivo. Esta elección se basa en las necesidades visuales de los pacientes en el contexto de sus actividades profesionales, sociales y recreativas. El uso de lentes de contacto se ha convertido en una alternativa cada vez más popular al uso de gafas, con lentes blandas que reemplazan a las lentes rígidas permeables a los gases como la opción preferida de lentes para la mayoría de los pacientes. Aunque no siempre proporcionan la misma claridad y calidad de agudeza que los anteojos y las lentes de contacto rígidas permeables a los gases, los SCLS proporcionan los beneficios de la ausencia de marcos para gafas y una excelente comodidad. La decisión de» forzar el límite «con respecto al uso nocturno de estas lentes se asocia con un riesgo dramáticamente mayor de complicaciones que amenazan la visión, con poco beneficio adicional aparte de la eliminación de la tarea relativamente simple de retirar e insertar las lentes y la capacidad sobrevalorada de «ver el reloj despertador al despertar».»
En una época en la que las complicaciones más raras atribuidas a compuestos farmacéuticos, dispositivos médicos o procedimientos quirúrgicos se convierten en el tema de la indignación pública, la cobertura de los medios de comunicación y la explotación legal, es sorprendente que la epidemia de casos de MK que amenazan la vista asociados con el uso de lentes de contacto durante la noche no haya dado lugar a recomendaciones y advertencias de seguridad más restrictivas de la Administración de Alimentos y Medicamentos (FDA), una amplia cobertura sobre el último «riesgo para la salud entre nosotros» en programas de entrevistas populares de televisión y periódicos sensacionalistas de supermercados, o anuncios e infomerciales que invitan a las» víctimas «a presentarse para obtener» la compensación que merecen » a través de grandes demandas colectivas que están siendo perseguidas en su nombre por abogados supuestamente bien intencionados y con mentalidad de seguridad pública. Schein y colaboradores (4,5) han estimado que entre el 49% y el 74% del MK relacionado con lentes de contacto podría prevenirse simplemente eliminando el desgaste del LCM durante la noche, un hallazgo que debería haber dado lugar, pero no lo ha hecho, a directrices y recomendaciones más estrictas con respecto a esta práctica.
Sigue siendo responsabilidad de los profesionales de la salud ocular proporcionar a sus pacientes que elijan lentes de contacto como alternativa al uso de gafas una orientación adecuada para reducir el riesgo innecesario de MK. Los pacientes que buscan alternativas al uso de gafas para fines cosméticos, recreativos u ocupacionales, pero no insisten en la neutralización ininterrumpida de su error refractivo las 24 horas del día, los 7 días de la semana, deben ser guiados hacia alternativas más seguras, como lentes de contacto rígidas permeables a los gases o DWSCLs (preferiblemente desechables diarios, si el error refractivo lo permite). Idealmente, las lentes de contacto para el uso nocturno deben recetarse a regañadientes (o no en absoluto), a menos que haya necesidades médicas específicas (por ejemplo, artritis) o funcionales (por ejemplo, asignación a una zona de combate) que justifiquen el riesgo. Como mínimo, la prescripción electiva de lentes de contacto para uso nocturno solo debe realizarse después de haber obtenido el consentimiento informado adecuado y haberse discutido soluciones permanentes alternativas, como la intervención quirúrgica refractiva.
- Otri AM, Fares U, Al-Aqaba MA, et al. Perfil de queratitis infecciosa potencialmente visual: un estudio prospectivo. Acta Ophthalmol 2012; 3 de agosto. doi: 10.1111 / j. 1755-3768. 2012. 02489.x. (Epub antes de imprimir).
- Al-Shehri A, Jastaneiah S, Wagoner MD. Tendencias cambiantes en el curso clínico y el resultado de la queratitis bacteriana en el King Khaled Eye Specialist Hospital. Int Ophthalmol 2009; 29: 143-152.
- Sy A, Srinivasan M, Mascarenhas J, et al. Queratitis por Pseudomonas aeruginosa: resultados y respuesta al tratamiento con corticosteroides. Invest Ophthalmol Vis Sci 2012; 53:267-272.
- Schein OD, Glynn RJ, Poggio EC, et al., y el Grupo de Estudio de Queratitis Microbiana. El riesgo relativo de queratitis ulcerosa entre los usuarios de lentes de contacto blandas de uso diario y de uso prolongado. Un estudio de casos y controles. N Eng J Med 1989; 321: 773-778.
- Poggio EC, Glynn RJ, Schein OD, et al. La incidencia de queratitis ulcerosa entre los usuarios de lentes de contacto blandas de uso diario y de uso prolongado. N Engl J Med 1989; 321: 779-783.
- Stapleton F, Edwards K, Keay L, et al. Factores de riesgo de queratitis microbiana moderada y grave en usuarios de lentes de contacto de uso diario. Ophthalmology 2012; 119: 1516-1521.
- Schein OD, McNally JJ, Katz J, et al. La incidencia de queratitis microbiana entre los usuarios de lentes de contacto de uso prolongado de hidrogel de silicona de 30 días. Ophthalmology 2005; 112: 2172-2179.
- Stapleton F, Keay L, Edwards K, et al. La incidencia de queratitis microbiana relacionada con lentes de contacto en Australia. Ophthalmology 2008; 115: 1655-1662.
- Keay L, Stapleton F, Schein O. Epidemiology of contact lens-related inflammation and microbial keratitis: a 20-year perspective. Eye Contact Lens 2007; 33: 346-353.
Formato de cita sugerido
Weed MC, Rogers GM, Kitzmann AS, Goins KM, Wagoner MD. Pérdida De La Visión Después De Queratitis Por Pseudomonas Relacionada Con Lentes De Contacto. EyeRounds.org. 24 de junio de 2013; Disponible en: http://www.EyeRounds.org/cases/171-pseudomonas-keratitis.htm