Abstrakt
Suprarenální žláza krvácení byl popsán v několika stavy (sepse, lokální traumata, chirurgické zákroky, antikoagulační terapie, podání ACTH, vleklý stres, hypoxemie). Tento stav je vzácný u vrozených poruch krvácení. Nedávno byly hlášeny dva nové morbidní stavy, jmenovitě heparinem indukovaná trombocytopenie a syndrom protilátek proti Antifosfolipidům jako časté příčiny krvácení z suprarenální žlázy. Podmínka může být klasifikována jako monolaterální nebo bilaterální. První je obvykle paucisymptomatická, druhá, silně symptomatická. Kauzální mechanismy jsou dva, a to 1) přímé přetížení a poškození žlázy se sekundární úniku krve a následné destrukci buněk a 2) trombóza eferentní žíly s následným proti proudu zvýšeného tlaku a prasknutí nádob. První mechanismus, přímá buněčná urážka, je typický pro většinu starých případů. Naopak trombotická okluze eferentních žil je typická pro nové morbidní stavy, jmenovitě heparinem indukovanou trombocytopenii, syndrom antifosfolipidových protilátek a Polycythemia vera. Tento druhý mechanismus lze předpokládat jako příklad Trombo-hemoragické poruchy. Byla také popsána idiopatická forma. Rozmanitost a složitost příčin mají velké důsledky v diagnostických postupech, terapeutických přístupech a výsledcích.
Úvod
krvácení je obvykle zjevná událost zahrnující kůži, sliznice, tělesné otvory. Někdy to může být skryté zahrnující neklinicky viditelné struktury, jako je mozek, játra, slezina, endokrinní žlázy. Na rozdíl od jiných orgánů, jako je gastrointestinální trakt, plíce, močové cesty, děloha atd., které komunikují s povrchem lidského těla kanály nebo kanály, nelze krvácení v skrytých orgánech vidět. Musí být podezření na klinické příznaky a příznaky a poté prokázáno radiologickými nebo chirurgickými postupy . Krvácení z suprarenální žlázy patří do skryté skupiny krvácení a zdá se, že je často poddiagnostikováno, pokud je omezeno pouze na jednu ze dvou žláz .
stav byl známý pro mnoho let, ale to byly velký zájem, jen v poslední době, protože bylo zjištěno, že se vyskytují v klinické entity jako Heparinem Indukované Trombocytopenie (HIT) a Antiphospholipids Protilátky Syndrom (APAS) podmínky, které byly definovány pouze v posledních dvou desetiletích . Účelem tohoto přezkumu je řešit systémovým způsobem, který suprarenální žlázy krvácení.
klasifikace, etiologie a patofyziologie
je třeba objasnit problém sémantiky. Suprarenální žlázy jsou často označovány jako nadledvinky. Podle našeho názoru to není správné, protože termín „suprarenální“ označuje celou žlázu složenou z kortikální části a medulární části. Nadledvin striktně odkazuje pouze na medulární část, kde se vylučují katecholaminy, včetně adrenalinu. Protože krvácení může zahrnovat celou žlázu a nejen medulární část, myslíme si, že je správné používat termín suprarenální žláza. Dalším důležitým aspektem je klasifikace krvácení v monolaterálním nebo bilaterálním. To má velký význam v diagnostice a léčbě. Konečně další klasifikace se týká příčinných mechanismů. Ty lze shrnout do 1) lokální (nádor, trauma, chirurgie), 2) systémové (infekce, stimulace ACTH, stres), 3) okluze (trombóza) nebo komprese suprarenálních žil. Jedná se o důležitou klasifikaci, která označuje rozmanitost a složitost příčin. Hlavní příčiny krvácení v suprarenálních žlázách jsou uvedeny v tabulce 1.
Tabulka 1. Hlavní příčiny krvácení nadledvin.
| 1 |
Sepse (meningokokové infekce) |
| 2 |
Břišní trauma a chirurgie |
| 3 |
Hyperstimulace s ACTH |
| 4 |
Segmentové hepatektomii (monolateral) |
| 5 |
transplantace Jater (monolateral) |
| 6 |
Hypoxické poruchy (novorozenců) |
| 7 |
Antikoagulační terapie |
| 8 |
Thrombosis or occlusion of adrenal and efferent veins (Antiphospholipid antibodies syndrome, Heparin induced Thrombocytopenia, Polycythemia) |
| 9 |
Coronary arteries surgical procedures |
| 10 |
Persistent stressful conditions |
| 11 |
Congenital coagulation disorders |
| 12 |
Rupture of aneurysms or tumors (Fheochromocythoma) |
| 13 |
Adrenal vein odběr vzorků |
| 14 |
Idiopatická |
obzvláště zajímavé jsou případy pozorované po částečné hepatektomii nebo transplantace jater. Viníkem v těchto případech je pravděpodobně trauma, chirurgické zákroky, ligace nebo odběr krve suprarenálních žil . V některých případech bylo krvácení udržováno jako sekundární k trombóze . Vzhledem k tomu, že krvácení v tomto případě může být monolaterální, obvykle neexistují žádné důležité systémové příznaky a příznaky. Úloha trombózy v patogenezi krvácení suprarenální žlázy stále není zcela objasněna. Protože obzvláště bohaté vaskularizace existující ve žláze, je možné, že městnání v důsledku žilní obstrukce může způsobit proudu zvýšeného tlaku a prasknutí cév s následnou extravazací krve. Každá žláza přijímá krev z malých tepen, které vyplývají z nižší bráničního arterií, břišní aorty a renálních tepen .
tyto malé tepny perforují kapsli a tvoří bohatý subkapsulární plexus arteriol. Arteriol ozařování podél „zona fasciculata“ k „zona reticularis“ kde tvoří hluboký plexus známý jako kortiko-medulární přehrady. Tato „přehrada“ efekt je v důsledku skutečnosti, že v průchodu mezi „zona reticularis“ a dřeň, žilky ukazují výrazné svazky hladkých svalových vláken před vstupem do dřeňové žíly a pak do centrální žíly. Ten na pravém místě odtéká do dolní duté žíly (i. v. C.) a na levé straně do renální žíly (RV).
úloha trombózy v patogenezi krvácení suprarenální žlázy je podporována také pozorováním, že tento stav byl hlášen u pacientů s vrozenou trombofilií . Případy krvácení nadledvin po stimulaci ACTH pozorované v klinické praxi jsou mimořádně zajímavé. Intramuskulární ACTH byl široce používán před 20-30 lety, nyní je zřídka používán. Je zajímavé poznamenat, že většina z mnoha dokumentů zabývajících se ACTH indukované nadledvin krvácení se objevil v tomto období. Bylo prokázáno i u experimentálního zvířete, že masivní stimul ACTH zvýšil průtok krve do suprarenálních žláz .
vzhledem k bohaté vaskularizaci žlázy je možné, že může dojít k extravazaci. Sporadické případy krvácení nadledvin pozorované v podmínkách trvalého stresu mají pravděpodobně stejný původ. Jsme si vědomi pouze jednoho případu nadledvin krvácení vyskytující se v hemofilie pacienta. Pacient byl novorozenec, který vykazoval hematom pravé renální žlázy, který způsobil anémii, dušnost, břišní distenzi. Břišní sonografie byla diagnostická. Správná substituční terapie byla úspěšná . Další pacient s hemofilií a měl aneuryzma nadledvin, která byla zaměňována s nádorem .
na rozdíl od vzácnosti pozorované u vrozených poruch krvácení bylo během antikoagulační léčby heparinem i kumarinem často hlášeno krvácení ze suprarenální žlázy . Zvláštní forma krvácení suprarenální žlázy byla popsána u novorozenců . Zvláště predisponovaní jsou novorozenci, kteří jsou pod extrakorporální membránovou oxygenací (ECMO).
důležitým hlediskem v tomto ohledu je dvojí role, kterou má heparin při krvácení ze suprarenální žlázy. To může být sekundární k vleklé použití intravenózní heparin, které způsobují krvácení, ale to by také mohla být výsledkem Heparinem indukované trombocytopenie (HIT) s následnou trombózou suprarenální nebo renální žíly . Sepse byla v minulosti často hlášena jako příčina krvácení suprarenální žlázy s následným katastrofickým selháním žlázy . Bohužel k události může dojít i dnes .
kromě případů, které lze přičíst konkrétní příčině, se některé zprávy týkají spontánního nebo idiopatického krvácení. Existence této formy ještě není prokázána, protože neexistence rizika nebo spouštěcích podmínek nebyla vždy vyloučena .
diagnóza
diagnostické podezření na krvácení suprarenální žlázy může být relativně snadné v případě bilaterálního postižení. Naopak to může být obtížné kvůli nespecifickému klinickému a laboratornímu projevu v případě monolaterálního krvácení. Nejasná bolest břicha vyzařující do boku, nevolnost, zvracení, hypotenze, pozitivní anamnéza traumatu, nedávný chirurgický zákrok, systémové stavy jako HIT a APAS jsou častými nálezy (Tabulka 2). Z laboratorního hlediska jsou nejčastějšími nálezy hypohyponatrémie, hyperkalemie a zvýšená Houska. Nejkritičtější diagnóza se týká monolaterálního vs bilaterálního krvácení. Z klinických důvodů jsou monolaterální formy obvykle spojeny s traumatem a chirurgickými zákroky. Naopak bilaterální nebo masivní formy jsou sekundární k sepse, prodloužené stimulaci ACTH, HIT nebo APAS, jmenovitě systémové stavy (tabulky 3,4). Sonografie, CAT a / nebo MRI jsou diagnostické (obrázek 1,2). Kočka odhaluje izointenzivní nebo hypointenzivní hmotu. Je třeba si uvědomit, že před zavedením imagine technik byla velká většina případů monolaterálního krvácení nadledvin diagnostikována při pitvě nebo během průzkumné operace .
Tabulka 2. Hodnota příznaků, symptomů a nedávné anamnézy v diagnostice krvácení suprarenální žlázy.
Nedávné operaci břicha, HIT, schválené systémy pro uveřejňování informací, polycythemia
bolest Břicha
Zpět a bolest v boku,
bolest na Hrudi
Slabost
Nevolnost, zvracení
Hypotenze
Anorexie
Horečka
tuhost Břicha a odskočit
zmatenost
Hypotermie
Šok
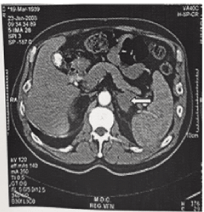
Obrázek 1. Kočičí obraz krvácení z levé suprarenální žlázy. Zvětšená žláza je označena šipkou. Pacient měl syndrom antifosfolipidových protilátek (APAS) a vykazoval zotavení.
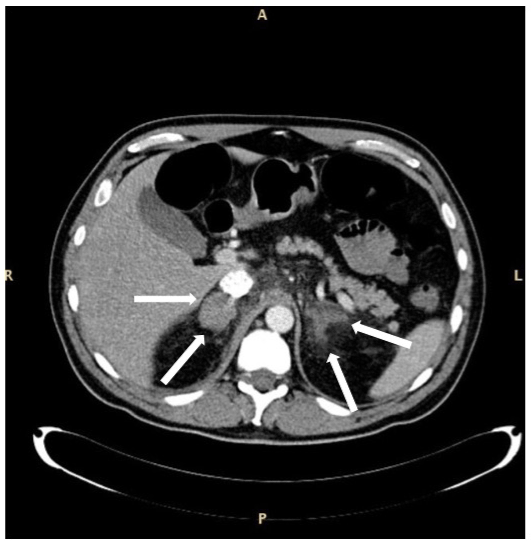
Obrázek 2. CAT bilaterální krvácení suprarenální žlázy u pacienta se sepsí a myelodysplastickým syndromem s nadbytkem výbuchů typu 1. Zvětšené žlázy jsou označeny šipkami. Aspekt pravé žlázy se zdá být rovnoměrnější ve srovnání s aspektem levé žlázy. Pacient přežil.
Tabulka 3. Patogenetické mechanismy krvácení suprarenální žlázy.
|
1. Primitivní nebo přímé poškození |
2. Sekundární poškození v důsledku trombózy eferentních žil |
3. Idiopatická |
|
Sepse |
HIT |
|
|
ACTH správy |
APAS |
|
|
Hypoxémie (novorozence) |
Vrozené trombofilie |
|
|
Místní trauma nebo chirurgický zákrok |
Polycythemia |
Tabulka 4. Diferenciální diagnostika typů Suprarenálního krvácení.
|
Monolateral |
Bilaterální |
|
Často asymptomatické,nebo paucisymptomatic |
Vždy jasně symptomatická |
|
Často náhodné zprávy |
Sepse |
|
Komplikace operaci ledvin |
HIT, schválené systémy pro uveřejňování informací |
|
Komplikace operaci žlučníku |
ACTH správy |
Na rozdíl od toho co nastane krvácení v jiné endokrinní žlázy, krvácení v suprarenální žláza, a to zejména v případě bilaterální zapojení, systémové, často akutní, změny se okamžitě zřejmé (letargie, zmatenost, hypotenze, těžká slabost, šok).
Management
přístup se liší podle závažnosti stavu. Od monolateral léze je obvykle benigní v evoluci, chirurgické odstranění by měla být omezena pouze na případy, ve kterých je na KOČKU, ovládací, zvýšení velikosti hmotnosti. Bilaterální formy vyžadují rychlé podávání kortizonu a přísný dohled nad ionty. Krevní tlak by měl být udržován pomocí plazmatických expandérů a tekutin. V některých případech mohou být vyžadována zvláštní opatření(například antibiotika v případě sepse).
Prognóza
Prognóza je variabilní, v závislosti na rozšíření zapojení, monolateral nebo dvoustranné. Monolaterální postižení má obvykle dobrou prognózu i bez terapie, ale u pacientů s poruchami srážení. Bilaterální, masivní krvácení je akutní, závažná událost spojená v minulosti s častými úmrtími. Nedávné diagnostické postupy jako CAT nebo MRI umožnily rychlou diagnózu, čímž se zlepšila prognóza. Úmrtí jsou nyní vzácná.
závěry
první pozorování krvácení z nadledvin se týká vzácnosti události u vrozených poruch krvácení. Byl hlášen pouze jeden pacient s hemofilií A .
to je více, když se domníváme, že tito pacienti jsou v současné době často vyšetřováni CAT nebo MRI. Je pravděpodobné, že menší suprarenální grand krvácení u pacientů s vrozeným srážecí faktor nedostatek jít bez povšimnutí, protože z nejdůležitějších zjevné projevy krvácení (hematurie, hematomy, hemartrózy, krvácení do trávicího traktu) v těchto pacientů. Naopak antikoagulační terapie může být spojena s krvácením nadledvin. Byly zapojeny jak heparinové, tak kumarinové léky . Nicméně, je třeba připomenout, že významnou příčinou suprarenální žláza krvácení je prasknutí malých tepen a kapilár sekundární k poškození průtoku krve v důsledku trombotické obstrukce do adrenálních žil. Protože trombóza je výjimečná u vrozených poruch krvácení, mohlo by to také vysvětlit vzácnost krvácení suprarenální žlázy u vrozených poruch koagulace.
Tento nedostatek pozorování může naznačovat, že patogeneze suprarenální žláza krvácení je často v důsledku trombotické okluze centrální žíly s upstream stáze a krvácení v důsledku prasknutí malých tepen. To se vyskytuje v současných případech krvácení nadledvin v důsledku HIT a APAS. Případy po operaci nebo po traumatu jsou pravděpodobně způsobeny přímým poškozením žilních a arteriálních cév bez stáze v důsledku žilních okluzí. Ve starých případech způsobených adrenální hyperstimulací sekundární po podání ACTH bylo zapojeno přímé poškození buněk. Stejné přímé poškození bylo také zapojeno do předčasného, hypoxického novorozence během pokusu o oxygenační terapii .
To je zajímavé, že patogenní mechanismus může být různé, ale výsledek je stejný, a to zničení žlázy tkáně s následným selháním. Krvácení může zahrnovat různé oblasti žlázy (kůry nebo dřeně) s následným nesrovnalým poklesem hormonů. Vzhledem k tomu, že hlavní účinek hormonů nadledvin (aldosteron, adrenalin atd.) To může být akutní, subakutní nebo chronické podle rychlosti a stupně poškození nadledvin. Nedávné případy pozorované během HIT nebo APAS a v důsledku trombotické okluze nadledvinových žil s následnou stázou a kongescí proti proudu získaly zájem lékařů. Dnes je důležité v soutěži těchto imunologických syndromů věnovat náležitou pozornost břišním příznakům a symptomům a bolesti boků, nevolnosti, zvracení, hypotenzi, slabosti. Za přítomnosti některého z těchto příznaků a příznaků je absolutně indikováno radiologické vyšetření suprarenálních žláz.
dokonce i případy pozorované u polycytémie jsou pravděpodobně způsobeny poruchou žilní drenáže nebo trombózou v důsledku hyperviskozity krve . Úloha prováděná žilními obstrukcemi je novým patogenetickým prvkem ve studiu a léčbě krvácení nadledvin. Lékaři pečující o pacienty s HIT nebo APAS by měli být upozorněni na možnost, že by takové stavy mohly být zodpovědné za krvácení nadledvin. Je pravděpodobné, že i takzvané idiopatické případy krvácení ze suprarenální žlázy mohou představovat nerozpoznané případy způsobené trombózou.
potvrzení
dokument byl proveden podle Helsinské úmluvy. Tato studie byla částečně podpořena „Associazione Emofilia ed altre coagulopatie delle Tre Venezie“.
- Girolami A, Luzzatto G, Varvarikis C, Pellati D, Sartori R, et al. (2005) hlavní klinické projevy krvácivé diatézy: často ignorovaný aspekt lékařské a chirurgické anamnézy. Hemofilie 11: 193-202.
- Editorial (1966) krvácení z nadledvin a antikoagulancia. Br Med J 19: 693-694.
- Vella a, Nippoldt TB, Morris JC 3. (2001) krvácení nadledvin: 25letá zkušenost na klinice Mayo. Mayo Clinton 76: 161-168.
- Dahlberg PJ, Goellner MH, Pehling GB (1990) Adrenální insuficience sekundární adrenální hemoragie. Dvě kazuistiky a přehled případů potvrzených počítačovou tomografií. Arch Intern Med 150: 905-909.
- Miele V, Patti G, Cappelli L, Calisti A, Valenti M (1994) . Radiolokační 87: 111-117.
- Arthur CK, Grant SJ, Murray WK, Isbister JP, Stiel JN, et al. (1985) akutní adrenální nedostatečnost spojená s heparinem. Aust N Z J Med 15: 454-455.
- Bakaeen FG, Walkes JC, Reardon MJ (2005) heparinem indukovaná trombocytopenie spojená s bilaterálním krvácením nadledvin po operaci bypassu koronární arterie. Ann Thorac Surg 79: 1388-1390.
- Caron P, Chabannier MH, Cambus JP, Fortenfant F, Otal F, et al. (1988) definitivní adrenální nedostatečnost způsobená bilaterálním krvácením nadledvin a primárním antifosfolipidovým syndromem. J Clin Endocrinol Metab 83: 1437-1439.
- Delhumeau, Houet JC, Bourrier P, Bukowski JG, Granry JC (1989) Heparinem indukované trombocytopenie komplikuje hematom nadledvin a akutní adrenální insuficience. Ann Fr Anesth Reanim 8: 656-658.
- Echániz A, Diz-Lois F, Pellicer C, Sanmartín J, Suárez Dono I, et al. (1992) . Med Interna 9: 189-191.
- Kurtz LE, Yang S (2007) bilaterální krvácení nadledvin spojené s heparinem indukovanou trombocytopenií. Am J Hematol 82: 493-494.
- Lê TH, Wechsler B, Piette JC, Doumith R, Bellin MF, et al. (1993) . Presse Med 22: 249-254.
- Presotto F, Fornasini F, Betterle C, Federspil G, Rossato M (2005) Akutní selhání nadledvin jako heralizing příznakem primární antifosfolipidový syndrom: zpráva o případu a přehled literatury. Eur J Endocrinol 153: 507-514.
- Reverdy F, Freichet M, Grozel JM, Tassin C, Pirio V (2013)Bilaterální hemoragické nadledvin trombózy po heparinem indukované trombocytopenie typu 2: neznámé příčiny šoku. Annales francaises d ‚ anesthésie et de reanimation 32: 206-207.
- Rosenberger LH, Smith PW, Sawyer RG, Hanks JB, Adams RB, et al. (2011) bilaterální krvácení nadledvin: nerozpoznaná příčina hemodynamického kolapsu spojeného s heparinem indukovanou trombocytopenií. Crit Péče Med 39: 833-838.
- Saleem N, Khan M, Parveen S, Balavenkatraman A (2016) bilaterální krvácení z nadledvin: příčina hemodynamického kolapsu u heparinem indukované trombocytopenie. BMJ případ Rep 10.
- Santonastaso M, Bovo P, Colaceci R, Corbanese U, Ruga P (1993) Akutní selhání nadledvin v důsledku nadledvin hemoragická nekróza sekundární heparinem indukované trombocytopenie. Recenti Prog Med 84: 687-690.
- Warkentin TE, Safyan EL, Linkins LA (2015) heparinem indukovaná trombocytopenie, která se projevuje jako bilaterální krvácení nadledvin. N Engl J Med 372: 492-494.
- Gouliamos AD, Metafa A, Ispanopoulou SG, Stamatelopoulou F, Vlahos LJ, et al. (2000) pravý adrenální hematom po hepatektomii. Evropská Radiologie 10: 583-585.
- Hochheim B, Liedloff H, Franke J (1985). Beitr Ortoped 32: 287-289.
- Ikekpeazzu N, Bonadies JA, Sreenivas VI (1996) akutní bilaterální krvácení nadledvin sekundární k drsné jízdě kamionem. Jirka 14: 15-18.
- Lehrberg A, Kharbu B (2017) izolované jednostranné krvácení nadledvin po kolizi motorového vozidla: kazuistika a přehled literatury. J Med Případ Rep 11: 358.
- Liessi G, Sandini F, Semisa M, Spaliviero B (1988). Radiolokátor 76: 610-613.
- Rao RH (1995) bilaterální masivní krvácení nadledvin. Med Clin North Am 79: 107-129.
- Sutherland FW, Naik SK (1996) akutní adrenální nedostatečnost po roubování koronární arterie. Ann Thorac Surg 62: 1516-1517.
- Winter AG, Ramasamya R (2014)bilaterální krvácení nadledvin v důsledku trombocytopenie vyvolané heparinem po částečné nefrektomii-kazuistika – F1000Res 3: 24.
- Hannah-Shmouni F, Demidowich A, Alves BR, Paluch GD, Margarita D, Lysikatos C, et al. (2017) léčba primárního aldosteronismu u pacientů s krvácením nadledvin po odběru vzorků nadledvin: stručný přehled s ilustrativními případy. Jirsa (Greenwich) 19: 1372-1376.
- Tattersall TL, Thangasamy IA, Reynolds J (2014) bilaterální krvácení nadledvin spojené s heparinem indukovanou trombocytopenií během léčby Fournierovy gangrény. BMJ případ Rep.
- Bhandari S, Agito K, Krug E (2016)bilaterální krvácení nadledvin u polycythemia vera. Jirásková 6: 32416.
- Williams PL, Warwick R. (Editors) (1980) Grayova anatomie. Churchill Livingstone, Edinburgh, 36. Vydání, pag. 1456.
- Brill PW, Jagannath, Winchester P, Markisz JA, Zirinsky K (1989) krvácení do Nadledvin a ledvin žilní trombózy u novorozence: MR zobrazování. Radiologie 170: 95-98.
- Leret N, Cortey A, Maillard C, Rouabah M, Hascoët JM, et al. (2001) . Arch Pediatr 8: 1222-1225.
- Dunlap SK, Meiselman MS, Breuer RI, Panella JS, Ficho TW, et al. (1989) bilaterální krvácení nadledvin jako komplikace intravenózní infuze ACTH u dvou pacientů se zánětlivým onemocněním střev. Am J Gastroenterol 84: 1310-1312.
- Marcus HI, Connon JJ, Stern HS (1986) bilaterální krvácení nadledvin během léčby ulcerózní kolitidy ACTH. Zpráva o případu a přehled literatury. Dis Tlustého Střeva Konečníku 29: 130-132.
- Le Pommelet C, Durand P, Laurian Y, Devictor D (1998) hemofilie a: dva případy vykazující neobvyklé rysy při narození. Hemofilie 4: 122-125.
- Sleightholm R, Wahlmeier S, Carson JS, Drincic A, Lazenby A, et al. (2016) masivní aneuryzma nadledvinek napodobující nádor nadledvin u pacienta s hemofilií A: kazuistika a přehled literatury. J Med Případ Rep 10: 343.
- Ognibene AJ, McBride H (1987) krvácení nadledvin: komplikace antikoagulační terapie-anamnéza. Angiologie 38: 479-483.
- Rao RH, Vaagnucci AH, Amico JA (1989) bilaterální masivní krvácení z nadledvin: včasné rozpoznání a léčba. Ann Intern Med 110: 227-235.
- Scully RE, Mark EJ, McNeely WF (1989) evidence případů Massachusetts General Hospital. N Engl J Med 321: 1595-1603.
- Ausserer O, Ortore PG, Sarra a, von Fioreschy G (1983) krvácení nadledvin u novorozence. Prog Pediatr Surg 16: 107-111.
- Heyman S, Treves S (1979) krvácení nadledvin u novorozence: scintigrafická diagnóza. Jágr 20: 521-523.
- Sivit CM, Short BL, Revenis ME, Rebolo LC, Brown-Jones C, et al. (1993) krvácení nadledvin u kojenců podstupujících ECMO: prevalence a klinický význam. Pediatr Radiol 23: 519-521.
- Khwaja J (2017)bilaterální krvácení nadledvin na pozadí sepse Escherichia coli: kazuistika. Jaromír Jágr 11: 72.
- Dhawan N, Bodukam VK, Thakur K, Singh A, Jenkins D, et al. (2015) idiopatické bilaterální krvácení nadledvin u 63letého muže: kazuistika a přehled literatury. Případ Rep Urol 2015: 503638.
- Girolami A, Ruzson E, Fabris F, Varvarikis C, Sartori R, et al. (2006) infarkt myokardu a další arteriální okluze u pacientů s hemofilií a. Kardiologické hodnocení všech 42 případů uvedených v literatuře. Acta Hematol 116: 120-125.
- Girolami, Ruzzon E, Tezza F, Scandellari R, Vettore S (2006) Arteriální a žilní trombóza v vzácné vrozené poruchy krvácení: kritická recenze. Hemofilie 12: 345-351.