Abstrakt
Suprarenal körtelblödning har beskrivits under flera tillstånd (sepsis, lokala traumor, kirurgiska ingrepp, antikoagulantterapier, ACTH-administrering, långvarig stress, hypoxemi). Tillståndet är sällsynt vid medfödda blödningsstörningar. Nyligen har två nya morbida tillstånd, nämligen heparininducerad trombocytopeni och Antifosfolipidantikroppssyndrom rapporterats som frekventa orsaker till blödning av suprarenal körtel. Tillståndet kan klassificeras som monolateralt eller bilateralt. Den första är vanligtvis paucisymptomatisk, den senare, allvarligt symptomatisk. De orsakande mekanismerna är två, nämligen 1) direkt trängsel och skada på körteln med sekundär läckage av blod och därmed cellförstöring och 2) trombos av efferenta vener med därmed uppströms ökat tryck och bristning av kärl. Den första mekanismen, direkt cellulär förolämpning är typisk för de flesta av de gamla Fallen. Tvärtom är den trombotiska ocklusionen av efferenta vener typisk för de nya morbida tillstånden, nämligen heparininducerad trombocytopeni, Antifosfolipidantikroppssyndrom och polycytemi vera. Denna Andra mekanism kan förutses som ett exempel på Trombo-hemorragisk störning. En idiopatisk form har också beskrivits. Variationen och komplexiteten hos orsakerna har stora konsekvenser i diagnostiska förfaranden, terapeutiska tillvägagångssätt och resultat.
introduktion
blödning är vanligtvis en öppen händelse som involverar hud, slemhinnor, kroppsöppningar. Ibland kan det vara en hemlig som involverar icke-kliniskt synliga strukturer som hjärna, lever, mjälte, endokrina körtlar. I motsats till andra organ, såsom mag-tarmkanalen, lungan, urinvägarna, livmodern, etc, som kommunicerar med människokroppens yta genom kanaler eller kanaler, kan blödningen i hemliga organ inte ses. Det måste misstänkas på kliniska tecken och symtom och sedan demonstreras genom radiologiska eller kirurgiska ingrepp . Suprarenal körtelblödning tillhör den hemliga blödningsgruppen och verkar ofta underdiagnostiseras om den är begränsad till endast en av de två körtlarna .
tillståndet har varit känt i många år, men det har väckt stort intresse först nyligen sedan det noterades att det förekommer i kliniska enheter som heparininducerad trombocytopeni (HIT) och antifosfolipidantikroppar syndrom (APAS) tillstånd, som har definierats endast under de senaste två decennierna . Syftet med denna översyn är att hantera på ett systemiskt sätt som suprarenal körtelblödning.
klassificering, etiologi och patofysiologi
ett problem med semantik måste klargöras. De suprarenala körtlarna kallas ofta binjurar. Enligt vår uppfattning är detta inte korrekt eftersom termen ”suprarenal” avser hela körteln som består av en kortikal del och av en medullär del. Adrenal hänvisar strikt endast till den medullära delen där katekolaminer, inklusive adrenalin, utsöndras. Eftersom blödning kan involvera hela körteln och inte bara den medullära delen, tycker vi att det är korrekt att använda termen suprarenal körtel. En annan viktig aspekt är klassificeringen av blödningen i monolateral eller bilateral. Detta har stor betydelse för diagnos och hantering. Slutligen gäller en annan klassificering orsaksmekanismerna. Dessa kan sammanfattas i 1) lokal (tumör, trauma, kirurgi), 2) systemisk (infektioner, ACTH-stimulering, stress), 3) ocklusion (trombos) eller kompression av suprarenala vener. Detta är en viktig klassificering som indikerar variationen och komplexiteten hos orsakerna. De främsta orsakerna till blödning i suprarenala körtlar anges i Tabell 1.
Tabell 1. Främsta orsakerna till binjureblödning.
| 1 |
Sepsis (meningokockinfektion) |
| 2 |
Abdominal trauma och kirurgi |
| 3 |
hyperstimulering med ACTH |
| 4 |
Segmental hepatektomi (monolateral) |
| 5 |
levertransplantation (monolateral) |
| 6 |
hypoxiska störningar (nyfödda) |
| 7 |
antikoagulerande terapier |
| 8 |
Thrombosis or occlusion of adrenal and efferent veins (Antiphospholipid antibodies syndrome, Heparin induced Thrombocytopenia, Polycythemia) |
| 9 |
Coronary arteries surgical procedures |
| 10 |
Persistent stressful conditions |
| 11 |
Congenital coagulation disorders |
| 12 |
Rupture of aneurysms or tumors (Fheochromocythoma) |
| 13 |
Adrenal vein stickprovsförfarande |
| 14 |
idiopatisk |
av särskilt intresse är de fall som observerats efter partiell hepatektomi eller levertransplantation. Den skyldige i dessa fall är förmodligen trauma, kirurgiska ingrepp, ligering eller blodprovtagning av suprarenala vener . I vissa fall har blödningen bibehållits vara sekundär till trombos . Eftersom blödning i detta fall kan vara monolateral, finns det vanligtvis inga viktiga systemiska symtom och tecken. Trombosens roll i patogenesen av blödning av suprarenal körtel är fortfarande inte helt klarlagd. På grund av den särskilt rika vaskulariseringen som finns i körteln är det tänkbart att stasis på grund av venobstruktion kan orsaka uppströms ökat tryck och bristning av kärl med följd av extravasering av blod. Varje körtel får blod från små artärer som härrör från den underlägsna phrenic artären, abdominal aorta och njurartärerna .
dessa små artärer perforerar kapseln och bildar en rik subkapsulär plexus av arterioler. Arteriolerna bestrålas längs ” zona fasciculata ”till” zona reticularis ” där den bildar en djup plexus som kallas cortico-medullary dam. Denna” dam ” – effekt beror på det faktum att vid passagen mellan ”zona reticularis” och medulla visar venuler framträdande buntar av glatta muskelfibrer innan de går in i medullärven och sedan in i den centrala venen. Den senare, på rätt plats, dränerar in i den sämre vena cava (I. V. C.) och på vänster sida in i njurvenen (RV) .
trombosens roll i patogenesen av blödning i suprarenal körtel stöds också av observationen att tillståndet har rapporterats hos patienter med medfödd trombofili . Fallen av binjurblödning efter ACTH-stimulering som observerats i klinisk praxis är av extremt intresse. Intramuskulär ACTH användes allmänt för 20-30 år sedan, nu används det sällan. Det är intressant att notera att de flesta av de många papper som handlar om ACTH-inducerad binjurblödning uppträdde under den perioden. Det har bevisats även i försöksdjuret att massiv ACTH-stimulans ökade blodflödet till suprarenalkörtlarna .
på grund av den rika vaskulariseringen av körteln är det möjligt att extravasation kan uppstå. De sporadiska fallen av binjurblödning som ses vid tillstånd av långvarig stress har förmodligen samma ursprung. Vi är medvetna om endast ett fall av binjureblödning som förekommer i en hemofili en patient. Patienten var en nyfödd som visade ett hematom i den högra njurkörteln som orsakade anemi, andfåddhet, abdominal distans. Abdominal sonografi var diagnostisk. Korrekt substitutionsbehandling var framgångsrik . En annan patient med hemofili A hade en aneurysm av en binjur som var förvirrad med en tumör .
i motsats till sällsyntheten som ses för medfödda blödningsstörningar, har blödning av suprarenal körtel ofta rapporterats under antikoagulantbehandling med både heparin och kumarinläkemedel . En speciell form av suprarenal körtelblödning har beskrivits hos nyfödda . Särskilt predisponerade är nyfödda som är under extrakorporeal Membranoxygenering (ECMO) förfaranden .
ett viktigt övervägande i detta avseende är den dubbla roll som heparin har med blödning av suprarenal körtel. Det kan vara sekundärt till den långvariga användningen av intravenöst heparin som orsakar blödning, men det kan också vara resultatet av en heparininducerad trombocytopeni (HIT) med följd av trombos av suprarenala eller njurvener . Sepsis rapporterades ofta tidigare som en orsak till blödning i suprarenal körtel med därmed katastrofalt körtelfel . Tyvärr kan händelsen inträffa även idag .
förutom de fall som kan hänföras till en specifik orsak, hänvisar vissa rapporter till spontan eller idiopatisk blödning. Förekomsten av denna blankett är ännu inte bevisad eftersom frånvaron av risk eller utlösande förhållanden inte alltid har uteslutits .
diagnos
diagnostisk misstanke om blödning av suprarenal körtel kan vara relativt lätt vid bilateralt engagemang. Tvärtom kan det vara svårt på grund av icke-specifik klinisk och laboratoriemanifestation, vid monolateral blödning. Vaga buksmärtor som strålar ut till flanken, illamående, kräkningar, hypotoni, positiv historia för trauma, nyligen genomförd operation, systemiska tillstånd som HIT och APAS, är frekventa fynd (Tabell 2). Ur laboratoriesynpunkt är hypohyponatremi, hyperkalemi och ökad BUN vanligaste fynd. Den mest kritiska diagnosen gäller monolateral vs bilateral blödning. Av kliniska skäl är monolaterala former vanligtvis förknippade med trauma och kirurgiska ingrepp. Tvärtom är bilaterala eller massiva former sekundära till sepsis, långvarig ACTH-stimulering, HIT eller APAS, nämligen systemiska tillstånd (tabeller 3,4). Sonografi, katt och / eller MR är diagnostiska (figur 1,2). Katten avslöjar en isointense eller hypointense massa. Man måste komma ihåg att före införandet av imagine-tekniker diagnostiserades den stora majoriteten av fallen av monolateral binjurblödning vid obduktion eller under undersökande kirurgi .
Tabell 2. Värde av tecken, symtom och senaste historia vid diagnos av suprarenal körtelblödning.
senaste bukoperation, HIT, APAS, polycytemi
buksmärta
rygg-och flanksmärta
bröstsmärta
svaghet
illamående, kräkningar
hypotension
anorexi
feber
abdominal styvhet och rebound
mental förvirring
hypotermi
chock
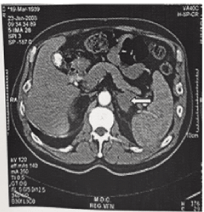
Figur 1. Kattbild av en vänster sida suprarenal körtelblödning. Förstorad körtel indikeras med en pil. Patienten hade ANTIFOSFOLIPIDANTIKROPPSSYNDROM (APAS) och visade en återhämtning.
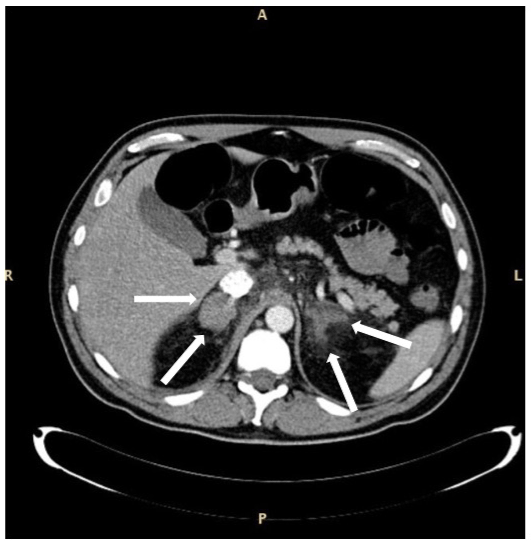
Figur 2. Katt av en bilateral suprarenal körtelblödning hos en patient med sepsis och myelodysplastiskt syndrom med överskott av blaster typ 1. De förstorade körtlarna indikeras med pilar. Aspekten av den högra körteln verkar mer enhetlig jämfört med den vänstra. Patienten överlevde.
tabell 3. Patogenetiska mekanismer för blödning av suprarenal körtel.
|
1. Primitiv eller direkt skada |
2. Sekundär skada på grund av trombos av efferenta vener |
3. Idiopatisk |
|
Sepsis |
HIT |
|
|
ACTH administration |
APAS |
|
|
hypoxemi (nyfödda) |
medfödd trombofili |
|
|
lokal trauma eller kirurgi |
polycytemi |
Tabell 4. Differentiell diagnos av typer av Suprarenal blödning.
|
Monolateral |
bilaterala |
|
ofta asymptomatisk eller paucisymptomatisk |
alltid tydligt symtomatisk |
|
ofta en tillfällig rapport |
Sepsis |
|
komplikation av njuroperation |
HIT, APAS |
|
komplikation av gallblåsekirurgi |
ACTH administration |
i motsats till vad som händer för blödning i andra endokrina körtlar, blödning i en suprarenal körtel och, särskilt vid bilateralt engagemang, systemiska, ofta akuta, förändringar blir omedelbart uppenbara (slöhet, mental förvirring, hypotoni, svår asteni, chock).
hantering
tillvägagångssättet varierar med svårighetsgraden av tillståndet. Eftersom den monolaterala lesionen vanligtvis är godartad i evolutionen, bör kirurgiskt avlägsnande begränsas endast till fall där det vid en KATTKONTROLL finns en ökning av massans storlek. Bilaterala former kräver snabb administrering av kortison och strikt jonövervakning. Blodtrycket bör bibehållas med plasmautvidgare och vätskor. Särskilda åtgärder kan krävas i vissa fall (till exempel antibiotika vid sepsis).
prognos
prognosen är variabel, beroende på förlängningen av involveringen, monolateral eller bilateral. Monolateralt engagemang har vanligtvis en bra prognos även utan terapi men för patienter med koagulationsstörningar. Bilateral, massiv blödning är en akut, allvarlig händelse som tidigare associerats med frekventa dödsfall. Nya diagnostiska procedurer som CAT eller MR har möjliggjort en snabb diagnos och därigenom förbättrat prognosen. Dödsfall är nu sällsynta.
slutsatser
den första observationen på blödning av suprarenala körtlar hänvisar till händelsens sällsynthet bland medfödda blödningsstörningar. Endast en patient med hemofili A har rapporterats .
detta är mer när man anser att dessa patienter för närvarande ofta undersöks av CAT eller MR. Det är troligt att mindre suprarenala stora blödningar hos patienter med medfödd koagulationsfaktorbrist inte upptäcks på grund av de viktigaste uppenbara blödningsmanifestationerna (hematuri, hematom, hemartros, gastrointestinal blödning) som ses hos dessa patienter. Tvärtom kan antikoagulantbehandling vara associerad med blödning av suprarenal körtel. Både heparin-och kumarinläkemedel har varit inblandade . Man måste dock komma ihåg att en viktig orsak till blödning av suprarenal körtel är bristning av små artärer eller kapillärer sekundärt till nedsatt blodflöde på grund av trombotiska hinder i binjurarna. Eftersom trombos är exceptionell vid medfödda blödningsstörningar, kan detta också förklara sällsyntheten hos blödning av suprarenal körtel vid medfödda koagulationsstörningar.
denna brist på observation kan indikera att patogenesen av blödning i suprarenal körtel ofta beror på trombotisk ocklusion av den centrala venen med uppströms stasis och blödning på grund av bristning av små arteriella kärl. Detta är vad som händer i dagens fall av suprarenal körtelblödning på grund av HIT och APAS. Post-kirurgi eller post-trauma fall beror troligen på direkt skada på venösa och arteriella kärl utan stasis på grund av venen ocklusioner. I de gamla Fallen på grund av adrenal hyperstimulering sekundär till ACTH-administrering var en direkt skada på celler involverad. Samma direkta skada var också inblandad i den för tidiga, hypoxiska nyfödda under försöket till syresättningsterapi .
det är intressant att notera att patogenetisk mekanism kan varieras men resultatet är detsamma, nämligen förstörelse av körtelvävnad med därmed misslyckande. Blödningen kan involvera olika delar av körteln (cortex eller medulla) med därmed avvikande minskning av hormoner. Eftersom huvudverkan av suprarenala körtelhormoner (aldosteron, adrenalin, etc) kontrollerar blodtrycket, orsakar deras brist hypotension och chock. Det kan vara akut, subakut eller kronisk beroende på graden och graden av binjurskada. De senaste fallen som observerats under HIT eller APAS och på grund av trombotisk ocklusion av binjurarna med därmed uppströms stasis och trängsel har fått intresse av kliniker. Det är viktigt idag, i tävlingen av dessa immunologiska syndrom, att ägna vederbörlig uppmärksamhet åt buktecken och symtom och flanksmärta, illamående, kräkningar, hypotoni, svaghet. I närvaro av något av dessa tecken och symtom är en radiologisk undersökning av suprarenalkörtlarna absolut indikerad.
även de fall som observerats vid polycytemi beror troligen på nedsatt venös dränering eller trombos på grund av blodets hyperviskositet . Den roll som utförs av venösa hinder är ett nytt patogenetiskt element i studien och hanteringen av blödning i suprarenal körtel. Läkare som tar hand om patienter med HIT eller APAS bör vara uppmärksamma på möjligheten att sådana tillstånd kan vara ansvariga för blödning av suprarenal körtel. Det är troligt att även de så kallade idiopatiska fallen av suprarenal körtelblödning kan representera okända fall på grund av trombos.
bekräftelser
papperet har genomförts enligt Helsingforskonventionen. Denna studie stöddes delvis av”Associazione Emofilia ed altre coagulopatie delle Tre Venezie”.
- Girolami A, Luzzatto G, Varvarikis C, Pellati D, Sartori R, et al. (2005) huvudsakliga kliniska manifestationer av en blödande diatese: en ofta bortse från aspekt av medicinsk och kirurgisk historia. Hemofili 11: 193-202.
- Editorial (1966) Binjureblödning och antikoagulantia. Br Med J 19: 693-694.
- Vella a, Nippoldt TB, Morris JC 3rd (2001) Binjurblödning: en 25-årig erfarenhet på Mayo Clinic. Mayo Clin Proc 76: 161-168.
- Dahlberg PJ, Goellner MH, Pehling GB (1990) binjurinsufficiens sekundär till binjurblödning. Två fallrapporter och en granskning av fall bekräftade med datortomografi. Arch Praktikant Med 150: 905-909.
- Miele V, Patti G, Cappelli L, Calisti A, Valenti M (1994) . Radiol Med 87: 111-117.
- Arthur CK, Grant SJ, Murray WK, Isbister JP, Stiel JN, et al. (1985) Heparinassocierad akut binjurinsufficiens. Aust N Z J Med 15: 454-455.
- Bakaeen FG, Walkes JC, Reardon MJ (2005) heparininducerad trombocytopeni associerad med bilateral binjurblödning efter bypassoperation i kranskärlen. Ann Thorac Surg 79: 1388-1390.
- Caron P, Chabannier MH, Cambus JP, Fortenfant F, Otal F, et al. (1988) definitiv binjurinsufficiens på grund av Bilateral Binjurblödning och primärt antifosfolipidsyndrom. J Clin Endocrinol Metab 83: 1437-1439.
- Delhumeau a, Houet JF, Bourrier P, Bukowski JG, Granry JC (1989) heparininducerad trombocytopeni komplicerad av hematom i binjurarna och akut binjurinsufficiens. Ann Fr Anesth Reanim 8: 656-658.
- Echuski-Niz A, Diz-Lois F, Pellicer C, Sanmart Uski-n J, su Uski-Rrez Dono I, et al. (1992) . En Med Interna 9: 189-191.
- Kurtz LE, Yang S (2007) Bilateral binjurblödning associerad med heparininducerad trombocytopeni. Am J Hematol 82: 493-494.
- l th, Wechsler B, Piette JC, Doumith R, Bellin MF, et al. (1993) . Presse Med 22: 249-254.
- Presotto F, Fornasini F, Betterle C, Federspil G, Rossato M (2005) akut binjurssvikt som heraliserande symptom på primärt antifosfolipidsyndrom: rapport om ett fall och granskning av litteraturen. Eur J Endocrinol 153: 507-514.
- Reverdy F, Freichet M, Grozel JM, Tassin C, Pirio V (2013)Bilateral hemorragisk binjurstrombos efter heparininducerad trombocytopeni typ 2: en okänd orsak till chock. Annales francaises d ’ anestheus och reanimation 32: 206-207.
- Rosenberger LH, Smith PW, Sawyer RG, Hanks JB, Adams RB, et al. (2011) Bilateral binjurblödning: den okända orsaken till hemodynamisk kollaps associerad med heparininducerad trombocytopeni. Crit Vård Med 39: 833-838.
- Saleem N, Khan M, Parveen S, Balavenkatraman A (2016) Bilateral binjurblödning: en orsak till hemodynamisk kollaps i heparininducerad trombocytopeni. BMJ Fall Rep 10.
- Santonastaso M, Bovo P, Colaceci R, Corbanese U, Ruga P (1993) akut binjurssvikt på grund av adrenal hemorragisk nekros sekundär till heparininducerad trombocytopeni. Senaste Prog Med 84: 687-690.
- Warkentin TE, Safyan EL, Linkins LA (2015) heparininducerad trombocytopeni som presenteras som bilaterala Binjurblödningar. N Engl J Med 372: 492-494.
- Gouliamos AD, Metafa A, Ispanopoulou SG, Stamatelopoulou F, Vlahos LJ, et al. (2000) höger adrenal hematom efter hepatektomi. Europeisk Radiologi 10: 583-585.
- Hochheim B, Liedloff H, Franke J (1985). Beitr Orthop Traumatol 32: 287-289.
- Ikekpeazzu N, Bonadies JA, Sreenivas VI (1996) akut bilateral binjureblödning sekundär till grov lastbilstur. J Emerg Med 14: 15-18.
- Lehrberg a, Kharbu B (2017) isolerad ensidig binjureblödning efter motorfordonskollision: en fallrapport och granskning av litteraturen. J Med Fall Rep 11: 358.
- Liessi G, Sandini F, Semisa M, Spaliviero B (1988). Radiol Med 76: 610-613.
- Rao RH (1995) Bilateral massiv binjurblödning. Med Clin North Am 79: 107-129.
- Sutherland FW, Naik SK (1996) akut binjurinsufficiens efter koronar bypass-ympning. Ann Thorac Surg 62: 1516-1517.
- Winter AG, Ramasamya R (2014) Bilateral binjurblödning på grund av heparininducerad trombocytopeni efter partiell nefrektomi-en fallrapport. F1000Res 3: 24.
- Hannah-Shmouni F, Demidowich A, Alves BR, Paluch GD, Margarita D, Lysikatos C, et al. (2017) hantering av primär aldosteronism hos patienter med binjurblödning efter binjurprovtagning: en kort genomgång med illustrativa fall. J Clin Hypertens (Greenwich) 19: 1372-1376.
- Tattersall TL, Thangasamy IA, Reynolds J (2014) Bilateral binjurblödning associerad med heparininducerad trombocytopeni under behandling av Fournier gangren. BMJ Fall rep.
- Bhandari S, Agito K, Krug E (2016) Bilateral binjurblödning i polycytemi vera. J Gemenskap Hosp Praktikant Med Perspektiv 6: 32416.
- Williams PL, Warwick R. (redaktörer) (1980) Grey ’ s Anatomy. Churchill Livingstone, Edinburgh, 36: e upplagan, pag. 1456.
- Brill PW, Jagannath A, Winchester P, Markisz JA, Zirinsky K (1989) Binjurblödning och njurvenetrombos hos nyfödda: MR imaging. Radiologi 170: 95-98.
- Leret N, Cortey A, Maillard C, Rouabah M, HASCO exporterat JM, et al. (2001) . Arch Pediatric 8: 1222-1225.
- Dunlap SK, Meiselman MS, Breuer RI, Panella JS, Ficho TW, et al. (1989) Bilateral binjurblödning som en komplikation av intravenös ACTH-infusion hos två patienter med inflammatorisk tarmsjukdom. Am J Gastroenterol 84: 1310-1312.
- Marcus HI, Connon JJ, Stern HS (1986) Bilateral binjurblödning under ACTH-behandling av ulcerös kolit. Rapport om ett fall och granskning av litteraturen. Dis Kolon Rektum 29: 130-132.
- Le Pommelet C, Durand P, Laurian Y, Devictor D (1998) hemofili A: två fall som visar ovanliga egenskaper vid födseln. Hemofili 4: 122-125.
- Slädholm R, Wahlmeier S, Carson JS, Drincic A, Lazenby A, et al. (2016) massiv binjureaneurysm som efterliknar en binjurtumör hos en patient med hemofili A: en fallrapport och granskning av litteraturen. J Med Fall Rep 10: 343.
- Ognibene AJ, McBride H (1987) Binjurblödning: en komplikation av antikoagulantbehandling-en fallhistoria. Angiologi 38: 479-483.
- Rao RH, Vagnucci AH, Amico JA (1989) Bilateral massiv binjurblödning: tidigt erkännande och behandling. Ann Praktikant Med 110: 227-235.
- Scully RE, Mark EJ, McNeely WF (1989) Fallregister från Massachusetts General Hospital. N Engl J Med 321: 1595-1603.
- Ausserer O, Ortore PG, Sarra a, von Fioreschy G (1983) Binjurblödning hos nyfödda. Prog Pediatr Surg 16: 107-111.
- Heyman S, Treves S (1979) Binjurblödning hos nyfödda: scintigrafisk diagnos. J Nucl Med 20: 521-523.
- Sivit CM, kort BL, Revenis ME, Rebolo LC, brun-Jones C, et al. (1993) Binjurblödning hos spädbarn som genomgår ECMO: prevalens och klinisk betydelse. Pediatr Radiol 23: 519-521.
- Khwaja J (2017) Bilateral binjurblödning i bakgrunden av Escherichia coli sepsis: en fallrapport. J Med Fall Rep 11: 72.
- Dhawan N, Bodukam VK, Thakur K, Singh A, Jenkins D, et al. (2015) idiopatisk bilateral binjurblödning hos en 63-årig man: en fallrapport och granskning av litteraturen. Fall Rep Urol 2015: 503638.
- Girolami A, Ruzzon E, Fabris F, Varvarikis C, Sartori R, et al. (2006) hjärtinfarkt och andra arteriella ocklusioner hos hemofili A-patienter. En kardiologisk utvärdering av alla 42 fall som rapporterats i litteraturen. Acta Hematol 116: 120-125.
- Girolami A, Ruzzon E, Tezza F, Scandellari R, Vettore S (2006) arteriell och venös trombos i sällsynta medfödda blödningsstörningar: en kritisk granskning. Hemofili 12: 345-351.