abstrakt
Suprarenal kirtelblødning er blevet beskrevet under flere tilstande (sepsis, lokale traumer, kirurgiske procedurer, antikoagulerende terapier, ACTH-administration, langvarig stress, hypoksæmi). Tilstanden er sjælden ved medfødte blødningsforstyrrelser. For nylig er der rapporteret om to nye morbide tilstande, nemlig heparininduceret trombocytopeni og Antiphosfolipids Antistofsyndrom som hyppige årsager til blødning i suprarenal kirtel. Tilstanden kan klassificeres som monolateral eller bilateral. Den første er normalt paucisymptomatisk, sidstnævnte, alvorligt symptomatisk. De forårsagende mekanismer er to, nemlig 1) direkte overbelastning og beskadigelse af kirtlen med sekundær lækage af blod og deraf følgende celledestruktion og 2) trombose af efferente vener med deraf følgende opstrøms øget tryk og brud på kar. Den første mekanisme, direkte cellulær fornærmelse er typisk for de fleste af de gamle tilfælde. Tværtimod er den trombotiske okklusion af efferente vener typisk for de nye morbide tilstande, nemlig heparininduceret trombocytopeni, Antiphospholipids Antistofsyndrom og Polycythemia vera. Denne anden mekanisme kunne overvejes som et eksempel på Trombo-hæmoragisk lidelse. En idiopatisk form er også blevet beskrevet. Mangfoldigheden og kompleksiteten af årsager har store konsekvenser i diagnostiske procedurer, terapeutiske tilgange og resultater.
introduktion
blødning er normalt en åbenlys begivenhed, der involverer hud, slimhinder, kropsåbninger. Nogle gange kan det være en skjult, der involverer ikke-klinisk synlige strukturer såsom hjerne, lever, milt, endokrine kirtler. I modsætning til andre organer, såsom mave-tarmkanal, lunge, urinvej, livmoder osv., der kommunikerer med overfladen af den menneskelige krop gennem kanaler eller kanaler, kan blødningen i skjulte organer ikke ses. Det skal mistænkes for kliniske tegn og symptomer og derefter påvises ved radiologiske eller kirurgiske procedurer . Suprarenal kirtelblødning hører til den skjulte blødningsgruppe og ser ud til at være ofte underdiagnosticeret, hvis den kun er begrænset til en af de to kirtler .
tilstanden har været kendt i mange år, men den har først trukket stor interesse for nylig, da det blev bemærket at forekomme i kliniske enheder såsom heparininduceret trombocytopeni (HIT) og Antiphospholipider Antistofsyndrom (APAS) betingelser, som kun er defineret i de sidste to årtier . Formålet med denne gennemgang er at behandle på en systemisk måde, hvilken suprarenal kirtelblødning.
klassificering, etiologi og patofysiologi
et problem med semantik skal afklares. De suprarenale kirtler kaldes ofte binyrerne. Efter vores opfattelse er dette ikke korrekt, da udtrykket “suprarenal” henviser til hele kirtlen sammensat af en kortikal del og af en medullær del. Adrenal refererer kun til den medullære del, hvor katekolaminer, herunder adrenalin, udskilles. Da blødning kan involvere hele kirtlen og ikke kun den medullære del, synes vi det er korrekt at bruge udtrykket suprarenal kirtel. Et andet vigtigt aspekt er klassificeringen af blødningen i monolateral eller bilateral. Dette har stor betydning i diagnose og ledelse. Endelig vedrører en anden klassificering de forårsagende mekanismer. Disse kan opsummeres i 1) lokal (tumor, traume, kirurgi), 2) systemisk (infektioner, ACTH-stimulering, stress), 3) okklusion (trombose) eller kompression af de suprarenale vener. Dette er en vigtig klassifikation, der angiver årsagerne og kompleksiteten af årsagerne. Hovedårsagerne til blødning i suprarenale kirtler er anført i tabel 1.
tabel 1. Hovedårsager til binyreblødning.
| 1 |
Sepsis (meningokokinfektion) |
| 2 |
Abdominal traume og kirurgi |
| 3 |
hyperstimulering med ACTH |
| 4 |
Segmental hepatektomi (monolateral) |
| 5 |
levertransplantation (monolateral) |
| 6 |
hypoksiske lidelser (nyfødte) |
| 7 |
antikoagulerende terapier |
| 8 |
Thrombosis or occlusion of adrenal and efferent veins (Antiphospholipid antibodies syndrome, Heparin induced Thrombocytopenia, Polycythemia) |
| 9 |
Coronary arteries surgical procedures |
| 10 |
Persistent stressful conditions |
| 11 |
Congenital coagulation disorders |
| 12 |
Rupture of aneurysms or tumors (Fheochromocythoma) |
| 13 |
Adrenal vein prøveudtagning |
| 14 |
idiopatisk |
af særlig interesse er de tilfælde, der observeres efter delvis hepatektomi eller levertransplantation. Den skyldige i disse tilfælde er sandsynligvis traumer, kirurgiske procedurer, ligering eller blodprøveudtagning af suprarenale vener . I nogle tilfælde er blødningen opretholdt for at være sekundær til trombose . Da blødning i dette tilfælde kan være monolateral, er der normalt ingen vigtige systemiske symptomer og tegn. Trombosens rolle i patogenesen af suprarenal kirtelblødning er stadig ikke fuldstændigt afklaret. På grund af den særligt rige vaskularisering, der findes i kirtlen, kan det tænkes, at stasis på grund af veneobstruktion kan forårsage opstrøms øget tryk og brud på kar med deraf følgende ekstravasation af blod. Hver kirtel modtager blod fra små arterier, der stammer fra den ringere freniske arterie, abdominal aorta og nyrearterierne .
disse små arterier perforerer kapslen og danner en rig subkapselpleksus af arterioler. Arteriolerne bestråler langs “området fasciculata” til “området reticularis”, hvor det danner en dyb pleksus kendt som cortico-medullary dam. Denne ” dam ” – effekt skyldes det faktum, at venulerne ved passagen mellem “reticularis” og medulla viser fremtrædende bundter af glatte muskelfibre, inden de kommer ind i medullærvenen og derefter ind i den centrale vene. Sidstnævnte, på højre side, dræner ind i den ringere vena cava (I. V. C.) og på venstre side ind i nyrevenen (RV) .
trombosens rolle i patogenesen af suprarenal kirtelblødning understøttes også af observationen om, at tilstanden er rapporteret hos patienter med medfødt trombofili . Tilfælde af binyreblødning efter ACTH-stimulering observeret i klinisk praksis er af ekstrem interesse. Intramuskulær ACTH blev meget udbredt for 20-30 år siden, nu bruges den sjældent. Det er interessant at bemærke, at de fleste af de mange papirer, der beskæftiger sig med ACTH-induceret binyreblødning, optrådte i den periode. Det er bevist selv i forsøgsdyret, at massiv ACTH-stimulus øgede blodgennemstrømningen til de suprarenale kirtler .
på grund af den rige vaskularisering af kirtlen er det muligt, at ekstravasation kan forekomme. De sporadiske tilfælde af binyreblødning set under tilstande med vedvarende stress har sandsynligvis den samme oprindelse. Vi er opmærksomme på kun et tilfælde af binyreblødning, der forekommer hos en hæmofili A patient. Patienten var en nyfødt, der viste et hæmatom i den højre nyrekirtel, der forårsagede anæmi, dyspnø, abdominal distention. Abdominal sonografi var diagnostisk. Korrekt substitutionsbehandling var vellykket . En anden patient med hæmofili A havde en aneurisme af en binyrevene, som var forvekslet med en tumor .
i modsætning til den sjældenhed, der ses for medfødte blødningsforstyrrelser, er suprarenal kirtelblødning ofte rapporteret under antikoagulantbehandling med både heparin-og kumarinlægemidler . En særlig form for suprarenal kirtelblødning er blevet beskrevet hos nyfødte . Særligt prædisponerede er nyfødte, der er under ekstrakorporeal membran iltning (ECMO) procedurer .
en vigtig overvejelse i denne henseende er den dobbelte rolle, som heparin har med suprarenal kirtelblødning. Det kan være sekundært til den langvarige anvendelse af intravenøs heparin, der forårsager blødning, men det kan også være resultatet af en heparininduceret trombocytopeni (HIT) med deraf følgende trombose af suprarenale eller renale vener . Sepsis blev ofte rapporteret tidligere som en årsag til suprarenal kirtelblødning med deraf følgende katastrofale kirtelsvigt . Desværre kan begivenheden forekomme selv i dag .
udover de tilfælde, der kan tilskrives en bestemt årsag, henviser nogle rapporter til spontan eller idiopatisk blødning. Eksistensen af denne form er endnu ikke bevist, fordi fraværet af risiko eller udløsende forhold ikke altid er udelukket .
diagnose
diagnostisk mistanke om suprarenal kirtelblødning kan være relativt let i tilfælde af bilateral involvering. Tværtimod kan det være vanskeligt på grund af ikke-specifik klinisk og laboratoriemanifestation i tilfælde af monolateral blødning. Vage mavesmerter, der udstråler til flanke, kvalme, opkastning, hypotension, positiv historie for traumer, nylig operation, systemiske tilstande som HIT og APAS, er hyppige fund (tabel 2). Fra et laboratoriesynspunkt er hypohyponatræmi, hyperkalæmi og øget bolle almindelige fund. Den mest kritiske diagnose vedrører den monolaterale vs den bilaterale blødning. Af kliniske grunde er monolaterale former normalt forbundet med traumer og kirurgiske procedurer. Tværtimod bilaterale eller massive former er sekundære til sepsis, langvarig ACTH-stimulering, HIT eller APAS, nemlig systemiske tilstande (tabel 3,4). Sonografi, kat og / eller MR er diagnostiske (figur 1,2). Katten afslører en isointense eller hypointense masse. Det skal huskes, at før indførelsen af imagine-teknikker blev det store flertal af tilfælde af monolateral binyreblødning diagnosticeret ved obduktion eller under sonderende kirurgi .
tabel 2. Værdi af tegn, symptomer og nyere historie i diagnosen suprarenal kirtelblødning.
nylig abdominal kirurgi, HIT, APAS, polycytæmi
mavesmerter
ryg-og flankesmerter
brystsmerter
svaghed
kvalme, opkastning
hypotension
anoreksi
feber
abdominal stivhed og rebound
mental forvirring
hypotermi
chok
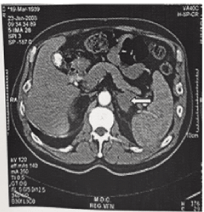
Figur 1. Kat billede af en venstre side suprarenal kirtel blødning. Forstørret kirtel er angivet med en pil. Patienten havde ANTIPHOSPHOLIPIDANTISTOFSYNDROM (APAS) og viste en bedring.
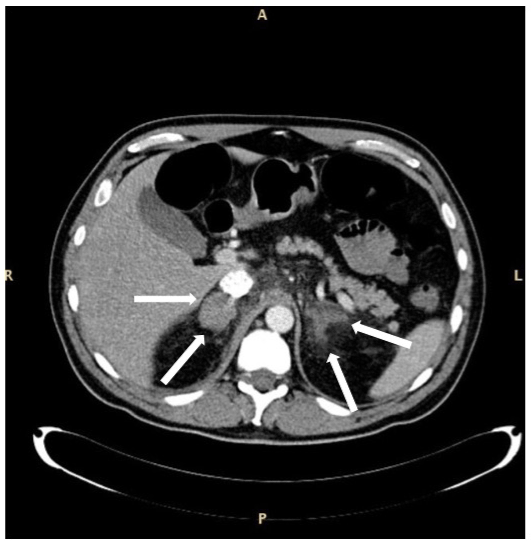
figur 2. Kat af en bilateral suprarenal kirtelblødning hos en patient med sepsis og myelodysplastisk syndrom med overskydende Blaster type 1. De forstørrede kirtler er angivet med pile. Aspektet af højre kirtel forekommer mere ensartet sammenlignet med den venstre. Patienten overlevede.
tabel 3. Patogenetiske mekanismer for suprarenal kirtelblødning.
|
1. Primitiv eller direkte skade |
2. Sekundær skade på grund af trombose af efferente vener |
3. Idiopatisk |
|
Sepsis |
HIT |
|
|
ACTH administration |
APAS |
|
|
Hypoksæmi (nyfødte) |
medfødt trombofili |
|
|
lokalt traume eller kirurgi |
polycytæmi |
Tabel 4. Differentiel diagnose af typer af Suprarenal blødning.
|
Monolaterale |
Bilateral |
|
ofte asymptomatisk eller paucisymptomatisk |
altid klart symptomatisk |
|
ofte en tilfældig rapport |
Sepsis |
|
komplikation af nyrekirurgi |
HIT, APAS |
|
komplikation af galdeblærekirurgi |
ACTH administration |
i modsætning til hvad der sker for blødning i andre endokrine kirtler, blødning i en suprarenal kirtel og, især i tilfælde af bilateral involvering, systemiske, ofte akutte, ændringer bliver straks tydelige (sløvhed, mental forvirring, hypotension, alvorlig asteni, chok).
Ledelse
tilgangen varierer med sværhedsgraden af tilstanden. Da den monolaterale læsion normalt er godartet i udviklingen, bør kirurgisk fjernelse kun begrænses til tilfælde, hvor der på en KATKONTROL er en stigning i massens størrelse. Bilaterale former kræver hurtig administration af kortison og streng ionovervågning. Blodtrykket bør opretholdes med plasmaudvidelser og væsker. Specifikke foranstaltninger kan være nødvendige i visse tilfælde (for eksempel antibiotika i tilfælde af sepsis).
prognose
prognosen er variabel afhængigt af udvidelsen af involveringen, monolateral eller bilateral. Monolateral involvering har normalt en god prognose, selv uden terapi, men for patienter med koagulationsforstyrrelser. Bilateral, massiv blødning er en akut, alvorlig begivenhed, der tidligere er forbundet med hyppige dødsfald. Nylige diagnostiske procedurer som CAT eller MR har tilladt en hurtig diagnose og derved forbedret prognosen. Dødsfald er nu sjældne.
konklusioner
den første observation af blødning af suprarenale kirtler henviser til sjældenheden af begivenheden blandt medfødte blødningsforstyrrelser. Kun en patient med hæmofili A er rapporteret .
dette er mere tilfældet, når man overvejer, at disse patienter på nuværende tidspunkt ofte undersøges af CAT eller MR. Det er sandsynligt, at mindre suprarenale grandblødninger hos patienter med medfødt koagulationsfaktormangel ikke opdages på grund af de vigtigste åbenlyse blødningsmanifestationer (hæmaturi, hæmatomer, hemarthrose, gastrointestinal blødning) set hos disse patienter. Tværtimod kan antikoagulant terapi være forbundet med suprarenal kirtelblødning. Både heparin-og kumarin-lægemidler er blevet impliceret . Det skal dog huskes, at en vigtig årsag til blødning af suprarenal kirtel er brud på små arterier eller kapillærer sekundært til nedsat blodgennemstrømning på grund af trombotiske forhindringer i binyrerne. Da trombose er usædvanlig ved medfødte blødningsforstyrrelser, kan dette også forklare sjældenheden ved suprarenal kirtelblødning ved medfødte koagulationsforstyrrelser.
denne mangel på observation kan indikere, at patogenesen af suprarenal kirtelblødning ofte skyldes trombotisk okklusion af den centrale vene med opstrøms stasis og blødning på grund af brud på små arterielle kar. Dette er, hvad der sker i de nuværende tilfælde af suprarenal kirtelblødning på grund af HIT og APAS. Postoperative eller posttraumatiske tilfælde skyldes sandsynligvis direkte skade på venøse og arterielle kar uden stasis på grund af veneokklusioner. I de gamle tilfælde på grund af binyrehyperstimulering sekundært til ACTH-administration var en direkte skade på celler involveret. Den samme direkte skade var også involveret i den for tidlige, hypoksiske nyfødte under forsøget på iltningsterapi .
det er interessant at bemærke, at patogenetisk mekanisme kan varieres, men resultatet er det samme, nemlig ødelæggelse af kirtelvæv med deraf følgende svigt. Blødningen kan involvere forskellige områder af kirtlen (bark eller medulla) med deraf følgende uoverensstemmende fald i hormoner. Da hovedvirkningen af suprarenale kirtelhormoner (aldosteron, adrenalin osv.) styrer blodtrykket, forårsager deres mangel hypotension og chok. Det kan være akut, subakut eller kronisk i henhold til hastigheden og graden af binyrebeskadigelse. De nylige tilfælde observeret under HIT eller APAS og på grund af trombotisk okklusion af binyrerne med deraf følgende opstrøms stasis og overbelastning har fået klinikernes interesse. Det er vigtigt i dag i konkurrencen om disse immunologiske syndromer at være opmærksom på abdominale tegn og symptomer og flankesmerter, kvalme, opkastning, hypotension, svaghed. I nærvær af nogen af disse tegn og symptomer er en radiologisk undersøgelse af de suprarenale kirtler absolut indikeret.
selv de tilfælde, der observeres i polycytæmi, skyldes sandsynligvis nedsat venøs dræning eller trombose på grund af blodets hyperviskositet . Den rolle, der udføres af venøse forhindringer, er et nyt patogenetisk element i undersøgelsen og håndteringen af suprarenal kirtelblødning. Læger, der tager sig af patienter med HIT eller APAS, bør være opmærksomme på muligheden for, at sådanne tilstande kan være ansvarlige for blødning i suprarenal kirtel. Det er sandsynligt, at selv de såkaldte idiopatiske tilfælde af suprarenal kirtelblødning kan repræsentere ukendte tilfælde på grund af trombose.
anerkendelser
papiret er udført i henhold til Helsinki-konventionen. Denne undersøgelse blev delvist støttet af”associering af Emofilia ed altre coagulopatie delle Tre Venesis”.
- Girolami A, Varvarikis C, Pellati D, Sartori R, et al. (2005) vigtigste kliniske manifestationer af en blødende diatese: et ofte ignoreret aspekt af medicinsk og kirurgisk historieoptagelse. Hæmofili 11: 193-202.
- redaktionel (1966) Binyreblødning og antikoagulantia. Br Med J 19: 693-694.
- Vella a, Nippoldt TB, Morris JC 3. (2001) Binyreblødning: en 25-årig oplevelse på Mayo Clinic. Mayo Clin Proc 76: 161-168.
- Dahlberg PJ, Goellner MH, Pehling GB (1990) binyreinsufficiens sekundært til binyreblødning. To sagsrapporter og en gennemgang af sager bekræftet af computertomografi. Arch Praktikant Med 150: 905-909.
- Miele V, Patti G, Cappelli L, Calisti A, Valenti M (1994) . Radiol Med 87: 111-117.
- Arthur CK, Grant SJ, Murray uge, Isbister JP, Stiel JN, et al. (1985) Heparinassocieret akut binyreinsufficiens. Aust N Med 15: 454-455.
- Bakaeen FG, Gåture JC, Reardon MJ (2005) Heparin-induceret trombocytopeni forbundet med bilateral binyreblødning efter koronar bypass-operation. Ann Thorac Surg 79: 1388-1390.
- Caron P, Chabannier MH, Cambus JP, Fortenfant F, Otal F, et al. (1988) endelig binyreinsufficiens på grund af Bilateral Binyreblødning og primært antiphospholipidsyndrom. J Clin Endocrinol Metab 83: 1437-1439.
- Delhumeau a, Houet JF, Bourrier P, Bukovsky JG, Granry JC (1989) Heparin-induceret trombocytopeni kompliceret af binyrens hæmatom og akut binyreinsufficiens. Ann Fr Anesth Reanim 8: 656-658.
- ekkolod A, serie F, Pellicer C, Sanmart Larn J, S. Dono i, et al. (1992) . En Med Interna 9: 189-191.
- Kurts LE, Yang s (2007) Bilateral binyreblødning forbundet med heparininduceret trombocytopeni. Am J Hematol 82: 493-494.
- L Larsen TH, Piette JC, Doumith R, Bellin MF, et al. (1993) . Presse Med 22: 249-254.
- Presotto F, Fornasini F, Betterle C, Federspil G, Rossato M (2005) akut binyresvigt som det heraliserende symptom på primært antiphospholipidsyndrom: rapport om en sag og gennemgang af litteraturen. Eur J Endocrinol 153: 507-514.
- Reverdy F, Freichet M, Grosel JM, Tassin C, Pirio V (2013)Bilateral hæmoragisk binyretrombose efter heparininduceret trombocytopeni type 2: en ukendt årsag til chok. Annales francaises d ‘ anesth Chrissie et de reanimation 32: 206-207.
- Rosenberger LH, Smith PV, savværker RG, Hanks JB, Adams RB, et al. (2011) Bilateral binyreblødning: den ukendte årsag til hæmodynamisk sammenbrud forbundet med heparin-induceret trombocytopeni. Crit Pleje Med 39: 833-838.
- Saleem N, Khan M, Parveen s, Balavenkatraman a (2016) Bilateral binyreblødning: en årsag til hæmodynamisk kollaps ved heparin-induceret trombocytopeni. BMJ sag Rep 10.
- Santonastaso M, Bovo P, Colaceci R, Corbanese U, Ruga P (1993) akut binyresvigt på grund af adrenal hæmoragisk nekrose sekundært til heparin-induceret trombocytopeni. Recenti Prog Med 84: 687-690.
- Varkentin TE, Safyan EL, Linkins LA (2015) Heparin-induceret trombocytopeni, der præsenteres som bilaterale Binyreblødninger. N Engl J Med 372: 492-494.
- Gouliamos AD, Metafa A, Ispanopoulou SG, Stamatelopoulou F, Vlahos LJ, et al. (2000) højre binyrehematom efter hepatektomi. Europæisk Radiologi 10: 583-585.
- Hochheim B, Liedloff H, Franke J (1985) . Beitr Orthop Traumatol 32: 287-289.
- Ikekpeasu N, Bonadies JA, Sreenivas VI (1996) akut bilateral binyreblødning sekundær til grov lastbiltur. J Emerg Med 14: 15-18.
- Lehrberg a, Kharbu B (2017) isoleret ensidig binyreblødning efter kollision med motorkøretøjer: en sagsrapport og gennemgang af litteraturen. J Med Sag Rep 11: 358.
- Liessi G, Sandini F, Semisa M, Spaliviero B (1988) . Radiol Med 76: 610-613.
- Rao RH (1995) Bilateral massiv binyreblødning. Med Clin North Am 79: 107-129.
- Sutherland FV, Naik SK (1996) akut binyreinsufficiens efter koronar bypass-podning. Ann Thorac Surg 62: 1516-1517.
- vinter AG, Ramasamya R (2014) Bilateral binyreblødning på grund af heparininduceret trombocytopeni efter delvis nefrektomi-en sagsrapport. F1000Res 3: 24.
- Hannah-Shmouni F, Demidovich A, Alves BR, Paluch GD, Margarita D, Lysikatos C, et al. (2017) håndtering af primær aldosteronisme hos patienter med binyreblødning efter binyrevene: en kort gennemgang med illustrative tilfælde. J Clin Hypertens (Grøn) 19: 1372-1376.
- Tattersall TL, Thangasamy ia, Reynolds J (2014) Bilateral binyreblødning forbundet med heparin-induceret thrombocytopeni under behandling af Fournier gangren. BMJ sag Rep.
- Bhandari s, Agito K, Krug E (2016) Bilateral binyreblødning i polycythæmi vera. J Fællesskab Hosp Praktikant Med Perspect 6: 32416.
- Vilhelm PL, Editors R. (redaktører) (1980) Grey ‘ s Anatomy. Churchill Livingstone, Edinburgh, 36. udgave, pag. 1456.
- Brill PV, Jagannath A, Vinchester P, Markis Ja, Sirinsky K (1989) Binyreblødning og renal venetrombose hos nyfødte: MR-billeddannelse. Radiologi 170: 95-98.
- Leret N, Cortey a, Maillard C, Rouabah M, Hasco Jm, et al. (2001) . Arch Pediatr 8: 1222-1225.
- Dunlap SK, Meiselman MS, Breuer RI, Panella JS, Ficho tv, et al. (1989) Bilateral binyreblødning som en komplikation af intravenøs ACTH-infusion hos to patienter med inflammatorisk tarmsygdom. Er J Gastroenterol 84: 1310-1312.
- Marcus HI, Connon JJ, Stern HS (1986) Bilateral binyreblødning under ACTH-behandling af ulcerøs colitis. Rapport om en sag og gennemgang af litteraturen. Dis Kolon Endetarm 29: 130-132.
- Le Pommelet C, Durand P, Laurian Y, Devictor D (1998) hæmofili A: to tilfælde, der viser usædvanlige træk ved fødslen. Hæmofili 4: 122-125.
- Sleightholm R, Carson JS, Drincic A, Lasenby A, et al. (2016) massiv binyrevene-aneurisme, der efterligner en binyretumor hos en patient med hæmofili A: en sagsrapport og gennemgang af litteraturen. J Med Sag Rep 10: 343.
- Ognibene AJ, McBride H (1987) Binyreblødning: en komplikation af antikoagulant terapi-en sagshistorie. Angiologi 38: 479-483.
- Rao RH, Vagnucci AH, Amico JA (1989) Bilateral massiv binyreblødning: tidlig anerkendelse og behandling. Ann Praktikant Med 110: 227-235.
- Scully RE, Mark EJ, McNeely VF (1989) Case records af Massachusetts General Hospital. N Engl J Med 321: 1595-1603.
- Ausserer O, Ortore PG, Sarra a, von Fioreschy G (1983) Binyreblødning hos den nyfødte. Prog Pediatr Surg 16: 107-111.
- Heyman s, Treves S (1979) Binyreblødning hos den nyfødte: scintigrafisk diagnose. J Nucl Med 20: 521-523.
- Sivit CM, kort BL, Revenis ME, Rebolo LC, brun-Jones C, et al. (1993) Binyreblødning hos spædbørn, der gennemgår ECMO: prævalens og klinisk betydning. Pediatr Radiol 23: 519-521.
- Khvaja J (2017) Bilateral binyreblødning i baggrunden af Escherichia coli sepsis: en sagsrapport. J Med Sag Rep 11: 72.
- Dhajan N, Bodukam VK, Thakur K, Singh A, Jenkins D, et al. (2015) idiopatisk bilateral binyreblødning hos en 63-årig mand: en sagsrapport og gennemgang af litteraturen. Sag Rep Urol 2015: 503638.
- Girolami A, ruson E, Fabris F, Varvarikis C, Sartori R, et al. (2006) myokardieinfarkt og andre arterielle okklusioner hos hæmofili A-patienter. En kardiologisk evaluering af alle 42 tilfælde rapporteret i litteraturen. Acta Hæmatol 116: 120-125.
- Girolami A, F, Scandlari R, Vettore S (2006) arteriel og venøs trombose ved sjældne medfødte blødningsforstyrrelser: en kritisk gennemgang. Hæmofili 12: 345-351.