Abstract
L’emorragia della ghiandola surrenale è stata descritta in diverse condizioni (sepsi, traumi locali, procedure chirurgiche, terapie anticoagulanti, somministrazione di ACTH, stress prolungato, ipossiemia). La condizione è rara nei disturbi emorragici congeniti. Recentemente, due nuove condizioni morbose, vale a dire la trombocitopenia indotta da eparina e la sindrome da anticorpi antifosfolipidi sono state segnalate come cause frequenti di sanguinamento della ghiandola surrenale. La condizione può essere classificata come monolaterale o bilaterale. Il primo è di solito paucisintomatico, il secondo, gravemente sintomatico. I meccanismi causali sono due, vale a dire 1) congestione diretta e danno della ghiandola con perdita secondaria di sangue e conseguente distruzione cellulare e 2) trombosi delle vene efferenti con conseguente aumento della pressione a monte e rottura dei vasi. Il primo meccanismo, l’insulto cellulare diretto è tipico della maggior parte dei vecchi casi. Al contrario, l’occlusione trombotica delle vene efferenti è tipica delle nuove condizioni morbose, vale a dire trombocitopenia indotta da eparina, Sindrome da anticorpi antifosfolipidi e Policitemia vera. Questo secondo meccanismo potrebbe essere considerato un esempio di disturbo tromboemorragico. È stata anche descritta una forma idiopatica. La varietà e la complessità delle cause hanno grandi implicazioni nelle procedure diagnostiche, negli approcci terapeutici e nei risultati.
Introduzione
Il sanguinamento è di solito un evento palese che coinvolge pelle, mucose, orifizi del corpo. A volte può essere un segreto che coinvolge strutture non clinicamente visibili come cervello, fegato, milza, ghiandole endocrine. Contrariamente ad altri organi, come il tratto gastrointestinale, il polmone, il tratto urinario, l’utero, ecc., che comunicano con la superficie del corpo umano attraverso dotti o canali, il sanguinamento negli organi segreti non può essere visto. Deve essere sospettato sui segni e sintomi clinici e poi dimostrato con procedure radiologiche o chirurgiche . L’emorragia della ghiandola surrenale appartiene al gruppo nascosto di sanguinamento e sembra essere frequentemente sottodiagnosticata se è limitata a una sola delle due ghiandole .
La circostanza è stata conosciuta per molti anni, ma ha attirato l’interesse grande soltanto recentemente da quando è stato notato per accadere nelle circostanze cliniche quali la trombocitopenia indotta eparina (COLPO) e la sindrome degli anticorpi degli antifosfolipidi (APAS), che sono state definite soltanto nelle due decadi passate . Lo scopo della presente revisione è quello di affrontare in modo sistemico che emorragia ghiandola surrenale.
Classificazione, eziologia e fisiopatologia
Un problema di semantica deve essere chiarito. Le ghiandole surrenali sono spesso indicate come ghiandole surrenali. A nostro avviso ciò non è corretto poiché il termine “soprarenale” si riferisce all’intera ghiandola composta da una parte corticale e da una parte midollare. Il surrene si riferisce rigorosamente solo alla parte midollare in cui vengono secrete le catecolamine, compresa l’adrenalina. Poiché il sanguinamento può coinvolgere l’intera ghiandola e non solo la parte midollare, pensiamo che sia corretto usare il termine ghiandola surrenale. Un altro aspetto importante è la classificazione del sanguinamento in monolaterale o bilaterale. Questo ha una grande importanza nella diagnosi e nella gestione. Infine, un’altra classificazione riguarda i meccanismi causali. Questi possono essere riassunti in 1) locale (tumore, trauma, chirurgia), 2) sistemico (infezioni, stimolazione ACTH, stress), 3) occlusione (trombosi) o compressione delle vene soprarenali. Questa è una classificazione importante che indica la varietà e la complessità delle cause. Le principali cause di sanguinamento nelle ghiandole surrenali sono elencate nella Tabella 1.
Tabella 1. Principali cause di emorragia della ghiandola surrenale.
| 1 |
Sepsi (infezione meningococcica) |
| 2 |
trauma Addominale e chirurgia |
| 3 |
Iperstimolazione con ACTH |
| 4 |
Segmentale epatectomia (monolaterale) |
| 5 |
il trapianto di Fegato (monolaterale) |
| 6 |
Ipossica disturbi (neonati) |
| 7 |
terapie Anticoagulanti |
| 8 |
Thrombosis or occlusion of adrenal and efferent veins (Antiphospholipid antibodies syndrome, Heparin induced Thrombocytopenia, Polycythemia) |
| 9 |
Coronary arteries surgical procedures |
| 10 |
Persistent stressful conditions |
| 11 |
Congenital coagulation disorders |
| 12 |
Rupture of aneurysms or tumors (Fheochromocythoma) |
| 13 |
Adrenal vein campionamento |
| 14 |
Idiopatica |
Di particolare interesse sono i casi osservati dopo epatectomia parziale o trapianto di fegato. Il colpevole in questi casi è probabilmente un trauma, procedure chirurgiche, legatura o prelievo di sangue delle vene suprarenali . In alcuni casi, il sanguinamento è stato mantenuto secondario alla trombosi . Poiché il sanguinamento in questo caso può essere monolaterale, di solito non ci sono sintomi e segni sistemici importanti. Il ruolo della trombosi nella patogenesi del sanguinamento delle ghiandole surrenali non è ancora completamente chiarito. A causa della vascolarizzazione particolarmente ricca esistente nella ghiandola, è concepibile che la stasi dovuta all’ostruzione della vena possa causare un aumento della pressione a monte e la rottura dei vasi con conseguente stravaso del sangue. Ogni ghiandola riceve sangue da piccole arterie derivanti dall’arteria frenica inferiore, dall’aorta addominale e dalle arterie renali .
Queste piccole arterie perforano la capsula e formano un ricco plesso sub capsulare di arteriole. Le arteriole si irradiano lungo la ” zona fasciculata “fino alla” zona reticularis ” dove forma un plesso profondo noto come diga cortico-midollare. Questo effetto ” diga “è dovuto al fatto che al passaggio tra la” zona reticularis ” e il midollo, le venule mostrano fasci prominenti di fibre muscolari lisce prima di entrare nella vena midollare e quindi nella vena centrale. Quest’ultimo, sul sito destro, drena nella vena cava inferiore (IVC) e, sul lato sinistro, nella vena renale (RV) .
Il ruolo della trombosi nella patogenesi dell’emorragia della ghiandola surrenale è supportato anche dall’osservazione che la condizione è stata riportata in pazienti con trombofilia congenita . I casi di sanguinamento della ghiandola surrenale dopo stimolazione ACTH osservati nella pratica clinica sono di estremo interesse. L’ACTH intramuscolare era ampiamente usato 20-30 anni fa, ora è usato raramente. È interessante notare che la maggior parte dei numerosi documenti che si occupano di emorragia surrenalica indotta da ACTH è apparso in quel periodo. È stato dimostrato anche nell’animale sperimentale che il massiccio stimolo ACTH aumentava il flusso sanguigno alle ghiandole surrenali .
A causa della ricca vascolarizzazione della ghiandola è possibile che si verifichi uno stravaso. I casi sporadici di emorragia surrenale osservati in condizioni di stress prolungato hanno probabilmente la stessa origine. Siamo a conoscenza di un solo caso di emorragia surrenale che si verificano in un emofilia Un paziente. Il paziente era un neonato che mostrava un ematoma della ghiandola renale destra che causava anemia, dispnea, distensione addominale. L’ecografia addominale era diagnostica. Una corretta terapia sostitutiva ha avuto successo . Un altro paziente con emofilia A aveva un aneurisma di una vena surrenale che era confusa con un tumore .
Contrariamente alla rarità osservata per i disturbi emorragici congeniti, l’emorragia della ghiandola surrenale è stata frequentemente riportata durante la terapia anticoagulante con farmaci eparina e cumarina . Una forma speciale di emorragia della ghiandola surrenale è stata descritta nei neonati . Particolarmente predisposti sono i neonati sottoposti a procedure di ossigenazione della membrana extracorporea (ECMO).
Una considerazione importante a questo proposito è il doppio ruolo che l’eparina ha con il sanguinamento della ghiandola surrenale. Può essere secondaria all’uso prolungato di eparina endovenosa che causa sanguinamento, ma potrebbe anche essere il risultato di una trombocitopenia indotta da eparina (HIT) con conseguente trombosi delle vene surrenali o renali . La sepsi è stata spesso riportata in passato come causa di emorragia della ghiandola surrenale con conseguente fallimento catastrofico della ghiandola . Sfortunatamente, l’evento potrebbe verificarsi anche oggi .
Oltre ai casi che possono essere attribuiti a una causa specifica, alcuni rapporti si riferiscono a emorragia spontanea o idiopatica. L’esistenza di questa forma non è ancora provata perché non è sempre stata esclusa l’assenza di condizioni di rischio o di innesco .
Diagnosi
Il sospetto diagnostico di sanguinamento della ghiandola surrenale può essere relativamente facile in caso di coinvolgimento bilaterale. Al contrario può essere difficoltà a causa di manifestazione clinica e di laboratorio non specifica, in caso di sanguinamento monolaterale. Dolore addominale vago che si irradia al fianco, nausea, vomito, ipotensione, anamnesi positiva per trauma, chirurgia recente, condizioni sistemiche come HIT e APAS, sono risultati frequenti (Tabella 2). Da un punto di vista di laboratorio, ipoiponatriemia, iperkaliemia e aumento del PANINO sono risultati più comuni. La diagnosi più critica riguarda il monolaterale rispetto al sanguinamento bilaterale. Per motivi clinici le forme monolaterali sono solitamente associate a traumi e procedure chirurgiche. Al contrario le forme bilaterali o massicce sono secondarie alla sepsi, alla stimolazione prolungata dell’ACTH, all’HIT o all’APAS, cioè alle condizioni sistemiche (Tabelle 3,4). L’ecografia, la CAT e / o la risonanza magnetica sono diagnostiche (Figura 1,2). Il GATTO rivela una massa isointense o ipointense. Va ricordato che prima dell’introduzione delle tecniche imagine la grande maggioranza dei casi di emorragia surrenalica monolaterale sono stati diagnosticati all’autopsia o durante la chirurgia esplorativa .
Tabella 2. Valore di segni, sintomi e storia passata recente nella diagnosi di emorragia della ghiandola surrenale.
chirurgia addominale Recente, ha COLPITO, l’APAS, policitemia
dolore Addominale
Schiena e dolore al fianco
dolore al Petto
Debolezza
Nausea, vomito
Ipotensione
Anoressia
Febbre
Addominale rigidità e di rimbalzo
confusione Mentale
Ipotermia
Shock
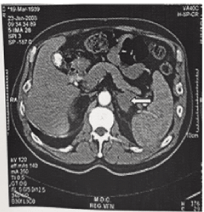
Figura 1. Immagine del GATTO di un’emorragia della ghiandola surrenale sinistra. La ghiandola ingrandita è indicata da una freccia. Il paziente aveva la sindrome da anticorpi antifosfolipidi (APAS) e mostrava un recupero.
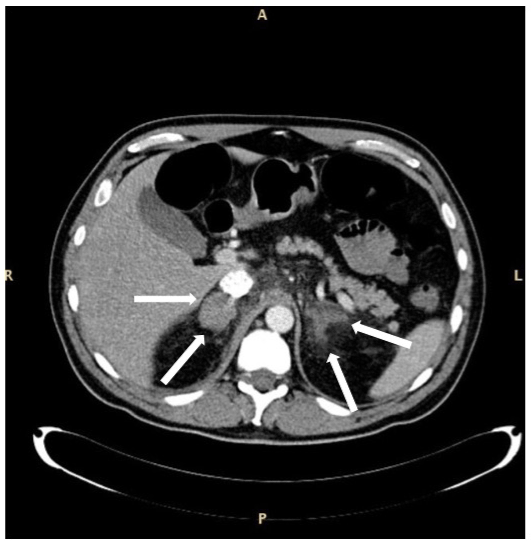
Figura 2. CAT di un’emorragia bilaterale della ghiandola surrenale in un paziente con sepsi e sindrome mielodisplastica con esplosioni in eccesso di tipo 1. Le ghiandole ingrandite sono indicate dalle frecce. L’aspetto della ghiandola destra appare più uniforme rispetto a quello di sinistra. Il paziente e ‘ sopravvissuto.
Tabella 3. Meccanismi patogenetici dell’emorragia della ghiandola surrenale.
|
1. Danni primitivi o diretti |
2. Danno secondario dovuto alla trombosi delle vene efferenti |
3. Idiopatica |
|
Sepsi |
HIT |
|
|
ACTH amministrazione |
APAS |
|
|
Ipossiemia (neonato) |
trombofilia Congenita |
|
|
Locale trauma o un intervento chirurgico |
Policitemia |
Tabella 4. Diagnosi differenziale dei tipi di emorragia soprarenale.
|
Monolaterale |
Bilaterali |
|
Spesso asintomatica,o paucisymptomatic |
Sempre chiaramente sintomatico |
|
Spesso incidentale report |
Sepsi |
|
Complicanza della chirurgia del rene |
di COLPO, l’APAS |
|
Complicazione della cistifellea chirurgia |
ACTH amministrazione |
Contrariamente a quanto si verifica per il sanguinamento altre ghiandole endocrine, sanguinamento in una ghiandola soprarenale e, soprattutto in caso di coinvolgimento bilaterale, sistemico, spesso acuto, i cambiamenti diventano prontamente evidenti (letargia, confusione mentale, ipotensione, astenia grave, shock).
Gestione
L’approccio varia con la gravità della condizione. Poiché la lesione monolaterale è solitamente benigna in evoluzione, la rimozione chirurgica dovrebbe essere limitata solo ai casi in cui vi è, su un controllo del GATTO, un aumento delle dimensioni della massa. Le forme bilaterali richiedono una rapida somministrazione di cortisone e una rigorosa sorveglianza degli ioni. La pressione sanguigna deve essere mantenuta con espansori e fluidi plasmatici. In alcuni casi possono essere necessarie misure specifiche (ad esempio antibiotici in caso di sepsi).
Prognosi
La prognosi è variabile, a seconda dell’estensione del coinvolgimento, monolaterale o bilaterale. Il coinvolgimento monolaterale ha di solito una buona prognosi anche senza terapia ma per i pazienti con disturbi della coagulazione. L’emorragia bilaterale e massiccia è un evento acuto e grave associato in passato a frequenti decessi. Recenti procedure diagnostiche come CAT o MRI hanno permesso una diagnosi tempestiva migliorando così la prognosi. I decessi sono ormai rari.
Conclusioni
La prima osservazione sul sanguinamento delle ghiandole surrenali si riferisce alla rarità dell’evento tra i disturbi emorragici congeniti. È stato riportato solo un paziente con emofilia A.
Ciò è più vero se si considera che questi pazienti sono attualmente frequentemente studiati da CAT o MRI. È probabile che le emorragie soprarenali minori in pazienti con deficit congenito del fattore di coagulazione non vengano rilevate a causa delle più importanti manifestazioni di sanguinamento evidente (ematuria, ematomi, emartro, sanguinamento gastro-intestinale) osservate in questi pazienti. Al contrario, la terapia anticoagulante può essere associata a sanguinamento della ghiandola surrenale. Entrambi i farmaci eparina e cumarina sono stati implicati . Tuttavia, va ricordato che una causa importante di sanguinamento della ghiandola surrenale è la rottura di piccole arterie o capillari secondari a compromissione del flusso sanguigno a causa di ostruzioni trombotiche nelle vene surrenali. Poiché la trombosi è eccezionale nei disturbi emorragici congeniti, ciò potrebbe anche spiegare la rarità del sanguinamento della ghiandola surrenale nei disturbi congeniti della coagulazione.
Questa scarsità di osservazione può indicare che la patogenesi del sanguinamento della ghiandola surrenale è spesso dovuta all’occlusione trombotica della vena centrale con stasi a monte e sanguinamento dovuto alla rottura di piccoli vasi arteriosi. Questo è ciò che si verifica nei casi attuali di emorragia della ghiandola surrenale dovuta a HIT e APAS. I casi post-intervento chirurgico o post-trauma sono probabilmente dovuti a danni diretti ai vasi venosi e arteriosi senza stasi a causa di occlusioni venose. Nei vecchi casi a causa di iperstimolazione surrenalica secondaria alla somministrazione di ACTH, è stato coinvolto un danno diretto alle cellule. Lo stesso danno diretto è stato coinvolto anche nel neonato prematuro ipossico durante il tentativo di terapia di ossigenazione .
È interessante notare che il meccanismo patogenetico può essere variato ma il risultato è lo stesso, cioè la distruzione del tessuto ghiandolare con conseguente fallimento. Il sanguinamento può coinvolgere diverse aree della ghiandola (corteccia o midollo) con conseguente diminuzione discrepante degli ormoni. Poiché l’azione principale degli ormoni delle ghiandole surrenali (aldosterone, adrenalina, ecc.) controlla la pressione sanguigna, la loro carenza causa ipotensione e shock. Che può essere acuta, subacuta o cronica secondo il tasso e il grado di danno surrenale. I recenti casi osservati durante HIT o APAS e dovuti a occlusione trombotica delle vene surrenali con conseguente stasi a monte e congestione hanno ricevuto l’interesse dei medici. Oggi è importante, nel contesto di queste sindromi immunologiche, prestare la dovuta attenzione ai segni e ai sintomi addominali e al dolore al fianco, nausea, vomito, ipotensione, debolezza. In presenza di uno qualsiasi di questi segni e sintomi, è assolutamente indicata un’indagine radiologica delle ghiandole surrenali.
Anche i casi osservati nella Policitemia sono probabilmente dovuti al drenaggio venoso compromesso o alla trombosi dovuta all’iperviscosità del sangue . Il ruolo svolto dalle ostruzioni venose è un nuovo elemento patogenetico nello studio e nella gestione dell’emorragia della ghiandola surrenale. I medici che si prendono cura dei pazienti con HIT o APAS devono prestare attenzione alla possibilità che tali condizioni possano essere responsabili di sanguinamento delle ghiandole surrenali. È probabile che anche i cosiddetti casi idiopatici di emorragia della ghiandola surrenale possano rappresentare casi non riconosciuti a causa di trombosi.
Riconoscimenti
Il documento è stato realizzato secondo la convenzione di Helsinki. Questo studio è stato sostenuto in parte dall ‘ “Associazione Emofilia ed altre coagulopatie delle Tre Venezie”.
- Girolami A, Luzzatto G, Varvarikis C, Pellati D, Sartori R, et al. (2005) Principali manifestazioni cliniche di una diatesi emorragica: un aspetto spesso ignorato della presa della storia medica e chirurgica. Emofilia 11: 193-202.
- Editoriale (1966) Emorragia surrenalica e anticoagulanti. Fr Med J 19: 693-694.
- Vella A, Nippoldt TB, Morris JC 3rd (2001) Emorragia surrenale: un’esperienza di 25 anni presso la Mayo Clinic. Mayo Clin Proc 76: 161-168.
- Dahlberg PJ, Goellner MH, Pehling GB (1990) Insufficienza surrenalica secondaria a emorragia surrenalica. Due casi e una revisione dei casi confermati dalla tomografia computerizzata. Arch Intern Med 150: 905-909.
- Miele V, Patti G, Cappelli L, Calisti A, Valenti M (1994) . Radiol Med 87: 111-117.
- Arthur CK, Grant SJ, Murray WK, Isbister JP, Stiel JN, et al. (1985) Insufficienza surrenalica acuta associata all’eparina. Aust N Z J Med 15: 454-455.
- Bakaeen FG, Walkes JC, Reardon MJ (2005) Trombocitopenia indotta da eparina associata a emorragia surrenalica bilaterale dopo intervento chirurgico di bypass coronarico. Ann Thorac Surg 79: 1388-1390.
- Caron P, Chabannier MH, Cambus JP, Fortenfant F, Otal F, et al. (1988) Insufficienza surrenalica definitiva dovuta a emorragia surrenalica bilaterale e sindrome antifosfolipidica primaria. J Clin Endocrinol Metab 83: 1437-1439.
- Delhumeau A, Houet JF, Bourrier P, Bukowski JG, Granry JC (1989) Trombocitopenia indotta da eparina complicata da ematoma delle ghiandole surrenali e insufficienza surrenalica acuta. Ann Fr Anesth Reanim 8: 656-658.
- Echániz A, Diz-Lois F, Pellicer C, Sanmartín J, Suárez Dono I, et al. (1992) . Un Med Interna 9: 189-191.
- Kurtz LE, Yang S (2007) Emorragia surrenalica bilaterale associata a trombocitopenia indotta da eparina. Am J Hematol 82: 493-494.
- Lê TH, Wechsler B, Piette JC, Doumith R, Bellin MF, et al. (1993) . Presse Med 22: 249-254.
- Presotto F, Fornasini F, Betterle C, Federspil G, Rossato M (2005) Insufficienza surrenalica acuta come sintomo aralizzante della sindrome antifosfolipidica primaria: relazione di un caso e revisione della letteratura. Eur J Endocrinol 153: 507-514.
- Reverdy F, Freichet M, Grozel JM, Tassin C, Pirio V (2013) Trombosi surrenalica emorragica bilaterale a seguito di trombocitopenia indotta da eparina di tipo 2: una causa sconosciuta di shock. Annales francaises d’anesthésie et de reanimation 32: 206-207.
- Rosenberger LH, Smith PW, Sawyer RG, Hanks JB, Adams RB, et al. (2011) Emorragia surrenale bilaterale: la causa non riconosciuta del collasso emodinamico associato alla trombocitopenia indotta da eparina. Crit Cura Med 39: 833-838.
- Saleem N, Khan M, Parveen S, Balavenkatraman A (2016) Emorragia surrenalica bilaterale: una causa di collasso emodinamico nella trombocitopenia indotta da eparina. BMJ Caso Rep 10.
- Santonastaso M, Bovo P, Colaceci R, Corbanese U, Ruga P (1993) Insufficienza surrenalica acuta dovuta a necrosi emorragica surrenalica secondaria a trombocitopenia indotta da eparina. Recenti Prog Med 84: 687-690.
- Warkentin TE, Safyan EL, Linkins LA (2015) Trombocitopenia indotta da eparina che si presenta come emorragie surrenali bilaterali. N Engl J Med 372: 492-494.
- Gouliamos AD, Metafa A, Ispanopoulou SG, Stamatelopoulou F, Vlahos LJ, et al. (2000) Ematoma surrenale destro dopo epatectomia. Radiologia europea 10: 583-585.
- Hochheim B, Liedloff H, Franke J (1985). Beitr Orthop Traumatol 32: 287-289.
- Ikekpeazzu N, Bonadies JA, Sreenivas VI (1996) Emorragia surrenalica bilaterale acuta secondaria a rough truck ride. J Emerg Med 14: 15-18.
- Lehrberg A, Kharbu B (2017) Emorragia surrenale unilaterale isolata in seguito a collisione di veicoli a motore: un case report e una revisione della letteratura. J Med Caso rappresentante 11: 358.
- Liessi G, Sandini F, Semisa M, Spaliviero B (1988). Radiol Med 76: 610-613.
- Rao RH (1995) Emorragia surrenalica massiccia bilaterale. Med Clin Nord Am 79: 107-129.
- Sutherland FW, Naik SK (1996) Insufficienza surrenalica acuta dopo innesto di bypass coronarico. Ann Thorac Surg 62: 1516-1517.
- Winter AG, Ramasamya R (2014) Emorragia surrenalica bilaterale dovuta a trombocitopenia indotta da eparina a seguito di nefrectomia parziale-un caso clinico. F1000Res 3: 24.
- Hannah-Shmouni F, Demidowich A, Alves BR, Paluch GD, Margarita D, Lysikatos C, et al. (2017) Gestione dell’aldosteronismo primario in pazienti con emorragia surrenalica a seguito di campionamento della vena surrenale: una breve rassegna con casi illustrativi. J Clin Hypertens (Greenwich) 19: 1372-1376.
- Tattersall TL, Thangasamy IA, Reynolds J (2014) Emorragia surrenalica bilaterale associata a trombocitopenia indotta da eparina durante il trattamento della cancrena di Fournier. BMJ Caso Rep.
- Bhandari S, Agito K, Krug E (2016) Emorragia surrenalica bilaterale in policitemia vera. J Comunità Hosp Stagista Med Perspect 6: 32416.
- Williams PL, Warwick R. (Editors) (1980) Grey’s Anatomy. Churchill Livingstone, Edimburgo, 36a edizione, pag. 1456.
- Brill PW, Jagannath A, Winchester P, Markisz JA, Zirinsky K (1989) Emorragia surrenalica e trombosi venosa renale nel neonato: imaging Mr. Radiologia 170: 95-98.
- Leret N, Cortey A, Maillard C, Rouabah M, Hascoët JM, et al. (2001) . Arch Pediatr 8: 1222-1225.
- Dunlap SK, Meiselman MS, Breuer RI, Panella JS, Ficho TW, et al. (1989) Emorragia surrenale bilaterale come complicazione dell’infusione endovenosa di ACTH in due pazienti con malattia infiammatoria intestinale. Am J Gastroenterol 84: 1310-1312.
- Marcus HI, Connon JJ, Stern HS (1986) Emorragia surrenalica bilaterale durante il trattamento ACTH della colite ulcerosa. Relazione di un caso e revisione della letteratura. Dis Colon Retto 29: 130-132.
- Le Pommelet C, Durand P, Laurian Y, Devictor D (1998) Emofilia A: due casi che mostrano caratteristiche insolite alla nascita. Emofilia 4: 122-125.
- Slightholm R, Wahlmeier S, Carson JS, Drincic A, Lazenby A, et al. (2016) Aneurisma massiccio della vena surrenale che imita un tumore surrenale in un paziente con emofilia A: un case report e una revisione della letteratura. J Med Caso rappresentante 10: 343.
- Ognibene AJ, McBride H (1987) Emorragia surrenalica: una complicazione della terapia anticoagulante a una storia di caso. Angiologia 38: 479-483.
- Rao RH, Vagnucci AH, Amico JA (1989) Emorragia surrenalica massiva bilaterale: riconoscimento precoce e trattamento. Ann Med Stagista 110: 227-235.
- Scully RE, Mark EJ, McNeely WF (1989) Case records del Massachusetts General Hospital. N Engl J Med 321: 1595-1603.
- Ausserer O, Ortore PG, Sarra A, von Fioreschy G (1983) Emorragia surrenalica nel neonato. Prog Pediatr Surg 16: 107-111.
- Heyman S, Treves S (1979) Emorragia surrenalica nel neonato: diagnosi scintigrafica. J Nucl Med 20: 521-523.
- Sivit CM, Short BL, Revenis ME, Rebolo LC, Brown-Jones C, et al. (1993) Emorragia surrenalica nei neonati sottoposti a ECMO: prevalenza e significato clinico. Pediatr Radiol 23: 519-521.
- Khwaja J (2017) Emorragia surrenalica bilaterale sullo sfondo della sepsi di Escherichia coli: un caso clinico. J Med Caso rappresentante 11: 72.
- Dhawan N, Bodukam VK, Thakur K, Singh A, Jenkins D, et al. (2015) Emorragia surrenalica bilaterale idiopatica in un maschio di 63 anni: un case report e una revisione della letteratura. Caso Rep Urol 2015: 503638.
- Girolami A, Ruzzon E, Fabris F, Varvarikis C, Sartori R, et al. (2006) Infarto miocardico e altre occlusioni arteriose nei pazienti con emofilia A. Una valutazione cardiologica di tutti i 42 casi riportati in letteratura. Acta Ematolo 116: 120-125.
- Girolami A, Ruzzon E, Tezza F, Scandellari R, Vettore S (2006) Trombosi arteriosa e venosa in rare congenite bleeding disorders: a critical review. Emofilia 12: 345-351.