Abstract
Suprarenal kjertel blødning har blitt beskrevet i flere forhold (sepsis, lokale traumer, kirurgiske prosedyrer, antikoagulerende terapi, ACTH administrasjon, langvarig stress, hypoksemi). Tilstanden er sjelden i medfødte blødningsforstyrrelser. Nylig har to nye morbide tilstander, Nemlig Heparininducert trombocytopeni og Antiphosfolipids Antistoffsyndrom blitt rapportert som hyppige årsaker til suprarenal kjertelblødning. Tilstanden kan klassifiseres som monolateral eller bilateral. Den første er vanligvis paucisymptomatisk, sistnevnte, alvorlig symptomatisk. Kausative mekanismer er to, nemlig 1) direkte overbelastning og skade på kjertelen med sekundær lekkasje av blod og følgelig celledestruksjon og 2) trombose av efferente vener med påfølgende oppstrøms økt trykk og ruptur av kar. Den første mekanismen, direkte cellulær fornærmelse, er typisk for de fleste gamle tilfeller. Tvert imot er trombotisk okklusjon av efferente vener typisk for de nye sykelige tilstandene, nemlig Heparininducert trombocytopeni, Antifosfolipider Antistoffsyndrom og Polycytemi vera. Denne andre mekanismen kan tenkes som et eksempel på trombo-hemorragisk lidelse. En idiopatisk form er også beskrevet. Variasjonen og kompleksiteten av årsaker har store implikasjoner i diagnostiske prosedyrer, terapeutiske tilnærminger og utfall.
Innledning
Blødning er vanligvis en åpenbar hendelse som involverer hud, slimhinner, kroppsåpninger. Noen ganger kan det være en skjult som involverer ikke-klinisk synlige strukturer som hjerne, lever, milt, endokrine kjertler. I motsetning til andre organer, som mage-tarmkanalen, lunge, urinveier, livmor, etc, som kommuniserer med overflaten av menneskekroppen gjennom kanaler eller kanaler, kan blødningen i skjulte organer ikke ses. Det må mistenkes på kliniske tegn og symptomer og deretter demonstrert ved radiologiske eller kirurgiske prosedyrer . Suprarenal kjertelblødning tilhører den skjulte blødningsgruppen og ser ut til å være ofte underdiagnostisert hvis den er begrenset til bare en av de to kjertlene .
tilstanden har vært kjent i mange år, men det har trukket stor interesse bare nylig siden det ble bemerket å forekomme i kliniske enheter som Heparin Indusert Trombocytopeni (HIT) og Antifosfolipider Antistoffer Syndrom (APAS) forhold, som har blitt definert bare i de siste to tiårene . Formålet med denne gjennomgangen er å håndtere på en systemisk måte som suprarenal kjertel blødning.
Klassifisering, etiologi og patofysiologi
Et Problem Med Semantikk må avklares. De suprarenale kjertlene blir ofte referert til Som Binyrene. Etter vårt syn er dette ikke riktig siden begrepet «suprarenal» refererer til hele kjertelen som består av en kortikal del og en medullær del. Adrenal refererer kun til medulærdelen der katekolaminer, inkludert adrenalin, utskilles. Siden blødning kan innebære hele kjertelen og ikke bare medulærdelen, tror vi det er riktig å bruke begrepet suprarenal kjertel. Et annet viktig aspekt er klassifiseringen av blødningen i monolateral eller bilateral. Dette har stor betydning for diagnose og ledelse. Endelig gjelder en annen klassifisering årsaksmekanismer. Disse kan oppsummeres i 1) lokal (tumor, traumer, kirurgi), 2) systemisk (infeksjoner, acth stimulering, stress), 3) okklusjon (trombose) eller kompresjon av suprarenale vener. Dette er en viktig klassifisering som indikerer årsakenes variasjon og kompleksitet. Hovedårsakene til blødning i suprarenale kjertler er oppført i Tabell 1.
Tabell 1. Viktigste årsakene til binyrene blødning.
| 1 |
Sepsis (meningokokkinfeksjon) |
| 2 |
Abdominal traumer og kirurgi |
| 3 |
Hyperstimulering MED ACTH |
| 4 |
Segmental hepatektomi (monolateral) |
| 5 |
levertransplantasjon (monolateral) |
| 6 |
Hypoksiske lidelser (nyfødte) |
| 7 |
Antikoagulerende terapier |
| 8 |
Thrombosis or occlusion of adrenal and efferent veins (Antiphospholipid antibodies syndrome, Heparin induced Thrombocytopenia, Polycythemia) |
| 9 |
Coronary arteries surgical procedures |
| 10 |
Persistent stressful conditions |
| 11 |
Congenital coagulation disorders |
| 12 |
Rupture of aneurysms or tumors (Fheochromocythoma) |
| 13 |
Adrenal vein prøvetaking |
| 14 |
Idiopatisk |
av spesiell interesse er tilfellene observert etter delvis hepatektomi eller levertransplantasjon. Synderen i disse tilfellene er sannsynligvis traumer, kirurgiske prosedyrer, ligering eller blodprøvetaking av suprarenale årer . I noen tilfeller har blødningen blitt opprettholdt for å være sekundær til trombose . Siden blødning i dette tilfellet kan være monolateral, er det vanligvis ingen viktige systemiske symptomer og tegn. Trombosens rolle i patogenesen av suprarenal kjertelblødning er fortsatt ikke helt avklart. På grunn av den spesielt rike vaskulariseringen som finnes i kjertelen, er det tenkelig at stasis på grunn av vene obstruksjon kan forårsake oppstrøms økt trykk og ruptur av fartøy med påfølgende ekstravasasjon av blod. Hver kjertel mottar blod fra små arterier som kommer fra den dårligere phrenic arterien, abdominal aorta og nyrearteriene .
disse små arteriene perforerer kapselen og danner en rik subkapsulær plexus av arterioler. Arteriolene bestråler langs «zona fasciculata «til» zona reticularis » hvor den danner en dyp plexus kjent som cortico-medullary dam. Denne» dam » – effekten skyldes det faktum at ved passasjen mellom «zona reticularis» og medulla viser venules fremtredende bunter av glatte muskelfibre før de kommer inn i medulærvenen og deretter inn i sentralvenen. Sistnevnte, på høyre side, drenerer inn i den dårligere vena cava (Ivc) og på venstre side inn i nyrevenen (RV) .
trombosens rolle i patogenesen av suprarenal kjertelblødning støttes også av observasjonen at tilstanden er rapportert hos pasienter med medfødt trombofili . Tilfeller av binyreblødning etter acth-stimulering observert i klinisk praksis er av ekstrem interesse. Intramuskulær ACTH ble mye brukt 20-30 år siden, nå er det sjelden brukt. Det er interessant å merke seg at de fleste av de mange papirene som omhandler ACTH-indusert adrenalblødning dukket opp i den perioden. Det har vist seg selv i forsøksdyret at massiv ACTH-stimulus økte blodstrømmen til suprarenalkjertlene .
på grunn av den rike vaskularisering av kjertelen er det mulig at ekstravasasjon kan forekomme. Sporadiske tilfeller av adrenal blødning sett i forhold til vedvarende stress har trolig samme opprinnelse. Vi er klar over bare ett tilfelle av adrenal blødning forekommer i en hemofili en pasient. Pasienten var en nyfødt som viste et hematom i høyre nyrekjertel som forårsaket anemi, dyspnø, abdominal distention. Abdominal sonografi var diagnostisk. Riktig substitusjonsbehandling var vellykket . En annen pasient med hemofili a hadde en aneurisme av en binyrevene som ble forvekslet med en svulst .
i Motsetning til den sjeldenhet som er sett for medfødte blødningsforstyrrelser, har suprarenal kjertelblødning ofte blitt rapportert under antikoagulasjonsbehandling med både heparin og kumarin. En spesiell form for suprarenal kjertelblødning er beskrevet hos nyfødte . Spesielt predisponert er den nyfødte som er under Ekstrakorporeal Membranoksygenering (ECMO) prosedyrer .
et viktig hensyn i denne forbindelse er den dobbelte rollen som heparin har med suprarenal kjertelblødning. Det kan være sekundært til langvarig bruk av intravenøs heparin som forårsaker blødning, men det kan også være et resultat Av En Heparinindusert trombocytopeni (HIT) med påfølgende trombose av suprarenale eller nyrevener . Sepsis ble ofte rapportert i det siste som en årsak til suprarenal kjertel blødning med påfølgende katastrofale kjertel svikt . Dessverre kan hendelsen oppstå selv i dag .
Foruten de tilfeller som kan tilskrives en bestemt årsak, noen rapporter refererer til spontan eller idiopatisk blødning. Eksistensen av dette skjemaet er ikke bevist ennå fordi fraværet av risiko eller utløsende forhold ikke alltid er utelukket .
Diagnose
Diagnostisk mistanke om suprarenal kjertelblødning kan være relativt lett ved bilateral involvering. Tvert imot kan det være vanskelig på grunn av ikke-spesifikk klinisk og laboratoriemanifestasjon, ved monolateral blødning. Vage magesmerter som stråler til flanke, kvalme, oppkast, hypotensjon, positiv anamnese for traumer, nylig kirurgi, systemiske tilstander som HIT og APAS, er hyppige funn (Tabell 2). Fra et laboratorium ståsted, hypohyponatremi, hyperkalemi og økt BUN er vanligste funn. Den mest kritiske diagnosen gjelder monolateral vs bilateral blødning. På klinisk grunnlag er monolaterale former vanligvis forbundet med traumer og kirurgiske prosedyrer. Tvert imot er bilaterale eller massive former sekundære til sepsis, langvarig acth-stimulering, HIT eller APAS, nemlig systemiske forhold (Tabell 3,4). Sonografi, KATT OG / ELLER MR er diagnostiske (Figur 1,2). KATTEN avslører en isointense eller hypointense masse. Det må bli husket at før innføringen av imagine teknikker det store flertallet av tilfeller av monolateral adrenal blødning ble diagnostisert ved obduksjon eller under utforskende kirurgi .
Tabell 2. Verdi av tegn, symptomer og nyere historie i diagnosen suprarenal kjertelblødning.
nylig abdominal kirurgi, HIT, APA, polycytemi
Magesmerter
Smerter I Rygg og flanke
Brystsmerter
Svakhet
Kvalme, oppkast
hypotensjon
anoreksi
feber
abdominal stivhet og rebound
mental forvirring
Hypotermi
sjokk
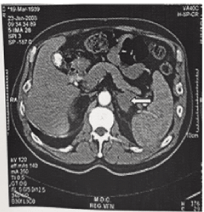
Figur 1. CAT bilde av en venstre suprarenal kjertel blødning. Forstørret kjertel er indikert med en pil. Pasienten hadde Antifosfolipid antistoffer syndrom (APAS) og viste en utvinning.
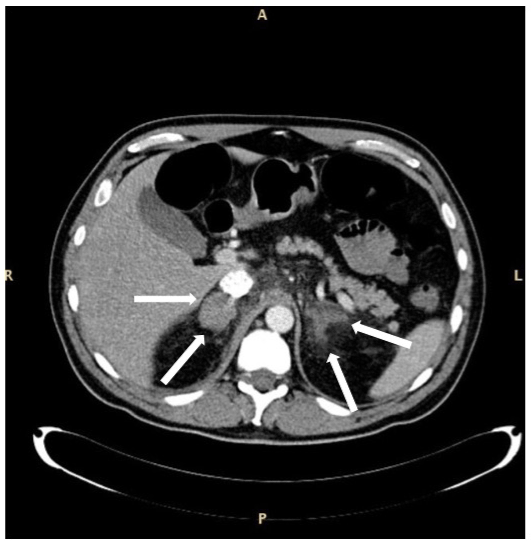
Figur 2. KATT av bilateral suprarenal kjertelblødning hos en pasient med sepsis og myelodysplastisk syndrom med overskytende blaster type 1. De forstørrede kjertlene er angitt med piler. Aspektet av høyre kjertel vises mer ensartet i forhold til den venstre. Pasienten overlevde.
Tabell 3. Patogenetiske mekanismer for suprarenal kjertelblødning.
|
1. Primitiv eller direkte skade |
2. Sekundær skade på grunn av trombose av efferente årer |
3. Idiopatisk |
|
Sepsis |
HIT |
|
|
acth administrasjon |
APAS |
|
|
Hypoksemi (nyfødt) |
Medfødt trombofili |
|
|
Lokalt traume eller kirurgi |
Polycytemi |
Tabell 4. Differensiell diagnose av Typer Suprarenal blødning.
|
Monolaterale |
Bilaterale |
|
ofte asymptomatisk eller paucisymptomatisk |
alltid klart symptomatisk |
|
ofte en tilfeldig rapport |
Sepsis |
|
Komplikasjon av nyrekirurgi |
HIT, APAS |
|
Komplikasjon av galleblæren kirurgi |
acth administrasjon |
I Motsetning til hva som skjer for blødning i andre endokrine kjertler, blødning i en suprarenal kjertel og, spesielt i tilfelle bilateral involvering, systemisk, ofte akutt, endringer blir raskt tydelige (sløvhet, mental forvirring, hypotensjon, alvorlig asteni, sjokk).
Ledelse
tilnærmingen varierer med alvorlighetsgraden av tilstanden. Siden monolateral lesjon er vanligvis godartet i utviklingen, bør kirurgisk fjerning begrenses bare til tilfeller der DET ER EN KATTKONTROLL, en økning i massens størrelse. Bilaterale former krever rask administrasjon av kortison og streng ioner overvåking. Blodtrykket bør opprettholdes med plasmautvidelser og væsker. Spesifikke tiltak kan være nødvendig i visse tilfeller(for eksempel antibiotika ved sepsis).
Prognose
Prognosen er variabel, avhengig av forlengelsen av involveringen, monolateral eller bilateral. Monolateral involvering har vanligvis en god prognose selv uten behandling, men for pasienter med koagulasjonsforstyrrelser. Bilateral, massiv blødning er en akutt, alvorlig hendelse assosiert tidligere med hyppige dødsfall. Nylige diagnostiske prosedyrer SOM CAT ELLER MR har tillatt en rask diagnose og dermed forbedret prognosen. Dødsfall er nå sjeldne.
Konklusjoner
den første observasjon på Suprarenal Kjertler blødning refererer til sjeldenhet av hendelsen blant medfødte blødningsforstyrrelser. Bare en pasient Med Hemofili A har blitt rapportert .
dette er mer så når man vurderer at disse pasientene er i dag ofte undersøkt AV CAT eller MR. Det er sannsynlig at mindre suprarenale store blødninger hos pasienter med medfødt koagulasjonsfaktormangel går uoppdaget på grunn av de viktigste åpenbare blødnings manifestasjoner (hematuri, hematomer, hemartrose, gastrointestinal blødning) sett hos disse pasientene. Tvert imot kan antikoagulant terapi være forbundet med suprarenal kjertelblødning. Både heparin og kumarin narkotika har vært involvert . Det må imidlertid huskes at en viktig årsak til suprarenal kjertelblødning er brudd på små arterier eller kapillærer sekundært til nedsatt blodstrøm på grunn av trombotiske hindringer i binyrene. Siden trombose er eksepsjonell i medfødte blødningsforstyrrelser, kan dette også forklare sjeldenheten av suprarenal kjertelblødning i medfødte koagulasjonsforstyrrelser.
denne mangel på observasjon kan indikere at patogenesen av suprarenal kjertelblødning ofte skyldes trombotisk okklusjon av sentralvenen med oppstrøms stasis og blødning på grunn av brudd på små arterielle kar. Dette er hva som skjer i dagens tilfeller av suprarenal kjertelblødning på GRUNN AV HIT og APAS. Post-kirurgi eller post-traumer tilfeller skyldes sannsynligvis direkte skade på venøse og arterielle kar uten stasis på grunn av veneokklusjoner. I de gamle tilfellene på grunn av adrenal hyperstimulering sekundært TIL ACTH-administrasjon, var en direkte skade på celler involvert. Den samme direkte skaden var også involvert i for tidlig, hypoksisk nyfødt under forsøket på oksygenbehandling .
det er interessant å merke seg at patogenetisk mekanisme kan varieres, men resultatet er det samme, nemlig ødeleggelse av kjertelvev med påfølgende svikt. Blødningen kan innebære ulike områder av kjertelen (cortex eller medulla) med påfølgende avvikende reduksjon av hormoner. Siden hovedvirkningen av suprarenal kjertelhormoner (aldosteron, adrenalin, etc) styrer blodtrykket, forårsaker deres mangel hypotensjon og sjokk. Det kan være akutt, subakutt eller kronisk i henhold til hastigheten og graden av binyreskade. De siste tilfellene observert under HIT eller APAS og på grunn av trombotisk okklusjon av binyrene med påfølgende oppstrøms stasis og overbelastning har fått interesse fra klinikere. Det er viktig i dag, i konkurransen om disse immunologiske syndromene, å ta behørig hensyn til abdominal tegn og symptomer og flankesmerter, kvalme, oppkast, hypotensjon, svakhet. I nærvær av noen av disse tegnene og symptomene, er en radiologisk undersøkelse av suprarenalkirtler absolutt indikert.
selv tilfeller observert I Polycytemi skyldes sannsynligvis nedsatt venøs drenering eller trombose på grunn av blodets hyperviskositet . Rollen som utføres av venøse hindringer er et nytt patogenetisk element i studien og styringen av suprarenal kjertelblødning. Leger som tar vare på pasienter med HIT eller APAS, bør være oppmerksomme på muligheten for at slike forhold kan være ansvarlige for suprarenal kjertelblødning. Det er sannsynlig at selv de såkalte idiopatiske tilfellene av suprarenal kjertelblødning kan representere ukjente tilfeller på grunn av trombose.
Bekreftelser
papiret er utført i henhold Til Helsinki-konvensjonen. Denne studien ble støttet delvis av «Associazione Emofilia ed altre coagulopatie Delle Tre Venezie».
- Girolami A, Luzzatto G, Varvarikis C, Pellati D, Sartori R, et al. (2005) hoved kliniske manifestasjoner av en blødende diatese: et ofte ignorert aspekt ved medisinsk og kirurgisk historie. Hemofili 11: 193-202.
- Redaksjonell (1966) Binyreblødning og antikoagulantia. Br Med J 19: 693-694.
- Vella A, Nippoldt TB, Morris jc 3rd (2001 )Adrenal blødning: en 25-års erfaring På Mayo Clinic. Mayo Clin Proc 76: 161-168.
- Dahlberg Pj, Goellner MH, Pehling GB (1990) Binyreinsuffisiens sekundært til binyreblødning. To saksrapporter og en gjennomgang av tilfeller bekreftet av computertomografi. Arch Intern Med 150: 905-909.
- Miele V, Patti G, Cappelli L, Calisti A, Valenti M (1994). Radiol Med 87: 111-117.
- Arthur CK, Grant SJ, Murray WK, Isbister JP, Stiel JN, Et al. (1985) Heparin-assosiert akutt binyreinsuffisiens. Aust N Z J Med 15: 454-455.
- Bakaeen Fg, Walkes JC, Reardon MJ (2005) Heparin-indusert trombocytopeni assosiert med bilateral adrenal blødning etter koronar bypass kirurgi. Ann Thorac Surg 79: 1388-1390.
- Caron P, Chabannier MH, Cambus JP, Fortenfant F, Otal F, et al. (1988) Definitiv Binyreinsuffisiens På Grunn Av Bilateral Binyreblødning og Primært Antifosfolipidsyndrom. J Clin Endocrinol Metab 83: 1437-1439.
- Delhumeau A, Houet JF, Bourrier P, Bukowski JG, Granry JC (1989) Heparin-indusert trombocytopeni komplisert av hematom i binyrene og akutt binyreinsuffisiens. Ann Fr Anesth Reanim 8: 656-658.
- Ech59iz A, Diz-Lois F, Pellicer C, Sanmartí J, Su@rez Dono I, et al. (1992) . Med Interna 9: 189-191.
- Kurtz LE, Yang S (2007) Bilateral adrenal blødning assosiert med heparin indusert trombocytopeni. Er J Hematol 82: 493-494.
- Lê TH, Wechsler B, Piette JC, Doumith R, Bellin MF, et al. (1993) . Presse Med 22: 249-254.
- Presotto F, Fornasini F, Betterle C, Federspil G, Rossato M (2005) Akutt binyresvikt som heraliserende symptom på primært antifosfolipidsyndrom: rapport av en sak og gjennomgang av litteraturen. Eur J Endocrinol 153: 507-514.
- Reverdy F, Freichet M, Grozel JM, Tassin C, Pirio V (2013)Bilateral hemoragisk adrenal trombose etter heparin-indusert trombocytopeni type 2: en ukjent årsak til sjokk. Annales francaises d ‘ anesthesie et de reanimation 32: 206-207.
- Rosenberger LH, Smith PW, Sawyer RG, Hanks JB, Adams RB, Et al. (2011) Bilateral binyreblødning: den ukjente årsaken til hemodynamisk sammenbrudd assosiert med heparininducert trombocytopeni. Crit Vare Med 39: 833-838.
- Saleem N, Khan M, Parveen S, Balavenkatraman A (2016) Bilateral binyreblødning: en årsak til hemodynamisk kollaps ved heparinindusert trombocytopeni. BMJ Sak Rep 10.
- Santonastaso M, Bovo P, Colaceci R, Corbanese U, Ruga P (1993) Akutt binyresvikt på Grunn av adrenal hemoragisk nekrose sekundært til heparinindusert trombocytopeni. Recenti Prog Med 84: 687-690.
- Warkentin TE, Safyan EL, Linkins LA (2015) Heparin-Indusert Trombocytopeni Som Presenterer Som Bilaterale Adrenalblødninger. N Engl J Med 372: 492-494.
- Gouliamos AD, Metafa A, Ispanopoulou SG, Stamatelopoulou F, Vlahos LJ, Et al. (2000) Høyre adrenal hematom etter hepatektomi. Europeisk Radiologi 10: 583-585.
- Hochheim B, Liedloff H, Franke J (1985). Beitr Orthop Traumatol 32: 287-289.
- Ikekpeazzu N, Bonadies JA, Sreenivas VI (1996) Akutt bilateral binyreblødning sekundært til grov lastebiltur. J Emerg Med 14: 15-18.
- Lehrberg A, Kharbu B (2017) isolert ensidig binyreblødning etter kollisjon av motorkjøretøy: en saksrapport og gjennomgang av litteraturen. J Med Saken Rep 11: 358.
- Liessi G, Sandini F, Semisa M, Spaliviero B (1988). Radiol Med 76: 610-613.
- Rao RH (1995) Bilateral massiv adrenalblødning. Med Clin North Am 79: 107-129.
- Sutherland FW, Naik SK (1996) Akutt adrenal insuffisiens etter koronar bypass pode. Ann Thorac Surg 62: 1516-1517.
- Winter AG, Ramasamya R (2014) Bilateral binyreblødning på grunn av heparinindusert trombocytopeni etter delvis nefrektomi-en kasusrapport. F1000Res 3: 24.
- Hannah-Shmouni F, Demidowich A, Alves BR, Paluch GD, Margarita D, Lysikatos C, Et al. (2017) Behandling av primær aldosteronisme hos pasienter med adrenalblødning etter adrenal veneprøve: en kort gjennomgang med illustrative tilfeller. J Clin Hypertens (Greenwich) 19: 1372-1376.
- Tattersall TL, Thangasamy IA, Reynolds J (2014) Bilateral binyreblødning assosiert med heparinindusert trombocytopeni under behandling Av Fournier gangrene. BMJ Tilfelle Rep.
- Bhandari S, Agito K, Krug E (2016) Bilateral adrenal blødning i polycytemi vera. J Samfunnet Hosp Intern Med Perspektiv 6: 32416.
- Williams PL, Warwick R. (Redaktører) (1980) Gray ‘ S Anatomy. Churchill Livingstone, Edinburgh, 36. Utgave, pag. 1456.
- Brill PW, Jagannath A, Winchester P, Markisz JA, Zirinsky K (1989) Adrenal blødning og renal venetrombose hos nyfødte: mr imaging. Radiologi 170: 95-98.
- Leret N, Cortey A, Maillard C, Rouabah M, Hascoë JM, et al. (2001) . Arch Pediatr 8: 1222-1225.
- Dunlap SK, Meiselman MS, Breuer RI, Panella JS, Ficho TW, et al. (1989) Bilateral binyreblødning som en komplikasjon av intravenøs ACTH-infusjon hos to pasienter med inflammatorisk tarmsykdom. Er J Gastroenterol 84: 1310-1312.
- Marcus HEI, Connon JJ, Stern Hs (1986) Bilateral adrenal blødning UNDER ACTH behandling av ulcerøs kolitt. Rapport av en sak og gjennomgang av litteraturen. Dette Kolon Endetarm 29: 130-132.
- Le Pommelet C, Durand P, Laurian Y, Devictor D (1998) Hemofili A: to tilfeller som viser uvanlige egenskaper ved fødselen. Hemofili 4: 122-125.
- Slede R, Wahlmeier S, Carson JS, Drinkic A, Lazenby A, Et al. (2016) Massiv adrenal veneaneurisme som etterligner en adrenal tumor hos en pasient med hemofili A: en saksrapport og gjennomgang av litteraturen. J Med Sak Rep 10: 343.
- Ognibene AJ, McBride H (1987) Adrenalblødning: en komplikasjon av antikoagulant terapi-en sakshistorie. Angiologi 38: 479-483.
- Rao RH, Vagnucci AH, Amico JA (1989) Bilateral massiv adrenalblødning: tidlig anerkjennelse og behandling. Ann Intern Med 110: 227-235.
- Scully RE, Mark EJ, McNeely WF (1989) Saksdokumenter fra Massachusetts General Hospital. N Engl J Med 321: 1595-1603.
- Ausserer O, Ortore PG, Sarra A, von Fioreschy G (1983) Adrenalblødning hos nyfødte. Prog Pediatr Surg 16: 107-111.
- Heyman S, Treves S (1979) Adrenalblødning hos nyfødte: scintigrafisk diagnose. J Nucl Med 20: 521-523.
- Sivit CM, Kort BL, Revenis MEG, Rebolo LC, Brown-Jones C, Et al. (1993) Adrenalblødning hos spedbarn som gjennomgår ECMO: prevalens og klinisk betydning. Pediatr Radiol 23: 519-521.
- Khwaja J (2017) Bilateral adrenalblødning i bakgrunnen Av Escherichia coli sepsis: en saksrapport. J Med Sak Rep 11: 72.
- Dhawan N, Bodukam VK, Thakur K, Singh A, Jenkins D, et al. (2015) Idiopatisk bilateral adrenalblødning hos en 63 år gammel mann: en saksrapport og gjennomgang av litteraturen. Sak Rep Urol 2015: 503638.
- Girolami A, Ruzzon E, Fabris F, Varvarikis C, Sartori R, et al. (2006) Hjerteinfarkt og andre arterielle okklusjoner hos hemofili a-pasienter. En kardiologisk evaluering av alle 42 tilfeller rapportert i litteraturen. Acta Hematol 116: 120-125.
- Girolami A, Ruzzon E, Tezza F, Scandellari R, Vettore S (2006)Arteriell og venøs trombose i sjeldne medfødte blødningsforstyrrelser: en kritisk gjennomgang. Hemofili 12: 345-351.