rezumat
hemoragia glandei suprarenale a fost descrisă în mai multe afecțiuni (sepsis, traume locale, proceduri chirurgicale, terapii anticoagulante, administrarea ACTH, stres prelungit, hipoxemie). Condiția este rară în tulburările de sângerare congenitală. Recent, două noi afecțiuni morbide, și anume trombocitopenia indusă de heparină și sindromul anticorpilor Antifosfolipizi au fost raportate ca fiind cauze frecvente ale sângerării glandei suprarenale. Condiția poate fi clasificată ca monolaterală sau bilaterală. Primul este de obicei paucisimptomatic, acesta din urmă, sever simptomatic. Mecanismele cauzale sunt două, și anume 1) congestia directă și deteriorarea glandei cu scurgeri secundare de sânge și distrugerea celulelor în consecință și 2) tromboza venelor eferente cu presiune crescută în amonte și ruperea vaselor. Primul mecanism, insulta celulară directă este tipică pentru majoritatea cazurilor vechi. Dimpotrivă, ocluzia trombotică a venelor eferente este tipică noilor afecțiuni morbide, și anume trombocitopenia indusă de heparină, sindromul anticorpilor antifosfolipidici și policitemia vera. Acest al doilea mecanism ar putea fi prevăzut ca un exemplu de tulburare Trombo-hemoragică. A fost descrisă și o formă idiopatică. Varietatea și complexitatea cauzelor au implicații mari în procedurile de diagnostic, abordările terapeutice și rezultatele.
Introducere
sângerarea este de obicei un eveniment evident care implică pielea, mucoasele, orificiile corpului. Uneori poate fi una ascunsă care implică structuri non-vizibile clinic, cum ar fi creierul, ficatul, splina, glandele endocrine. Spre deosebire de alte organe, cum ar fi tractul gastro-intestinal, plămânul, tractul urinar, uterul etc., care comunică cu suprafața corpului uman prin canale sau canale, sângerarea în organele ascunse nu poate fi văzută. Trebuie să fie suspectată pe baza semnelor și simptomelor clinice și apoi demonstrată prin proceduri radiologice sau chirurgicale . Hemoragia glandei suprarenale aparține grupului ascuns de sângerare și pare a fi frecvent subdiagnosticată dacă este limitată doar la una dintre cele două glande .
afecțiunea este cunoscută de mulți ani, dar a atras un mare interes abia recent, deoarece s-a observat că apare în entități clinice, cum ar fi trombocitopenia indusă de heparină (HIT) și sindromul anticorpilor antifosfolipidici (APAS), care au fost definite doar în ultimele două decenii . Scopul prezentei revizuiri este de a trata într-un mod sistemic hemoragia glandei suprarenale.
clasificare, etiologie și fiziopatologie
o problemă de semantică trebuie clarificată. Glandele suprarenale sunt adesea denumite glande suprarenale. În opinia noastră, acest lucru nu este corect, deoarece termenul „suprarenal” se referă la întreaga glandă compusă dintr-o parte corticală și o parte medulară. Suprarenalele se referă strict la partea medulară în care sunt secretate catecholaminele, inclusiv adrenalina. Deoarece sângerarea poate implica întreaga glandă și nu numai partea medulară, credem că este corect să folosim termenul de glandă suprarenală. Un alt aspect important este clasificarea sângerării în monolateral sau bilateral. Acest lucru are o mare importanță în diagnostic și management. În cele din urmă, o altă clasificare se referă la mecanismele cauzale. Acestea pot fi rezumate în 1) locale (tumori, traume, intervenții chirurgicale), 2) sistemice (infecții, stimulare ACTH, stres), 3) ocluzie (tromboză) sau comprimarea venelor suprarenale. Aceasta este o clasificare importantă care indică varietatea și complexitatea cauzelor. Principalele cauze ale sângerării în glandele suprarenale sunt enumerate în tabelul 1.
Tabelul 1. Principalele cauze ale hemoragiei glandei suprarenale.
| 1 |
Sepsis (infecție meningococică) |
| 2 |
traumatisme abdominale și intervenții chirurgicale |
| 3 |
hiperstimulare cu ACTH |
| 4 |
hepatectomie segmentară (monolaterală) |
| 5 |
transplant hepatic (monolateral) |
| 6 |
tulburări hipoxice (nou-născuți) |
| 7 |
terapii anticoagulante |
| 8 |
Thrombosis or occlusion of adrenal and efferent veins (Antiphospholipid antibodies syndrome, Heparin induced Thrombocytopenia, Polycythemia) |
| 9 |
Coronary arteries surgical procedures |
| 10 |
Persistent stressful conditions |
| 11 |
Congenital coagulation disorders |
| 12 |
Rupture of aneurysms or tumors (Fheochromocythoma) |
| 13 |
Adrenal vein eșantionare |
| 14 |
idiopatică |
de interes deosebit sunt cazurile observate după hepatectomie parțială sau transplant hepatic. Vinovatul în aceste cazuri este probabil trauma, procedurile chirurgicale, ligarea sau prelevarea de sânge a venelor suprarenale . În unele cazuri, sângerarea a fost menținută ca fiind secundară trombozei . Deoarece sângerarea în acest caz poate fi monolaterală, de obicei nu există simptome și semne sistemice importante. Rolul trombozei în patogeneza sângerării glandei suprarenale nu este încă clarificat complet. Datorită vascularizării deosebit de bogate existente în glandă, este posibil ca staza datorată obstrucției venei să provoace o presiune crescută în amonte și ruperea vaselor cu extravazarea consecutivă a sângelui. Fiecare glandă primește sânge din arterele mici care derivă din artera frenică inferioară, aorta abdominală și arterele renale .
aceste artere mici perforează capsula și formează un plex sub capsular bogat de arteriole. Arteriolele iradiază de-a lungul” zona fasciculata „până la” zona reticularis ” unde formează un plex profund cunoscut sub numele de barajul cortico-medular. Acest efect ” baraj „se datorează faptului că la trecerea dintre” zona reticularis ” și medulla, venulele prezintă fascicule proeminente de fibre musculare netede înainte de a intra în vena medulară și apoi în vena centrală. Acesta din urmă, pe locul drept, se scurge în vena cava inferioară (IVC) și, pe partea stângă, în vena renală (RV) .
rolul trombozei în patogeneza hemoragiei glandei suprarenale este susținut și de observația că afecțiunea a fost raportată la pacienții cu trombofilie congenitală . Cazurile de sângerare a glandei suprarenale după stimularea ACTH observate în practica clinică sunt de interes extrem. ACTH Intramuscular a fost utilizat pe scară largă acum 20-30 de ani, acum este rar folosit. Este interesant de observat că majoritatea numeroaselor lucrări care se ocupă de hemoragia suprarenală indusă de ACTH au apărut în acea perioadă. S-a dovedit chiar și la animalul experimental că stimulul masiv ACTH a crescut fluxul sanguin către glandele suprarenale .
datorită vascularizării bogate a glandei, este posibil să apară extravazarea. Cazurile sporadice de hemoragie suprarenală observate în condiții de stres susținut au probabil aceeași origine. Suntem conștienți de un singur caz de hemoragie suprarenală care apare la un pacient cu hemofilie. Pacientul a fost un nou-născut care a prezentat un hematom al glandei renale drepte care a provocat anemie, dispnee, distensie abdominală. Sonografia abdominală a fost diagnostic. Terapia de substituție adecvată a avut succes . Un alt pacient cu hemofilie A a avut un anevrism al unei vene suprarenale care a fost confundat cu o tumoare .
contrar rarității observate pentru tulburările hemoragice congenitale, hemoragia glandei suprarenale a fost raportată frecvent în timpul terapiei anticoagulante atât cu heparină, cât și cu medicamente cumarinice . O formă specială de hemoragie a glandei suprarenale a fost descrisă la nou-născuți . Sunt deosebit de predispuși nou-născuții care se află sub proceduri de oxigenare a membranei extracorporale (ECMO).
un aspect important în acest sens este rolul dublu pe care heparina îl are în sângerarea glandei suprarenale. Poate fi secundar utilizării prelungite a heparinei intravenoase care provoacă sângerare, dar ar putea fi și rezultatul unei trombocitopenii induse de heparină (HIT) cu tromboză consecutivă a venelor suprarenale sau renale . Sepsisul a fost adesea raportat în trecut ca o cauză a hemoragiei glandei suprarenale, cu o consecință a insuficienței glandei catastrofale . Din păcate, evenimentul poate avea loc chiar și astăzi .
pe lângă cazurile care pot fi atribuite unei cauze specifice, unele rapoarte se referă la hemoragie spontană sau idiopatică. Existența acestei forme nu este încă dovedită, deoarece absența riscului sau a condițiilor de declanșare nu au fost întotdeauna excluse .
diagnostic
diagnostic suspiciunea de sângerare a glandei suprarenale poate fi relativ ușoară în cazul implicării bilaterale. Dimpotrivă, poate fi dificil din cauza manifestării clinice și de laborator nespecifice, în cazul sângerării monolaterale. Dureri abdominale vagi care radiază spre flanc, greață, vărsături, hipotensiune arterială, istoric pozitiv pentru traume, intervenții chirurgicale recente, afecțiuni sistemice ca HIT și APAS, sunt constatări frecvente (Tabelul 2). Din punct de vedere al Laboratorului, hipohiponatremia, hiperkaliemia și creșterea bunului sunt cele mai frecvente constatări. Diagnosticul cel mai critic se referă la sângerarea monolaterală vs bilaterală. Din motive clinice, formele monolaterale sunt de obicei asociate cu traume și proceduri chirurgicale. Dimpotrivă, formele bilaterale sau masive sunt secundare sepsisului, stimulării ACTH prelungite, HIT sau APAS, și anume condițiilor sistemice (tabelele 3,4). Sonografia, CAT și / sau RMN sunt diagnostice (figura 1,2). Pisica dezvăluie o masă izointensă sau hipointensă. Trebuie amintit că, înainte de introducerea tehnicilor image, marea majoritate a cazurilor de hemoragie suprarenală monolaterală au fost diagnosticate la autopsie sau în timpul intervenției chirurgicale exploratorii .
Tabelul 2. Valoarea semnelor, simptomelor și istoricului trecut recent în diagnosticul hemoragiei glandei suprarenale.
intervenții chirurgicale abdominale recente, HIT, APAS, policitemie
dureri abdominale
dureri de spate și flanc
dureri toracice
slăbiciune
greață, vărsături
hipotensiune arterială
anorexie
febră
rigiditate abdominală și revenire
confuzie mentală
hipotermie
șoc
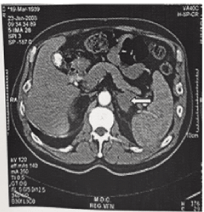
Figura 1. Imagine de pisică a unei hemoragii a glandei suprarenale din stânga. Glanda mărită este indicată de o săgeată. Pacientul a avut sindrom de anticorpi antifosfolipidici (APAS) și a prezentat o recuperare.
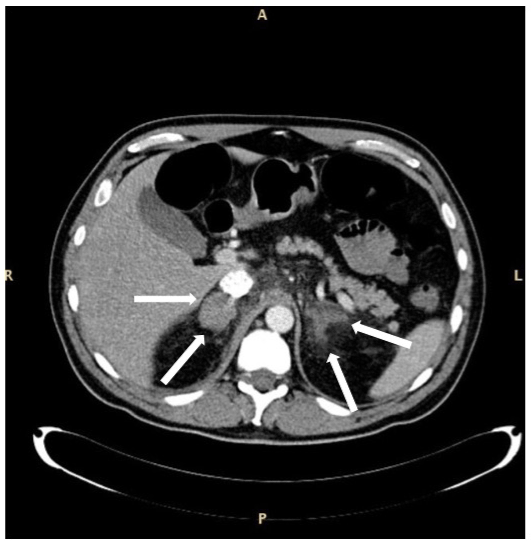
Figura 2. CAT de hemoragie bilaterală a glandei suprarenale la un pacient cu sepsis și sindrom mielodisplazic cu exces de blaști de tip 1. Glandele lărgite sunt indicate prin săgeți. Aspectul glandei drepte pare mai uniform în comparație cu cel al celei stângi. Pacientul a supraviețuit.
Tabelul 3. Mecanismele patogenetice ale hemoragiei glandei suprarenale.
|
1. Daune Primitive sau directe |
2. Daune secundare datorate trombozei venelor eferente |
3. Idiopatică |
|
Sepsis |
lovit |
|
|
administrarea ACTH |
apa |
|
|
hipoxemie (nou-născut) |
trombofilie congenitală |
|
|
traumatisme locale sau intervenții chirurgicale |
policitemie |
Tabelul 4. Diagnosticul diferențial al tipurilor de hemoragie suprarenală.
|
Monolateral |
bilaterale |
|
adesea asimptomatice sau paucisimptomatice |
întotdeauna clar simptomatic |
|
adesea un raport incidental |
Sepsis |
|
complicarea chirurgiei renale |
HIT, apa |
|
complicarea chirurgiei vezicii biliare |
administrarea ACTH |
contrar a ceea ce se întâmplă pentru sângerare în alte glande endocrine, sângerare într-o glandă suprarenală și, în special în caz de implicare bilaterală, modificări sistemice, adesea acute, devin imediat evidente (letargie, confuzie mentală, hipotensiune arterială, astenie severă, șoc).
Management
abordarea variază în funcție de gravitatea afecțiunii. Deoarece leziunea monolaterală este de obicei benignă în evoluție, îndepărtarea chirurgicală trebuie limitată doar la cazurile în care există, pe un control al pisicii, o creștere a dimensiunii masei. Formele bilaterale necesită administrarea promptă a cortizonului și supravegherea strictă a ionilor. Tensiunea arterială trebuie menținută cu diluanți plasmatici și fluide. Pot fi necesare măsuri specifice în anumite cazuri (de exemplu, antibiotice în caz de sepsis).
prognosticul
prognosticul este variabil, în funcție de extinderea implicării, monolateral sau bilateral. Implicarea monolaterală are de obicei un prognostic bun chiar și fără terapie, dar pentru pacienții cu tulburări de coagulare. Hemoragia bilaterală, masivă este un eveniment acut, grav asociat în trecut cu decese frecvente. Procedurile recente de diagnostic ca cat sau RMN au permis un diagnostic prompt, îmbunătățind astfel prognosticul. Decesele sunt acum rare.
concluzii
prima observație privind sângerarea glandelor suprarenale se referă la raritatea evenimentului în rândul tulburărilor congenitale de sângerare. Doar un pacient cu hemofilie A a fost raportat .
acest lucru este mai mult atunci când se consideră că acești pacienți sunt în prezent investigați frecvent prin CAT sau RMN. Este probabil ca hemoragiile minore suprarenale mari la pacienții cu deficit congenital de factor de coagulare să rămână nedetectate din cauza celor mai importante manifestări de sângerare evidentă (hematurie, hematoame, hemartroză, sângerare gastro-intestinală) observate la acești pacienți. Dimpotrivă, terapia anticoagulantă poate fi asociată cu sângerarea glandei suprarenale. Ambele medicamente cu heparină și cumarină au fost implicate . Cu toate acestea, trebuie amintit că o cauză importantă a sângerării glandei suprarenale este ruperea arterelor mici sau a capilarelor secundare afectării fluxului sanguin datorită obstrucțiilor trombotice din venele suprarenale. Deoarece tromboza este excepțională în tulburările congenitale de sângerare , acest lucru ar putea explica, de asemenea, raritatea sângerării glandei suprarenale în tulburările congenitale de coagulare.
această lipsă de observație poate indica faptul că patogeneza sângerării glandei suprarenale se datorează adesea ocluziei trombotice a venei centrale cu stază în amonte și sângerare datorată ruperii vaselor arteriale mici. Acest lucru se întâmplă în cazurile actuale de hemoragie a glandei suprarenale din cauza loviturilor și a APAS. Cazurile post-chirurgicale sau post-traume se datorează probabil deteriorării directe a vaselor venoase și arteriale fără stază din cauza ocluziilor venelor. În cazurile vechi datorate hiperstimulării suprarenale secundare administrării ACTH, a fost implicată o deteriorare directă a celulelor. Aceeași deteriorare directă a fost implicată și în nou-născutul prematur, hipoxic, în timpul încercării terapiei de oxigenare .
este interesant de observat că mecanismul patogenetic poate fi variat, dar rezultatul este același, și anume distrugerea țesutului glandei cu eșec în consecință. Sângerarea poate implica diferite zone ale glandei (cortex sau medulla), cu scăderea discrepantă a hormonilor. Deoarece acțiunea principală a hormonilor glandei suprarenale (aldosteron, adrenalină etc.) controlează tensiunea arterială, deficiența lor provoacă hipotensiune și șoc. Aceasta poate fi acută, subacută sau cronică în funcție de rata și gradul de afectare suprarenală. Cazurile recente observate în timpul HIT sau APAS și datorită ocluziei trombotice a venelor suprarenale cu stază și congestie în amonte au primit interesul clinicienilor. Este important astăzi, în concursul acestor sindroame imunologice, să acordăm atenția cuvenită semnelor și simptomelor abdominale și durerii de flanc, greață, vărsături, hipotensiune, slăbiciune. În prezența oricăruia dintre aceste semne și simptome, este absolut indicată o investigație radiologică a glandelor suprarenale.
chiar și cazurile observate în policitemie se datorează probabil drenajului venos afectat sau trombozei datorate hiperviscozității sângelui . Rolul realizat de obstrucțiile venoase este un nou element patogenetic în studiul și gestionarea hemoragiei glandei suprarenale. Medicii care îngrijesc pacienții cu HIT sau apa trebuie să fie atenți cu privire la posibilitatea ca astfel de afecțiuni să fie responsabile de sângerarea glandei suprarenale. Este posibil ca chiar și așa-numitele cazuri idiopatice de hemoragie a glandei suprarenale să reprezinte cazuri nerecunoscute din cauza trombozei.
mulțumiri
lucrarea a fost realizată în conformitate cu Convenția de la Helsinki. Acest studiu a fost susținut în parte de”Associazione Emofilia ed altre coagulopie delle Tre Venezie”.
- Girolami A, Luzzatto G, Varvarikis C, Pellati D, Sartori R, și colab. (2005) principalele manifestări clinice ale unei diateze hemoragice: un aspect adesea ignorat al istoricului medical și chirurgical. Hemofilie 11: 193-202.
- Editorial (1966) hemoragie suprarenală și anticoagulante. Br Med J 19: 693-694.
- Vella a, Nippoldt TB, Morris JC 3rd (2001) hemoragie suprarenală: o experiență de 25 de ani la Clinica Mayo. Mayo Clin Proc 76: 161-168.
- Dahlberg PJ, Goellner MH, PEHLING GB (1990) insuficiență suprarenală secundară hemoragiei suprarenale. Două rapoarte de caz și o revizuire a cazurilor confirmate prin tomografie computerizată. Arch Med Intern 150: 905-909.
- Miele V, Patti G, Cappelli L, Calisti A, Valenti M (1994) . Radiol Med 87: 111-117.
- Arthur CK, Grant SJ, Murray WK, Isbister JP, Stiel JN și colab. (1985) insuficiență suprarenală acută asociată heparinei. Aust N Z J Med 15: 454-455.
- Bakaeen FG, Walkes JC, Reardon MJ (2005) trombocitopenie indusă de heparină asociată cu hemoragie suprarenală bilaterală după operația de bypass coronarian. Ann Thorac Surg 79: 1388-1390.
- Caron P, Chabannier MH, Cambus JP, Fortenfant F, Otal F și colab. (1988) insuficiență suprarenală definitivă datorată hemoragiei suprarenale bilaterale și sindromului antifosfolipidic primar. J Clin Endocrinol Metab 83: 1437-1439.
- Delhumeau a, Houet JF, Bourrier P, Bukowski JG, Granry JC (1989) trombocitopenie indusă de heparină complicată de hematomul glandelor suprarenale și insuficiența suprarenală acută. Ann Fr Anesth Reanim 8: 656-658.
- Echi-niz a, Diz-Lois F, Pellicer c, Sanmart-N-J, su-n-o-niz Dono I și colab. (1992) . Un Med Interna 9: 189-191.
- Kurtz LE, Yang S (2007) hemoragie suprarenală bilaterală asociată cu trombocitopenie indusă de heparină. Am J Hematol 82: 493-494.
- l TH, Wechsler B, Piette JC, Doumith R, Bellin MF și colab. (1993) . Presse Med 22: 249-254.
- Presotto F, Fornasini F, Betterle C, Federspil G, Rossato M (2005) insuficiență suprarenală acută ca simptom heralizant al sindromului antifosfolipidic primar: raportul unui caz și revizuirea literaturii. EUR J Endocrinol 153: 507-514.
- Reverdy F, Freichet M, Grozel JM, Tassin C, Pirio V (2013)tromboză suprarenală hemoragică bilaterală în urma trombocitopeniei induse de heparină tip 2: o cauză necunoscută a șocului. Annales francaises d ‘ anesth oktsie et de reanimare 32: 206-207.
- Rosenberger LH, Smith PW, Sawyer RG, Hanks JB, Adams RB și colab. (2011) hemoragie suprarenală bilaterală: cauza nerecunoscută a colapsului hemodinamic asociată cu trombocitopenia indusă de heparină. Crit Îngrijire Med 39: 833-838.
- Saleem n, Khan M, Parveen s, Balavenkatraman A (2016) hemoragie suprarenală bilaterală: o cauză a colapsului hemodinamic în trombocitopenia indusă de heparină. BMJ caz Rep 10.
- Santonastaso m, Bovo P, Colaceci R, Corbanese U, Ruga P (1993) insuficiență suprarenală acută datorată necrozei hemoragice suprarenale secundare trombocitopeniei induse de heparină. Recenti Prog Med 84: 687-690.
- Warkentin TE, Safyan EL, Linkins LA (2015) trombocitopenie indusă de heparină prezentându-se ca hemoragii suprarenale bilaterale. N Engl J Med 372: 492-494.
- Gouliamos AD, Metafa A, Ispanopoulou SG, Stamatelopoulou F, Vlahos LJ și colab. (2000) hematom suprarenal drept după hepatectomie. Radiologie Europeană 10: 583-585.
- Hochheim B, Liedloff H, Franke J (1985) . Beitr Orthop Traumatol 32: 287-289.
- Ikekpeazzu n, Bonadies JA, Sreenivas VI (1996) hemoragie suprarenală bilaterală acută secundară călătoriei cu camionul dur. J Emerg Med 14: 15-18.
- Lehrberg a, Kharbu B (2017) hemoragie unilaterală izolată a glandei suprarenale în urma coliziunii autovehiculelor: un raport de caz și o revizuire a literaturii. J Med Caz Rep 11: 358.
- Liessi G, Sandini F, Semisa M, Spaliviero B (1988) . Radiol Med 76: 610-613.
- Rao RH (1995) hemoragie suprarenală masivă bilaterală. Med Clin Nord Am 79: 107-129.
- Sutherland FW, Naik SK (1996) insuficiență suprarenală acută după grefarea bypass-ului arterei coronare. Ann Thorac Surg 62: 1516-1517.
- Winter AG, Ramasamya R (2014) hemoragie suprarenală bilaterală datorată trombocitopeniei induse de heparină după nefrectomie parțială-un raport de caz. F1000Res 3: 24.
- Hannah-Shmouni F, Demidowich A, Alves BR, Paluch GD, Margarita D, Lysikatos C, și colab. (2017) Managementul aldosteronismului primar la pacienții cu hemoragie suprarenală după prelevarea venei suprarenale: o scurtă trecere în revistă cu cazuri ilustrative. J Clin Hypertens (Greenwich) 19: 1372-1376.
- Tattersall TL, Thangasamy IA, Reynolds J (2014) hemoragie suprarenală bilaterală asociată cu trombocitopenie indusă de heparină în timpul tratamentului cu gangrena Fournier. BMJ Case Rep.
- Bhandari s, Agito K, Krug E (2016) hemoragie suprarenală bilaterală în policitemia vera. J Comunitate Hosp Intern Med Perspect 6: 32416.
- Williams PL, Warwick R. (editori) (1980) Anatomia lui Gray. Churchill Livingstone, Edinburgh, ediția a 36-a, pag. 1456.
- Brill PW, Jagannath A, Winchester P, Markisz JA, Zirinsky K (1989) hemoragie suprarenală și tromboză venoasă renală la nou-născut: imagistica MR. Radiologie 170: 95-98.
- Leret N, Cortey A, Maillard C, Rouabah M, HASCO inkt JM și colab. (2001) . Arch Pediatr 8: 1222-1225.
- Dunlap SK, Meiselman MS, Breuer RI, Panella JS, Ficho TW și colab. (1989) hemoragie suprarenală bilaterală ca o complicație a perfuziei intravenoase cu ACTH la doi pacienți cu boală inflamatorie intestinală. Am J Gastroenterol 84: 1310-1312.
- Marcus HI, Connon JJ, Stern HS (1986) hemoragie suprarenală bilaterală în timpul tratamentului cu ACTH al colitei ulcerative. Raportul unui caz și revizuirea literaturii. Dis Colon Rect 29: 130-132.
- le Pommelet c, Durand P, Laurian Y, Devictor D (1998) hemofilia A: două cazuri care prezintă caracteristici neobișnuite la naștere. Hemofilie 4: 122-125.
- Sleightholm R, Wahlmeier s, Carson JS, Drincic A, Lazenby A, și colab. (2016) anevrismul masiv al venei suprarenale care imită o tumoare suprarenală la un pacient cu hemofilie A: un raport de caz și o revizuire a literaturii. J Med Caz Rep 10: 343.
- Ognibene AJ, McBride H (1987) hemoragie suprarenală: o complicație a terapiei anticoagulante-un istoric de caz. Angiologie 38: 479-483.
- Rao RH, VAGNUCCI AH, Amico JA (1989) hemoragie suprarenală masivă bilaterală: recunoaștere și tratament precoce. Ann Intern Med 110: 227-235.
- Scully RE, Mark EJ, McNeely WF (1989) înregistrări de caz ale Spitalului General din Massachusetts. N Engl J Med 321: 1595-1603.
- Ausserer O, Ortore PG, Sarra a, von Fioreschy G (1983) hemoragie suprarenală la nou-născut. Prog Pediatr Surg 16: 107-111.
- Heyman s, Treves s (1979) hemoragie suprarenală la nou-născut: diagnostic scintigrafic. J Nucl Med 20: 521-523.
- SIVIT CM, scurt BL, Revenis ME, Rebolo LC, Brown-Jones C, și colab. (1993) hemoragie suprarenală la sugarii supuși ECMO: prevalență și semnificație clinică. Pediatr Radiol 23: 519-521.
- Khwaja J (2017) hemoragie suprarenală bilaterală în fundalul sepsisului Escherichia coli: un raport de caz. J Med Caz Rep 11: 72.
- Dhawan N, Bodukam VK, Thakur K, Singh a, Jenkins D, și colab. (2015) hemoragie suprarenală bilaterală idiopatică la un bărbat de 63 de ani: un raport de caz și o revizuire a literaturii. Cazul Rep Urol 2015: 503638.
- Girolami A, Ruzzon E, Fabris F, Varvarikis C, Sartori R și colab. (2006) infarct miocardic și alte ocluzii arteriale la pacienții cu hemofilie A. O evaluare cardiologică a tuturor celor 42 de cazuri raportate în literatură. Acta Hematol 116: 120-125.
- Girolami a, Ruzzon E, Tezza F, Scandellari R, Vettore S (2006) tromboza arterială și venoasă în tulburări rare de sângerare congenitală: o revizuire critică. Hemofilie 12: 345-351.