näköjärjestelmä kehittyy eri merkkipaalujaksojen aikana varhaislapsuudessa; kaikki eivät kuitenkaan pysty hankkimaan tai hallitsemaan monimutkaisia visuaalisia taitoja.1-3 tutkimuksen mukaan 25 prosentilla alakouluikäisistä on näköongelmia, jotka jäävät usein diagnosoimatta.2,3 näköhäiriöiden kanssa kamppailevat lapset saattavat kohdata haasteita luokkahuoneessa, harrastusleikeissä tai urheiluharrastuksissa.
näköhäiriöiden suuren esiintyvyyden ja esiintymistiheyden vuoksi perusterveydenhuollon optikoiden ja muiden terveydenhuollon ammattilaisten olisi käsiteltävä tätä huolenaihetta asianmukaisesti. Varhainen puuttuminen on tärkeää, koska näköongelmat voivat kehittyä aikuisiällä, jos niihin ei puututa aikaisemmin.1-3 tässä artikkelissa tarkastellaan lyhyesti joitakin yleisiä lasten näköhäiriöitä ja käsitellään mahdollisia diagnostisia, hoito-ja hallintastrategioita.
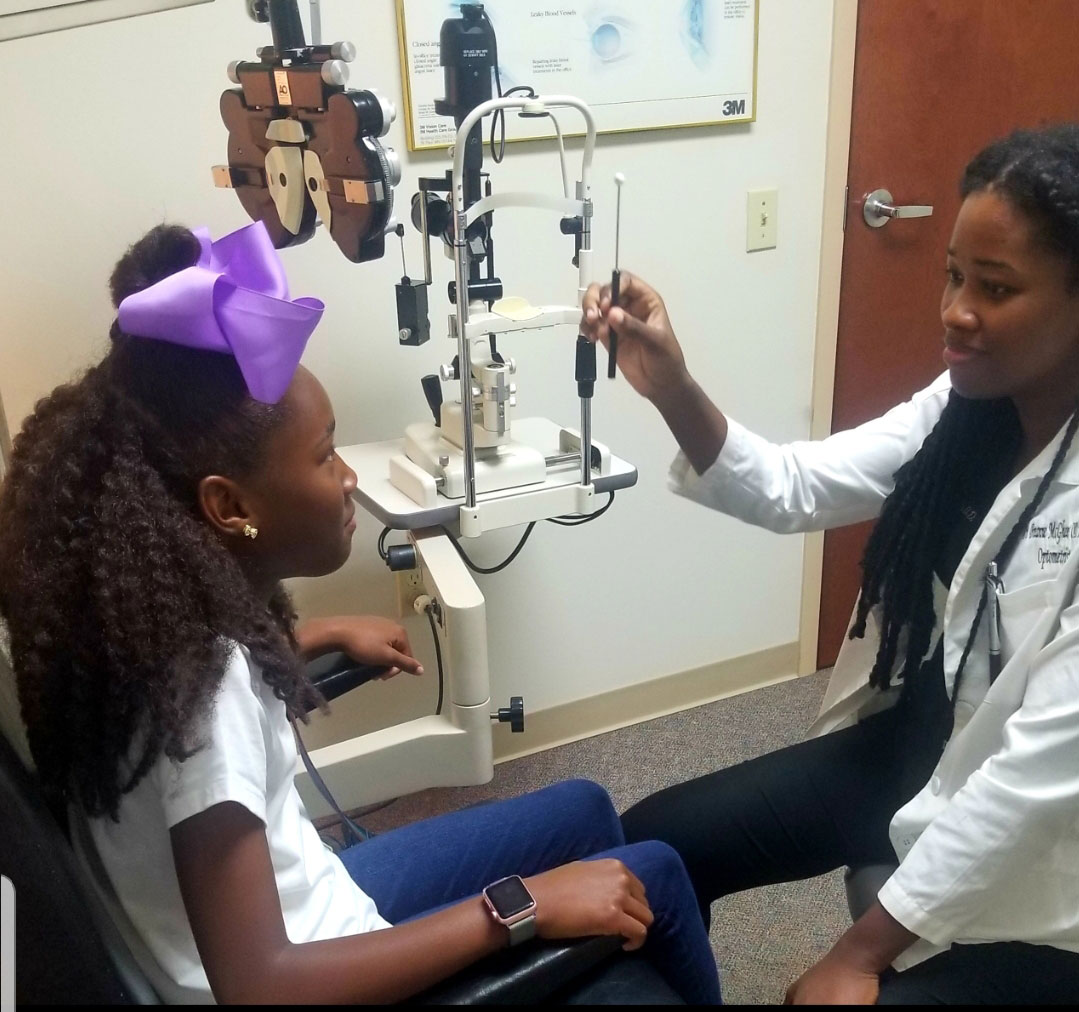
käytä nsuco oculomotor-testiä arvioidaksesi takaa-ajettavia silmänliikkeitä. Klikkaa kuvaa suuremmaksi.
Okulomotorinen toimintahäiriö
tälle yleiselle näköhäiriölle on ominaista poikkeama kiinnittymisessä, sakkadeissa tai silmien liikkeissä.3,4 oireisiin voi kuulua, että lukija menettää paikkansa sivulla, ohittaa sanoja tai sisältörivejä, lukee sanoja uudelleen tai lukee yhden sanan hitaasti kerrallaan.3,5-7 nämä häiriöt häiritsevät sujuvuuden kehitystä ja akateemista motivaatiota.3,6-8 Jos näitä puutteita ei arvioida ja käsitellä asianmukaisesti, ne voivat haitata koulutusta, syvyysnäköä ja urheiluun osallistumista.2,7-9 ajan mittaan potilaille voi kehittyä korvaavia tapoja, kuten pään liikuttaminen tai sormen käyttäminen oppaana lukemisen aikana näköoireiden välttämiseksi.1,2,7,8
on olemassa erilaisia menetelmiä silmän motorisen toiminnan arvioimiseksi.3,4,10 Northeastern State University College of Optometry (NSUCO) oculomotor test on nopea ja tehokas testi tarkistaa brutto oculomotor toiminta.10 Se perustuu neljään parametriin: kyky (kuinka kauan lapsi pysyy tehtävässä), tarkkuus (saccadic tunkeutumiset, refixations harrastuksia ja yli – tai alikengät varten saccades), pään liike ja kehon liike (kyky hallita Moottorin ylivuoto).10
kokeiden suorittamiseksi potilasta ohjeistetaan seuraamaan lähellä pyörivää kohdetta irrottamatta katsettaan siitä.10 Käytä saccadesin kanssa kahta eri kohdetta ja anna potilaan vuorotella katselua niiden välillä vain silloin, kun häntä on ohjeistettu tekemään niin.10 lapsipotilaille kirkkaat ja värikkäät kohteet auttavat ylläpitämään hyvää näköhuomiota.3,4
muita diagnostisia silmän liikemotorisia testejä ovat Developmental Eye Movement (DEM) ja King-Devick, joissa arvioidaan subjektiivisesti lineaarisia visumotorisia taitoja, nopeaa automatisoitua nimeämistaitoa ja visuaalista prosessointinopeutta.6,9,11-13 erityisesti DEM erottaa automotoriset ja silmien liikeradat, kun taas King-Devick-testi ei voi erottaa näitä kahta. Objektiivisesti visagraph (Bernell) ja readalyszer (Bernell) käyttävät video-okulografiaa analysoidakseen mikro-silmän liikkeitä ja arvioidakseen likimääräisen lukuluokan tason.14 tarkkaile jokaisen testin yhteydessä huolellisesti korvaavia pään liikkeitä tai sormiohjaimia antamatta etukäteen ohjeita pään ja käden asettamisesta.4, 11, 14
Näköhoito on valittu hoito silmän motorotorisen toimintahäiriön hoitoon (Taulukko 1).3,4,7 käytä sekventiaalitekniikoita, joilla harjoitetaan sekä silmien karkeaa että hienoa liikettä oikein.3,4,7 jotta nämä tehtävät haastavampaa, harkitse lastaus kunkin tekniikan kohteita, kuten metronomi tai tasapainolauta.3,4,7

Amblyopia
amblyopiaa on kolmea tyyppiä: näkövamma, taittovirhe ja karsastus.15-17 visuaalisen deprivation amblyopian yhteydessä on silmän rakenteellinen tukos, joka estää valon pääsyn, mikä johtaa epäonnistuneeseen visuaaliseen vasteeseen, joka lähetetään aivoihin.16 useat olosuhteet aiheuttavat visuaalista puutetta amblyopia, kuten synnynnäinen kaihi, silmäluomen ptoosi ja sarveiskalvon samentumat.15-17 käsittele raskauttavaa tekijää ensin esteen poistamiseksi ennen tämäntyyppisen amblyopian käsittelemistä hoidolla.15-17
amblyopiaa aiheuttava korjaamaton taittovirhe johtuu siitä, että aivoihin lähetetty näköinformaatio sumenee suurempien taittovirheiden vuoksi.15-17 mitä suurempi taittovirhe, sitä suurempi on amblyopian riski.15-17
tutkiessasi potilasta Etsi vihjeitä, jotka voivat viitata amblyopiaan. Näöntarkkuuden testauksen aikana ne saattavat hitaasti lukea kaavion kirjaimia, yrittää kurkistaa valokuvaa tai poistaa okkluderin, jolloin äänisilmä näkee. Optinen korjaus voi parantaa näöntarkkuutta amblyopisessa silmässä.15-17 kevyet tai joustavat kehykset ovat hyvä suositus lapsille. Pään hihnat tai temppelin kaapelit voivat myös optimoida sopivan istuvuuden. Iskunkestäviä polykarbonaattilinssejä tulee suositella kaikille lapsipotilaille.
paikkaus on toinen tehokas hoitomuoto amblyopiassa, koska se pakottaa aivot vastaanottamaan ja käsittelemään näköinformaatiota amblyopisesta silmästä.18-21 tutkimukset osoittavat, että kaksi tuntia päivässä tapahtuva paikkaus on yhtä tehokas kuin pidemmät paikkausajat.15,17 laastaria voidaan käyttää varmistamaan potilaiden tehokas hoito. Aiemmin tutkimuksissa suositeltiin lähiaktiviteetteja paikkausaikana; uudemmat tutkimukset kuitenkin osoittavat, että potilaat, jotka suorittavat etäaktiviteetteja paikkauksen aikana, ovat yhtä tehokkaita visuaalisessa palautumisessa.15,17
vaihtoehtona paikkaukselle on farmakologinen penalisointi sykloplegisilla aineilla, mikä pakottaa potilaan käyttämään amblyopisesta silmästään saatavaa visuaalista syötettä lähitehtäviin.15-17 atropiinia 1% käytetään yleisesti käytännössä ja se on tuottanut positiivisia tuloksia.21,22 kliiniset tutkimukset osoittavat, että farmakologiset rangaistustulokset ovat samanlaisia kuin pelkkä paikkaus.16,17,21,22 yksi etu tämäntyyppiselle hoidolle on se, että se lisää vaatimustenmukaisuutta helpon asennuksen ansiosta. Se on hyväksi myös lievemmille amblyopian asteille.16, 17 ilmoittaa potilaille mahdollisista näköaistin heikkenemisen oireista ei-amblyooppisessa silmässä ja lisääntyneestä valoherkkyydestä mydriaasin seurauksena.16,17
optista penalisaatiota voidaan käyttää myös silmälasimääräyksen sumentamiseen hyvässä silmässä ja lääkemääräyksen maksimointiin amblyopisessa silmässä.16,17 Bangerter-suodattimet ovat myös vaihtoehtoja, joissa läpikuultava suodatin asetetaan ei-amblyopisen silmän linssin päälle sumentumisen aiheuttamiseksi.15-17 kosmeettisesti ne ovat vähemmän havaittavissa kuin silmälappu, mikä tekee niistä hyvän vaihtoehdon potilaille, jotka ovat ulkonäön omatunto. Jotta nämä hoidot toimisivat, potilaan on käytettävä silmälaseja.15-17
Dikoptista hoitoa on myös saatavilla, jossa potilaat saavat enemmän visuaalista stimulaatiota suuremman kontrastin ja kirkkaampien kuvien avulla amblyopisessa silmässä.16, 23, 24
säännölliset seuranta on tärkeää sen arvioimiseksi, vahvistuuko amblyopinen silmä. Hoitojen parantuminen voi kestää viikkoja ennen kuin mikään edistys paljastuu, ja niiden noudattaminen voi olla vaikeaa. Vaikka useimmilla lapsilla nämä hoitomenetelmät paranevat, kaikki lapsipotilaat eivät reagoi.16,23,24 vastaanotollani hoidamme amblyopiaa ensin ennen karsastusstrategiaa, jos heterotrooppisia tai hypotrooppisia poikkeamia esiintyy.16,23,24
karsastus
American Association for Pediatric Oftalmology and Strabismus-järjestön mukaan tämä tila vaikuttaa hieman yli 3%: iin Yhdysvaltain väestöstä.25 karsastuksen syitä ovat suuret korjaamattomat taittovirheet, pareettiset ekstrasokulaariset lihakset, geneettiset kehityshäiriöt ja trauma.25, 26
asentovirheen asteesta riippuen potilailla voi esiintyä kaksoiskuvan oireita, näön hämärtymistä, päänsärkyä, silmien väsymystä, lukuvaikeuksia ja silmien rasitusta.1, 6 jotkut karsastuspotilaat ovat kuitenkin oireettomia heikomman silmän näkökyvyn heikentymisen ja hallitsevan eli selkeämmän silmän suosimisen vuoksi.25 perinteisesti karsastus amblyopia potilailla on tämän tyyppinen visuaalinen profiili.25, 26
karsastusta voidaan arvioida monilla kliinisillä menetelmillä.25,26 käytä transilluminaattoria tai lähellä kiinnitettävää kohdetta ja tarkkaile silmien liikkeitä kaikissa yhdeksässä pääsuunnassa varmistaaksesi kaikkien ekstrasokulaaristen lihasten asianmukaisen toiminnan ja sen, että molemmat silmät toimivat samanaikaisesti toistensa kanssa.25,26 vaikka jotkin suuret kulmapoikkeamat ovat ilmeisiä, muita hienovaraisia vääristymiä voi olla vaikea havaita.18,25,26
käytä peitetestejä forioiden ja tropioiden tunnistamiseen.26 yksipuolinen peitetesti (cover-uncover-testi) paljastaa tropian olemassaolon, jos lääkäri katsoo silmää, jota ei ole peitetty.6 aikana yksipuolinen kansi testi, karsastava silmä yrittää korjata itse joko siirtämällä sisäänpäin (eksotropia) tai ulospäin (esotropia).26 Alternative cover test (cross-cover test) käytetään katkaisemaan fuusio havaita phoria, kun lääkäri tarkkailee silmä sen jälkeen, kun se on paljastunut.26 mittaamaan poikkeaman suuruutta testin aikana käytetään prismapuomeja tai irtoprismoja. Titrataan tarvittava määrä Prismaa, kunnes liikettä ei näy, sillä okkluderia vaihdetaan vuorotellen silmästä silmään.26
Hirschbergin testi on toinen hyödyllinen kliininen apuväline, joka havaitsee suuntausvirheen suoralla oftalmoskoopilla tai transilluminaattorilla.26 tämän testin aikana tarkastellaan sarveiskalvorefleksiä ja verrataan sen asentoa alla olevaan pupilliin. Normaalisti, sarveiskalvon refleksi pitäisi olla täsmälleen yli oppilas. Jokaista millimetriä kohti, jonka sarveiskalvon refleksi on pois keskipisteestä, se vastaa 22 prisman diopteria poikkeamaa.26
karsastuspotilaan ensimmäinen näkökykyä korjaava vaihtoehto on silmälasit näöntarkkuuden, stereopsiksen ja silmien linjauksen parantamiseksi.26 Plus linssit mukautuva esotropia tapauksissa voi auttaa tarkennus ja visuaalinen epämukavuus oireita.25-27 muuta hoitovaihtoehtoa ovat prismat, näköhoito ja paikkaus.18,26
jos silmälasikorjaus tai prismakorjaus ei paranna kohdistusvirhettä, poikkeaman korjaamiseksi on käytettävissä kirurgisia toimenpiteitä.26 Infantile Esotropia Observation Study osoitti, että lapset, joille oli tehty leikkaus kuuden kuukauden iässä, saivat parempia stereoskooppisia tuloksia neljän vuoden iässä kuin lapset, joille tehtiin leikkaus kuuden kuukauden kuluttua.27,28
tarvitaan varhaista puuttumista jatkuviin poikkeamiin, jotka eivät parane silmälaseilla tai muilla ei-invasiivisilla hoitovaihtoehdoilla.26,27 vasta sitten pitäisi harkita leikkausta korjata poikkeama ja parantaa stereopsis kyky.25,26
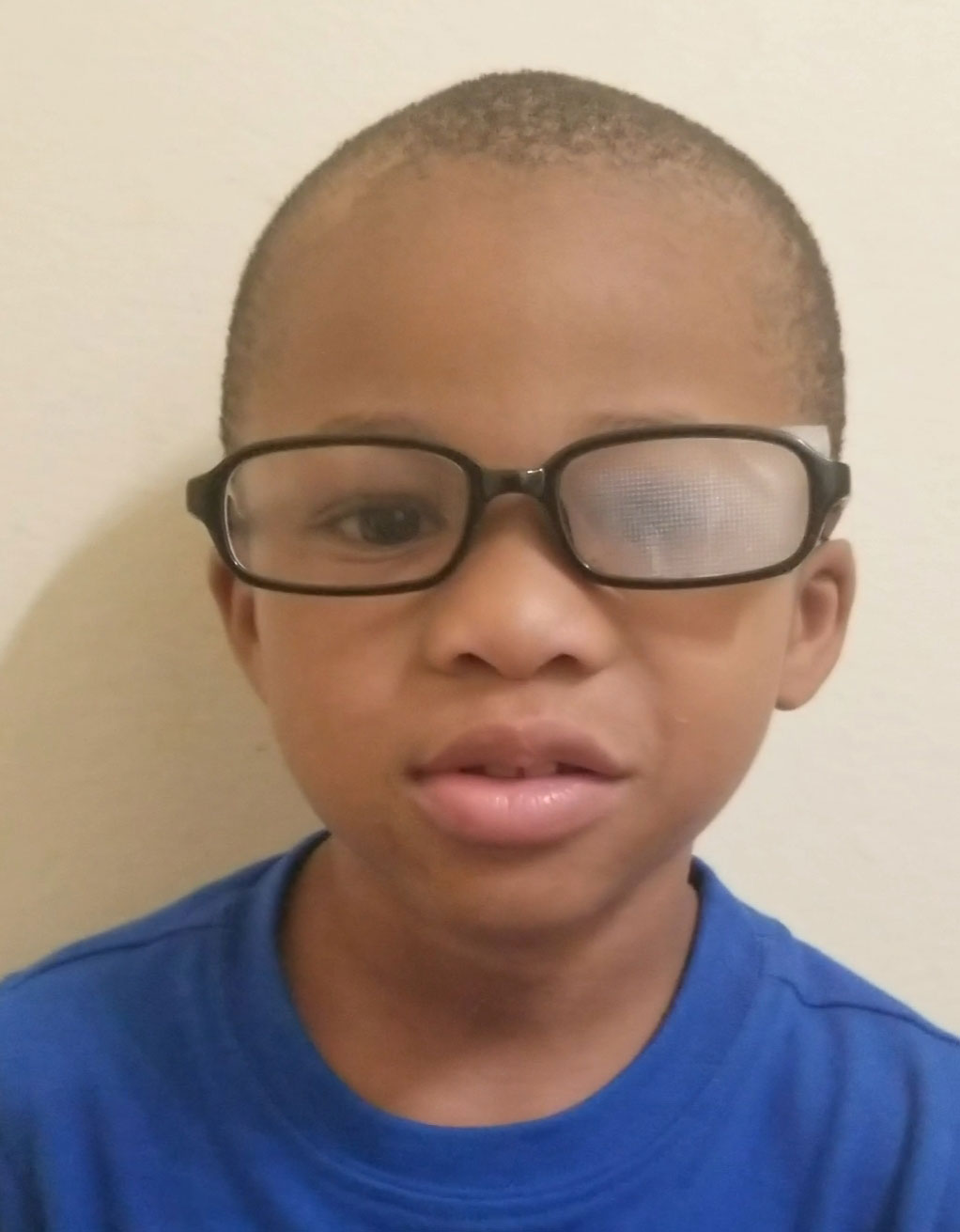
optista rangaistusta voidaan käyttää amblyopian hoitoon. Klikkaa kuvaa suuremmaksi.
mukautuva & Lähentymishäiriöt
kouluikäisille potilaille, erityisesti kolmasluokkalaisille ja neljäsluokkalaisille, joilla on lukivaikeuksia, diagnosoituja oppimisvaikeuksia tai huono koulumenestys, tulee tehdä kattava näkötutkimus, jossa arvioidaan taustalla olevia sopeutumis-ja lähentymisongelmia. Näillä ehdoilla voi olla merkittävä vaikutus lähikatselun kysynnän ja työmäärän kasvuun.1-3, 7
suhdeluvut, jotka alittavat ja ylittävät majoituksen aiheuttaman tavanomaisen konvergenssin majoitusyksikköä kohti (AC/A) – suhteen, 4:1, on yhdistetty kiikarin näköhäiriöihin (Taulukko 2).1,3,7 lisätään phoropter-rutiiniin mukautuva testaus lisäämällä plus-tai miinuslinssejä, kunnes potilas ensimmäisen kerran huomaa selvittämättömän sumenemisen.3 Monocular estimate method (mem) retinoscopy on kiikari testi suoritetaan takana phoropter käyttäen lukukortti, joka voi liittää Kasvot retinoscope. Kuten tavallista retinoskopiaa, neutralisoi ”kanssa” (viiveellä akkommodaatiota) tai ”vastaan” (lyijyä akkommodaatiota) liikettä asianmukaisilla linsseillä, kunnes liikettä ei havaita.1, 3, 7 Muu dynaaminen retinoskopia (esim., Nott) testeillä voidaan tarkistaa akkommodaatiokykyä.1,3,7
Konvergenssivajaus on yleisin lähentymishäiriö, joka vaikuttaa kykyyn säilyttää oikea kiikarin silmän kohdistus lähellä kohdetta ja aiheuttaa näköhäiriöitä lähellä.3,7 arvioi virassa olevien lähentymistaitojen kaltaisia tekniikoita, kuten lähikontvenssia ja fusionaalisia eroavuuksia ja konvergenssikokeita, joilla arvioidaan järjestelmän tehokkuutta.
suositellaan hoitovaihtoehdoiksi korjaavia linssejä, näköhoitoa (Taulukko 3) tai ortopediaa puutteellisten sopeutumis-ja lähentymistaitojen parantamiseksi.1,3,4 lisää erityisesti plus-linssi mukautuvaa toimintahäiriötä varten potilaan tarkennustaitojen parantamiseksi.1,3,4 Vision therapy tekniikoita voidaan ladata kasvavilla plus / miinus linssit tai Prisma määriä.4 tarkkaile suppressiota huolellisesti vergence – hoidon aikana.1,3,4
jos lapsilla on jokin näistä näköhäiriöistä, he saattavat kokea haasteita lukemisen, kirjoittamisen ja tietokoneen käytön aikana, mikä lopulta heikentää heidän koulutuspotentiaaliaan.
ensisijaisina näönhoitajina meillä on velvollisuus puolustaa nuorempia potilaitamme. Meidän on suositeltava kattavia silmätutkimuksia, joissa on huolellinen arviointi näköhäiriöiden esiintymisestä. Jos läsnä, meidän on tarjottava asianmukaisia hoitoja ja neuvottava säännöllisiä seurantoja.
tohtori McGhee harjoittelee Chiasson Eye Centerissä ja Bond Wrotenin silmäklinikalla Louisianassa.
1. American Optometric Association Consensus Panel on Care of the Patient with Accommodative and Vergence Dysfunction. Sopeutumis-ja Lähentymishäiriöt. St. Louis, MO: American Optometric Association; tarkistettu 2017.
2. Schuhmacher H. visio ja oppiminen: Opas vanhemmille ja ammattilaisille. Hamburg: Tredition; 2017.
3. Scheiman M, Wick, B. Clinical Management of Binocular Vision: Heterophoric, Accommodative, and Eye Movement Disorders. Philadelphia, PA: Lippincott Williams & Wilkins; 2013.
4. Damari DA. Vision Therapy for non-Strabismic Binocular Vision Disorders a Evidence-Based Approach. OptoWest; 2013. www.academia.edu/36635747/Vision_Therapy_for_Non-Strabismic_Binocular_Vision_Disorders_A_Evidence-Based_Approach. Accessed kesäkuu 3, 2019.
5. Kulp M, Schmidt P. Kliinisten saccadic-silmänliiketestien suhde esikoululaisten ja ekaluokkalaisten lukemiseen. Optom Vis Sci. 1997;74(1):37-42.
6. Powers M, Grisham D, Riles, P. saccadic tracking skills of poor readers in high school. Optometria. 2008;79(5):228-34.
7. Rouse M. Optometric assessment: visual efficiency problems. In: Scheiman M, Rouse M, toim. Oppimiseen liittyvien näköongelmien optometrinen hallinta. 2. Philadelphia, PA: Mosby Elsevier; 2005: 335-67.
8. Ayton LN, Abel LA, Fricke TR, McBrien NA. Kehityshäiriöitä silmänliiketesti: mitä se oikeastaan mittaa? Optom Vis Sci. 2009;86(6):722-30.
9. Palomo-Álvarez C, Puell, MC. DEM-testillä määritetyn silmänmotorisen skannauksen ja lukuvaikeuksista kärsivien koululaisten kontekstuaalisen lukutestin välinen suhde. Graefes Arch. Clin. Käyt.viim. Oftalmolia. 2009;247(9):1243-9.
10. Maples WC. NSUCO-Silmämotorinen testi. Santa Ana, CA: Optometric Extension Program Foundation; 1995.
11. Garzia RP, Richman JE, Nicholson SB, Gaines CS. A new visual verbal saccade test; developmental eye movement test (DEM). J Am Optom Assoc. 1990;61(2):124-35.
12. Luna B, Velanova K, Geier CF. Silmän liikkeiden hallinnan kehittäminen. Aivotärähdys. 2008;68(3):293–308.
13. Moiroud L, Gerard CL, Peyre H, Bucci MP. Developmental Eye Movement test and dyslexic children: a pilot study with eye movement recordings. PLOS yksi. 2018; 12(9):e0200907.
14. Webber A, Wood J, Gore g, Brown B. DEM-testi, visagraph-silmien liiketallenteet ja lasten lukutaito. Optom Vis Sci. 2011;88(2):295-302.
15. Rouse M, Cooper J, Cotter s, et al. Amblyopiaa sairastavan potilaan hoito: American Optometric Association Optometric Clinical Practice Guidelines. 2004. www.aoa.org/documents/optometrists/CPG-4.pdf. Accessed kesäkuu 3, 2019.
16. Arnold R. amblyopian riskitekijöiden prevalenssi. J Pediatr Oftalmol Karsastus. 2013;50(4):213-7.
17. Jenewein E. Amblyopia: milloin hoitaa, milloin viitata? Rev Optom. 2015;152(12):48-54.
18. Mohney BG, Cotter SA, Chandler DL, et al. Satunnaistetussa tutkimuksessa verrattiin osa-aikaista paikkausta jaksottaisen eksotropian havainnointiin 12-35 kuukauden ikäisillä lapsilla. Silmätaudit. 2015;122(8):1718-25.
19. Lapsipotilaiden Silmäsairauksien Tutkijaryhmä. Keskivaikean amblyopian kliininen profiili alle seitsemänvuotiailla lapsilla. Arch Oftalmol. 2002;120(3):281-7.
20. Lapsipotilaiden Silmäsairauksien Tutkijaryhmä. Lapsipotilailla hoidetun keskivaikean amblyopian kulku: kokemus amblyopian hoitotutkimuksesta. Am J Oftalmoli. 2003;136(4):620-9.
21. Scheiman MM, Hertle RW, Kraker RT ym. Patching vs. atropine hoitoon amblyopia lapsilla vuotiaiden 7-12 vuotta: satunnaistettu tutkimus. Arch Oftalmol. 2008;126(12):1634-42.
22. Lapsipotilaiden Silmäsairauksien Tutkijaryhmä. Atropiinilla hoidetun keskivaikean amblyopian kulku lapsilla: kokemus amblyopian hoitotutkimuksesta. Olen Opthalmol. 2003;136(4):630-9.
23. Wallace D, Chandler DL, Beck RW, et al. Bilateraalisen taittoperäisen amblyopian hoito 3 – <10 – vuotiailla lapsilla. Am J Oftalmoli. 2007;144(4):487-96.
24. Lapsipotilaiden Silmäsairauksien Tutkijaryhmä. Iän vaikutus amblyopian hoitoon lapsilla. Arch Oftalmol. 2011;129(11):1451-7.
25. American Association for Pediatric Oftalmology and Strabismus. Karsastus. Helmikuuta 2019. aapos.org/glossary/strabismus. Accessed kesäkuu 3, 2019.
26. Caloroso EE, Rouse MW, Cotter SA. Karsastuksen kliininen hoito. Boston: Butterworth-Heinemann; 1993.
27. Birch E, Stager D, Wright K, Beck R. the natural history of infantile esotropia during the first six months of life: Pediatric Eye Disease Investigator Group. J AAPOS. 1998;2(6):325-9.
28. Lapsipotilaiden Silmäsairauksien Tutkijaryhmä. Varhaisen esotropian spontaani häviäminen: kokemus synnynnäisestä Esotropian Havainnointitutkimuksesta. Am J Oftalmoli. 2002;133(1):109-18.