układ wzrokowy rozwija się w różnych okresach we wczesnym dzieciństwie; jednak nie każdy jest w stanie nabyć lub opanować złożone umiejętności wzrokowe.1-3 badania pokazują, że 25% dzieci w wieku szkolnym ma problemy ze wzrokiem, które często nie są diagnozowane.2,3 dzieci, które zmagają się z zaburzeniami widzenia, mogą napotkać wyzwania w klasie, zabawach rekreacyjnych lub zajęciach sportowych.
ze względu na dużą częstość występowania i częstość występowania zaburzeń widzenia, Optometry i inni pracownicy służby zdrowia powinni odpowiednio zająć się tą kwestią. Wczesna interwencja ma kluczowe znaczenie, ponieważ problemy ze wzrokiem mogą rozwinąć się w wieku dorosłym, jeśli nie zostaną rozwiązane wcześniej.1-3 w tym artykule krótko omówiono niektóre typowe dziecięce zaburzenia widzenia i omówiono możliwe strategie diagnostyczne, leczenie i zarządzanie.
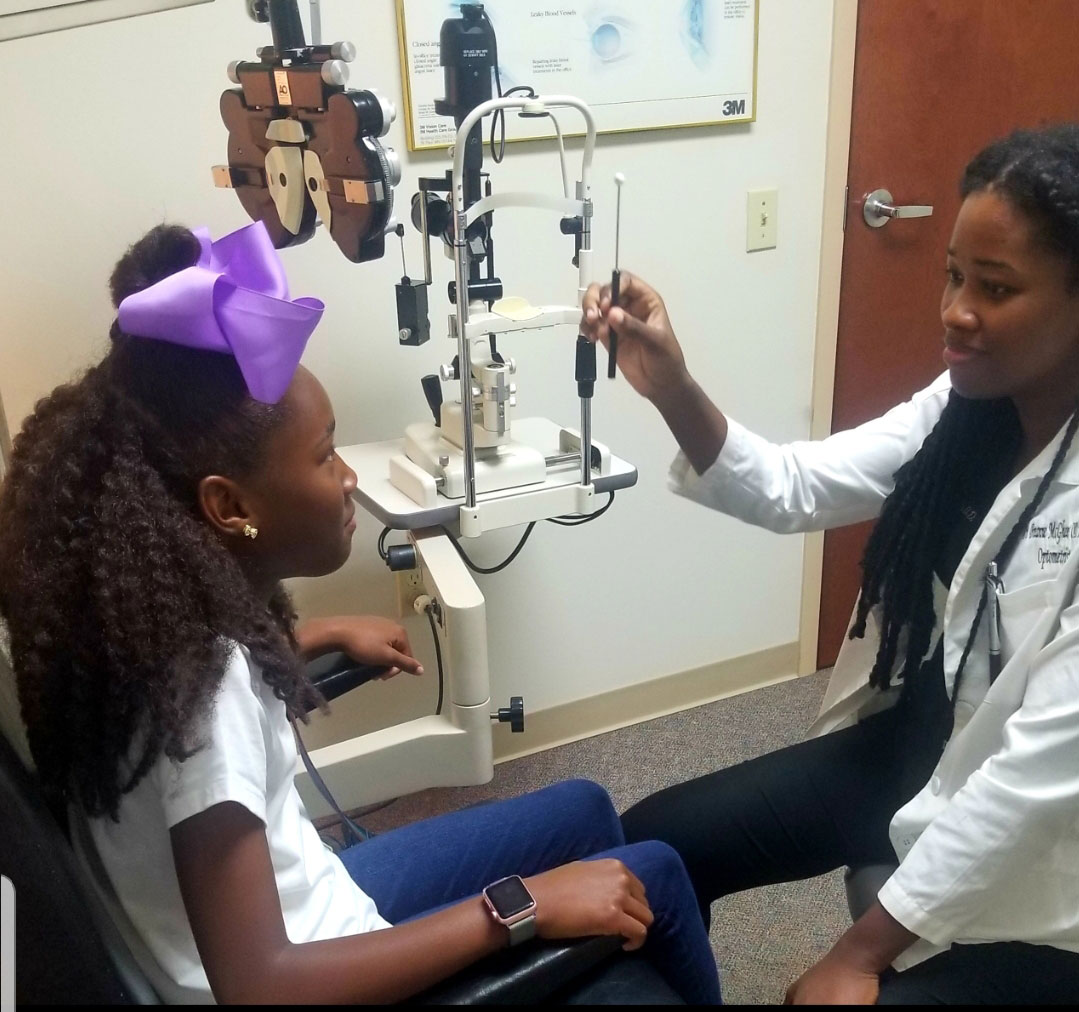
użyj testu okulistycznego nsuco do oceny ruchów gałki ocznej. Kliknij obraz, aby powiększyć.
dysfunkcja gałki ocznej
to powszechne zaburzenie wzroku charakteryzuje się anomalią w fiksacji, saccades lub ruchach oczu.Objawy 3,4 mogą obejmować czytelnika tracącego miejsce na stronie, pomijającego słowa lub linie treści, ponownie czytającego słowa lub czytającego jedno słowo powoli naraz.3,5-7 zakłócenia te zakłócają rozwój płynności i motywację akademicką.3,6-8 jeśli te deficyty nie są właściwie oceniane i leczone, mogą zakłócać uczenie się, percepcję głębi i uczestnictwo w sporcie.2,7-9 z biegiem czasu u pacjentów mogą rozwinąć się nawyki kompensacyjne, takie jak poruszanie głową lub używanie palca jako przewodnika podczas czytania, aby uniknąć objawów wzrokowych.1,2,7,8
istnieją różne metody oceny funkcji gałki ocznej.3,4,10 badanie okulistyczne Northeastern State University College Of Optometry (Nsuco) jest szybkim i skutecznym testem do sprawdzenia funkcji okulistycznej brutto.10 opiera się na czterech parametrach: umiejętność (jak długo dziecko pozostaje z zadaniem), dokładność (intruzje sakkadowe, przeróbki do zajęć i przez nad-lub podciągnięcia do sakkad), ruch głowy i ruch ciała (umiejętność kontrolowania przepełnienia silnika).10
aby wykonać badanie, należy poinstruować pacjenta, aby podążał za zbliżającym się obrotowym celem bez odrywania od niego oczu.W przypadku saccades należy używać dwóch różnych celów, a pacjent ma naprzemienne oglądanie każdego z nich tylko wtedy, gdy zostanie to poinstruowane.10 dla pacjentów pediatrycznych jasne i kolorowe cele pomagają utrzymać dobrą uwagę wzrokową.3,4
Inne diagnostyczne testy okulistyczne obejmują rozwojowy ruch oka (DEM) i King-Devick, które subiektywnie oceniają liniowe umiejętności wizuomotoryczne, szybkie automatyczne nazewnictwo i szybkość przetwarzania wizualnego.6,9,11-13 w szczególności DEM rozróżnia deficyty automatyki i okulistyki, podczas gdy test King-Devick nie może rozróżnić tych dwóch. Obiektywnie, visagraph (Bernell) i readalyzer (Bernell) używają okulografii wideo do analizy ruchów mikro-oka i oszacowania przybliżonego poziomu odczytu.14 przy każdym badaniu należy uważnie obserwować kompensacyjne ruchy głowy lub prowadnice palców bez uprzedniej instrukcji dotyczących pozycjonowania głowy i dłoni.4,11,14
terapia wzroku jest leczeniem z wyboru w przypadku dysfunkcji gałki ocznej (Tabela 1).3,4,7 stosuj techniki sekwencyjne, które prawidłowo trenują zarówno wielkie, jak i drobne ruchy gałki ocznej.3,4,7 aby te zadania były bardziej wymagające, rozważ załadowanie każdej techniki przedmiotami, takimi jak metronom lub tablica równowagi.3,4,7

niedowidzenie
istnieją trzy rodzaje niedowidzenia: zaburzenia widzenia, zaburzenia refrakcji i zeza.15-17 przy niedowidzeniu wzroku występuje strukturalna niedrożność oka, która zapobiega przedostawaniu się światła, co powoduje nieudaną reakcję wzrokową wysyłaną do mózgu.16 kilka Stanów powoduje niedowidzenie niedowidzenia, takie jak wrodzona zaćma, opadanie powiek i zmętnienie rogówki.15-17 traktuj obciążający czynnik najpierw, aby wyeliminować przeszkodę przed zajęciem się tym rodzajem niedowidzenia za pomocą terapii.15-17
nieskorygowany błąd refrakcji powodujący niedowidzenie występuje, ponieważ informacje wizualne wysyłane do mózgu są niewyraźne z powodu większych błędów refrakcji.15-17 im wyższy błąd refrakcji, tym większe ryzyko niedowidzenia.15-17
badając pacjenta, szukaj wskazówek, które mogą sugerować niedowidzenie. Podczas badania ostrości wzroku mogą powoli odczytywać litery na wykresie, próbować zaglądać do fotoperatora lub usuwać okluder, pozwalając dźwiękowemu oku widzieć. Korekcja optyczna może poprawić ostrość wzroku w oku amblyopic.15-17 lekkich lub elastycznych ramek to dobra rekomendacja dla dzieci. Paski na głowę lub kable świątynne mogą również zoptymalizować odpowiednie dopasowanie. Odporne na uderzenia soczewki z poliwęglanu powinny być zalecane wszystkim pacjentom pediatrycznym.
łatanie jest kolejnym skutecznym podejściem do leczenia niedowidzenia, ponieważ zmusza mózg do odbierania i przetwarzania informacji wzrokowych z oka niedowidzącego.Badania 18-21 pokazują, że łatanie przez dwie godziny dziennie jest tak samo skuteczne, jak dłuższe czasy łatania.Można zastosować 15,17 plastrów samoprzylepnych, aby zapewnić pacjentom skuteczne leczenie. Wcześniej badania zalecały aktywność w pobliżu podczas godzin łatania; jednak nowsze badania pokazują, że pacjenci wykonujący czynności na odległość podczas łatania są równie skuteczni w odzyskiwaniu wzroku.15,17
alternatywą dla łatania jest penalizacja farmakologiczna środkami cykloplegicznymi, która zmusza pacjenta do korzystania z danych wizualnych z oka amblyopic do pobliskich zadań.15-17 Atropina 1% jest powszechnie stosowana w praktyce i przyniosła pozytywne wyniki.21,22 badania kliniczne wykazały, że wyniki penalizacji farmakologicznej są podobne do samego łatania.16,17,21,22 jedną z zalet tego typu terapii jest to, że zwiększa ona zgodność dzięki łatwej instalacji. Jest również dobry dla łagodniejszych stopni niedowidzenia.16,17 należy poinformować pacjentów o możliwych objawach zmniejszonej ostrości wzroku w oku nieamplyopowym i zwiększonej nadwrażliwości na światło wtórnej do rozwinięcia źrenicy.16,17
penalizacja optyczna może być również używana do rozmycia recepty w dobrym oku, jednocześnie maksymalizując receptę w oku amblyopic.16,17 filtry Bangerter są również opcjami, w których filtr półprzezroczysty jest umieszczony nad soczewką oka nieamblyopowego, aby spowodować rozmycie.15-17 kosmetycznie są mniej zauważalne niż opaska na oko, co czyni je dobrym rozwiązaniem dla pacjentów, którzy są świadomi wyglądu. Aby te terapie działały, pacjent musi nosić okulary.15-17
dostępne jest również leczenie Dychoptyczne, w którym pacjenci otrzymują większą stymulację wzrokową poprzez większy kontrast i jaśniejsze obrazy w oku amblyopic.16,23,24
regularne badania kontrolne są ważne dla oceny wzmocnienia oka amblyopic. Poprawa terapii może potrwać tygodnie, aby ujawnić jakiekolwiek postępy, a zgodność może być trudna. Podczas gdy większość dzieci wykazuje poprawę w tych podejściach terapeutycznych, nie wszyscy pacjenci pediatryczni reagują.16,23,24 w mojej praktyce leczymy niedowidzenie najpierw przed poddaniem się strategii zeza, jeśli występują odchylenia heterotropowe lub hipotropowe.16,23,24
zez
według Amerykańskiego Stowarzyszenia Okulistyki dziecięcej i zeza, stan ten dotyka nieco więcej niż 3% dzieci w populacji USA.Niektóre przyczyny zeza obejmują duży nieskorektowany błąd refrakcji, paretyczne mięśnie zewnątrzgałkowe, genetyczne zaburzenia rozwojowe i uraz.25, 26
w zależności od stopnia niewspółosiowości, u pacjentów mogą wystąpić objawy podwójne widzenie, niewyraźne widzenie, bóle głowy, zmęczenie oczu, trudności w czytaniu i zmęczenie oczu.1,6 jednak u niektórych pacjentów ze zezem występują bezobjawowe objawy ze względu na tłumienie wzroku słabszego oka i preferencyjne użycie dominującego lub wyraźniejszego oka.Tradycyjnie pacjenci z niedowidzeniem ze zezem mają ten typ profilu wzrokowego.25,26
wiele technik klinicznych może ocenić zeza.25,26 używać transilluminatora lub zbliżonego do celu utrwalającego i obserwować ruchy gałek ocznych we wszystkich dziewięciu kierunkach kardynalnych, aby zapewnić prawidłowe funkcjonowanie wszystkich mięśni zewnątrzgałkowych i że oba oczy pracują ze sobą jednocześnie.25,26 podczas gdy niektóre duże odchylenia kątowe są oczywiste, inne subtelne niewspółosiowości mogą być trudne do wychwycenia.18,25,26
użyj testów okładkowych w celu identyfikacji forii i tropików.26 jednostronny test okładki (cover-uncover test) ujawni obecność tropii, jeśli klinicysta spojrzy na oko, które nie jest zakryte.6 podczas jednostronnego testu okładki oko zez będzie próbowało się skorygować, przesuwając się do wewnątrz (egzotropia) lub na zewnątrz (ezotropia).26 test naprzemiennego przykrycia (cross-cover test) służy do przerwania fuzji w celu wykrycia forii, gdy klinicysta obserwuje oko po odkryciu.26 użyj prętów pryzmatycznych lub luźnych pryzmatów do pomiaru wielkości odchylenia podczas badania. Miareczkować niezbędną ilość pryzmatu, aż nie będzie widać ruchu, ponieważ okluder jest naprzemiennie przełączany z oka na oko.
Test Hirschberga jest kolejnym użytecznym narzędziem klinicznym, które wykrywa niewspółosiowość za pomocą bezpośredniego oftalmoskopu lub transilluminatora.26 podczas tego badania należy przyjrzeć się odruchowi rogówki i porównać jego położenie z podłożem źrenicy. Zwykle odruch rogówki powinien leżeć dokładnie nad źrenicą. Na każdy milimetr, że odruch rogówki jest poza centrum, odpowiada 22 dioptrii pryzmatycznej odchylenia.
pierwszą opcją korekcji wzroku u każdego pacjenta ze zezem powinny być Okulary poprawiające ostrość widzenia, stereopsis i wyrównanie oka.26 Plus soczewki w akomodacyjnych przypadkach esotropia może pomóc z ostrości i wizualne objawy dyskomfortu.25-27 inne opcje leczenia obejmują pryzmaty, terapię wzroku i łatanie.18,26
jeśli korekcja okularowa lub pryzmatyczna nie poprawia niewspółosiowości, dostępna jest interwencja chirurgiczna w celu skorygowania odchylenia.W badaniu obserwacyjnym dotyczącym esotropii u niemowląt wykazano, że u niemowląt, u których przeprowadzono operację w wieku sześciu miesięcy, uzyskano lepsze wyniki stereoskopowe w wieku czterech lat w porównaniu z niemowlętami, u których przeprowadzono operację po sześciu miesiącach.27,28
wczesna interwencja jest wymagana przy stałych odchyleniach, które nie ulegają poprawie w przypadku okularów lub innych nieinwazyjnych metod leczenia.26,27 tylko wtedy należy rozważyć operację, aby skorygować odchylenie i poprawić zdolność stereopsis.25,26
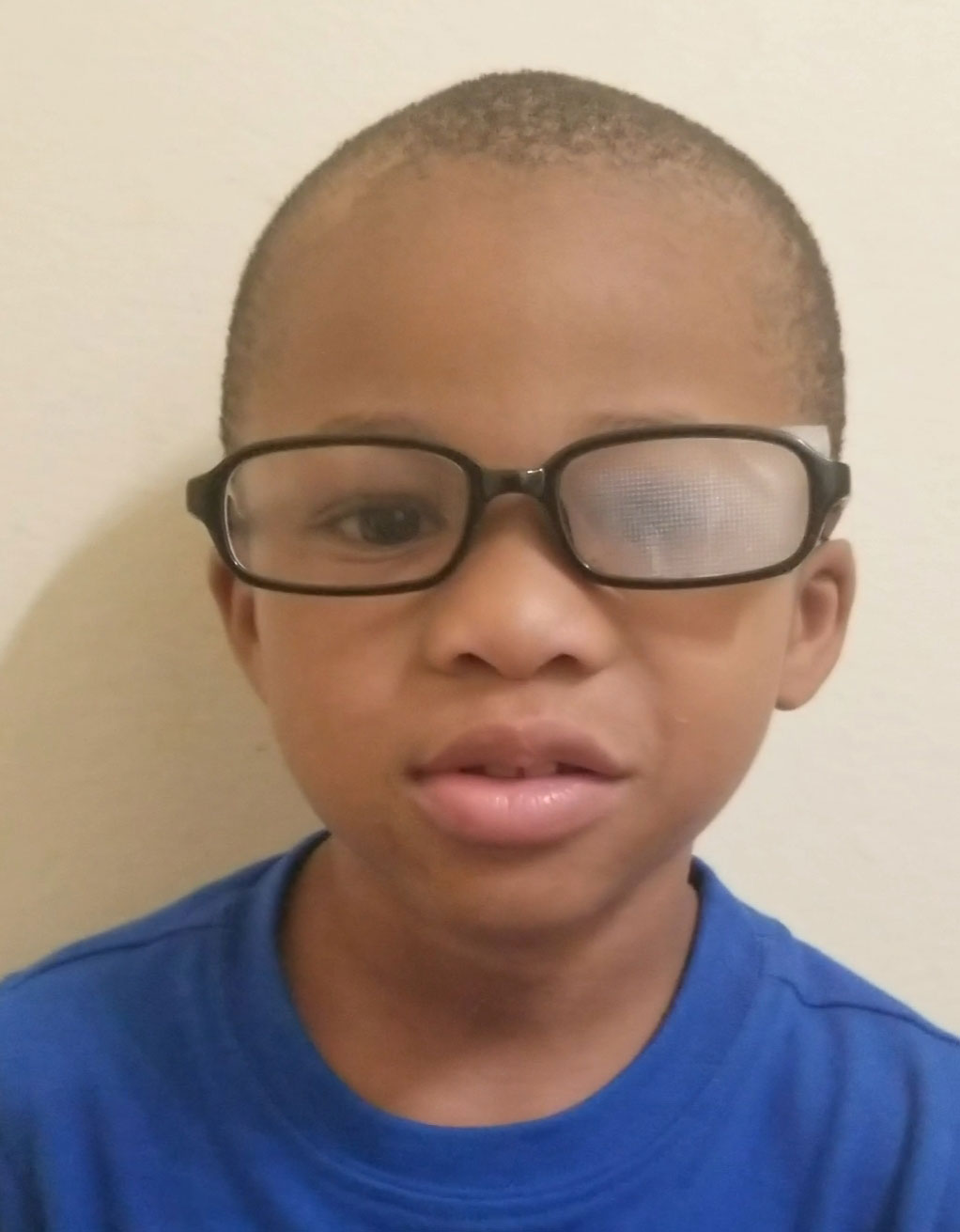
penalizacja optyczna może być stosowana w leczeniu niedowidzenia. Kliknij obraz, aby powiększyć.
akomodacyjne & zaburzenia Vergencji
pacjenci w wieku szkolnym, zwłaszcza trzeci i czwarty klas, którzy mają trudności z czytaniem, zdiagnozowane trudności w uczeniu się lub słabe wyniki w nauce, powinni mieć kompleksowy egzamin wzrokowy w celu oceny podstawowych problemów z akomodacją i vergencją. Warunki te mogą mieć znaczący wpływ na zwiększone zapotrzebowanie na oglądanie w pobliżu i obciążenie pracą.1-3, 7
współczynniki poniżej i powyżej normalnej zbieżności wywołanej przez współczynnik zakwaterowania na jednostkę zakwaterowania (AC / A), 4:1, były związane z zaburzeniami widzenia obuocznego (Tabela 2).1,3,7 Włącz testy akomodacyjne do procedury phoroptera, dodając soczewki plus lub minus, dopóki pacjent nie zauważy nierozwiązanego rozmycia.3 metoda estymacji Monokularowej (ang. Monocular estimate method, MEM) retinoskopia jest badaniem obuocznym wykonywanym za foropterem za pomocą karty odczytu, którą można przymocować do powierzchni retinoskopu. Podobnie jak w przypadku standardowej retinoskopii, neutralizuj za pomocą odpowiednich soczewek ruch” z „(opóźnienie zakwaterowania) lub” przeciw ” (prowadzenie zakwaterowania), dopóki nie zostanie zaobserwowany ruch.1,3,7 Inna retinoskopia dynamiczna (np., Nott) testy mogą sprawdzić możliwości zakwaterowania.1,3,7
niewydolność zbieżności jest najczęstszym zaburzeniem vergence wpływającym na zdolność do utrzymania prawidłowego ustawienia obuocznego oka w pobliżu celu, powodującym dyskomfort wzrokowy w pobliżu.3,7 Oceń umiejętności vergence w biurze za pomocą technik takich jak konwergencja w pobliżu punktu i fusion rozbieżność I testy konwergencji w celu oceny zdolności efektywności tego systemu.
zalecaj soczewki korekcyjne,terapię wzroku (Tabela 3) lub ortoptykę jako opcje leczenia w celu poprawy wadliwych umiejętności akomodacyjnych i vergence.1,3,4 w szczególności dodaj soczewkę plus dla dysfunkcji akomodacyjnej, aby poprawić umiejętności ustawiania ostrości pacjenta.1,3,4 techniki terapii wzroku mogą być ładowane ze zwiększającymi się soczewkami plus / minus lub ilościami pryzmatu.4 uważnie monitorować tłumienie podczas technik terapii vergence.1,3,4
jeśli u dzieci występują którekolwiek z tych zaburzeń widzenia, mogą one doświadczać trudności podczas czytania, pisania i korzystania z komputera, co ostatecznie obniża ich potencjał edukacyjny.
jako dostawcy podstawowej opieki okulistycznej mamy obowiązek wspierać naszych młodszych pacjentów. Musimy zalecić kompleksowe badania oczu z dokładną oceną obecności zaburzeń widzenia. Jeśli jest obecny, musimy zaoferować odpowiednie zabiegi i doradzać regularne kontrole.
Dr McGhee praktykuje w Chiasson Eye Center i Bond Wroten Eye Clinic w Luizjanie.
1. American Optometric Association Consensus Panel on Care of the Patient with Accommodative and Vergence Dysfunction. Dysfunkcja akomodacyjna i Vergence. St. Louis, MO: American Optometric Association; revised 2017.
2. Schuhmacher H. wizja i nauka: Poradnik dla rodziców i profesjonalistów. Hamburg:Tredition; 2017.
3. Scheiman m, Wick, B. Clinical Management of Binokular Vision: Heterophoric, Accommodative, and Eye Movement Disorders. Philadelphia, PA: Lippincott Williams & Wilkins; 2013.
4. Damari DA. Terapia wizyjna w przypadku nie-Zezowatych zaburzeń widzenia obuocznego podejście oparte na dowodach. OptoWest; 2013. www.academia.edu/36635747/Vision_Therapy_for_Non-Strabismic_Binocular_Vision_Disorders_A_Evidence-Based_Approach. Dostęp 3 czerwca 2019.
5. Kulp M, Schmidt P. Związek klinicznego sakkadycznego badania ruchu gałek ocznych z czytaniem w przedszkolach i klasach pierwszych. Optom Vis Sci. 1997;74(1):37-42.
6. Powers M, Grisham D, Riles, P. Saccadic tracking umiejętności biednych czytelników w liceum. Optometria. 2008;79(5):228-34.
7. Rouse M. Ocena Optometryczna: problemy z wydajnością wizualną. W: Scheiman M, Rouse M, eds. Optometric Management of Learning-related Vision Problems. 2.ed. Philadelphia, PA: Mosby Elsevier; 2005: 335-67.
8. Ayton LN, Abel LA, Fricke TR, McBrien NA. Rozwojowy test ruchu oka: co tak naprawdę mierzy? Optom Vis Sci. 2009;86(6):722-30.
9. Palomo-Álvarez C, Puell, MC. Związek między skanowaniem okulomotorycznym określonym przez test DEM a testem czytania kontekstowego u uczniów z trudnościami w czytaniu. Graefes Arch. Clin. Exp. Ophthalmol. 2009;247(9):1243-9.
10. Maples WC. Nsuco badanie okulistyczne. Santa Ana, CA: Optometric Extension Program Foundation; 1995.
11. Garzia RP, Richman JE, Nicholson SB, Gaines CS. Nowy wizualny test saccade; rozwojowy test ruchu oka (DEM). J Am Optom Assoc. 1990;61(2):124-35.
12. Luna B, Velanova K, Geier CF. Rozwój kontroli ruchu gałek ocznych. Mózg Cogn. 2008;68(3):293–308.
13. Moiroud L, Gerard CL, Peyre H, Bucci MP. Rozwojowy test ruchu oczu i dzieci dyslektyczne: badanie pilotażowe z nagraniami ruchu oczu. PLOS 1. 2018; 12(9):e0200907.
14. Webber a, Wood J, Gole G, Brown B. test DEM, visagraph eye movement recordings, and reading ability in children. Optom Vis Sci. 2011;88(2):295-302.
15. Rouse M, Cooper J, Cotter s, et al. Opieka nad pacjentem z niedowidzeniem: American Optometric Association Optometric Clinical Practice Guidelines. 2004. www.aoa.org/documents/optometrists/CPG-4.pdf. Dostęp 3 czerwca 2019.
16. Arnold R. Amblyopia risk factor prevalence. J Pediatr Ophthalmol Zeza. 2013;50(4):213-7.
17. Jenewein E. niedowidzenie: kiedy leczyć, kiedy polecać? Rev Optom. 2015;152(12):48-54.
18. Mohney BG, Cotter SA, Chandler DL, et al. Randomizowane badanie porównujące łatanie w niepełnym wymiarze godzin z obserwacją przerywanej egzotropii u dzieci w wieku od 12 do 35 miesięcy. Okulistyka. 2015;122(8):1718-25.
19. Pediatric Eye Disease Investigator Group. Profil kliniczny umiarkowanej niedowidzenia u dzieci w wieku poniżej siedmiu lat. Arch Ophthalmol. 2002;120(3):281-7.
20. Pediatric Eye Disease Investigator Group. Przebieg umiarkowanej niedowidzenia leczonego łataniem u dzieci: doświadczenia z badania leczenia niedowidzenia. Am J Ophthalmol. 2003;136(4):620-9.
21. Scheiman MM, Hertle RW, Kraker RT i in. Łatanie vs. atropina w leczeniu niedowidzenia u dzieci w wieku od 7 do 12 lat: badanie randomizowane. Arch Ophthalmol. 2008;126(12):1634-42.
22. Pediatric Eye Disease Investigator Group. Przebieg umiarkowanej niedowidzenia leczonych atropiną u dzieci: doświadczenia z badania leczenia niedowidzenia. Am J Opthhalmol. 2003;136(4):630-9.
23. Wallace D, Chandler DL, Beck RW, et al. Leczenie obustronnej niedowidzenia refrakcyjnego u dzieci w wieku od 3 do <10 lat. Am J Ophthalmol. 2007;144(4):487-96.
24. Pediatric Eye Disease Investigator Group. Wpływ wieku na odpowiedź na leczenie niedowidzenia u dzieci. Arch Ophthalmol. 2011;129(11):1451-7.
25. American Association for Pediatric Ophthalmology and Strabismus. Zeza. 26 lutego 2019. aapos.org/glossary/strabismus. Dostęp 3 czerwca 2019.
26. Caloroso EE, Rouse MW, Cotter SA. Leczenie kliniczne zeza. Boston: Butterworth-Heinemann; 1993.
27. Birch E, wyjadacz D, Wright K, Beck R. the natural history of infantile esotropia during the first six months of life: Pediatric Eye Disease Investigator Group. J AAPOS. 1998;2(6):325-9.
28. Pediatric Eye Disease Investigator Group. Samoistne ustąpienie ezotropii we wczesnym stadium: doświadczenie wrodzonego badania obserwacyjnego Esotropia. Am J Ophthalmol. 2002;133(1):109-18.