het visuele systeem ontwikkelt zich gedurende verschillende mijlpaalperiodes in de vroege kinderjaren; echter, niet iedereen is in staat om complexe visuele vaardigheden te verwerven of onder de knie te krijgen.1-3 onderzoek toont aan dat 25% van de lagere school kinderen hebben visie problemen die vaak niet gediagnosticeerd.2,3 kinderen die worstelen met visusstoornissen kunnen uitdagingen tegenkomen in de klas, recreatief spel of sportieve activiteiten.
vanwege de hoge prevalentie en incidentie van visusstoornissen dienen optometristen in de eerstelijnszorg en andere beroepsbeoefenaren in de gezondheidszorg dit zorgwekkende gebied op passende wijze aan te pakken. Vroegtijdige interventie is van cruciaal belang omdat gezichtsproblemen zich op volwassen leeftijd kunnen ontwikkelen als ze niet eerder worden aangepakt.1-3 dit artikel bespreekt kort enkele veel voorkomende pediatrische visusstoornissen en bespreekt mogelijke diagnostische, behandeling-en managementstrategieën.
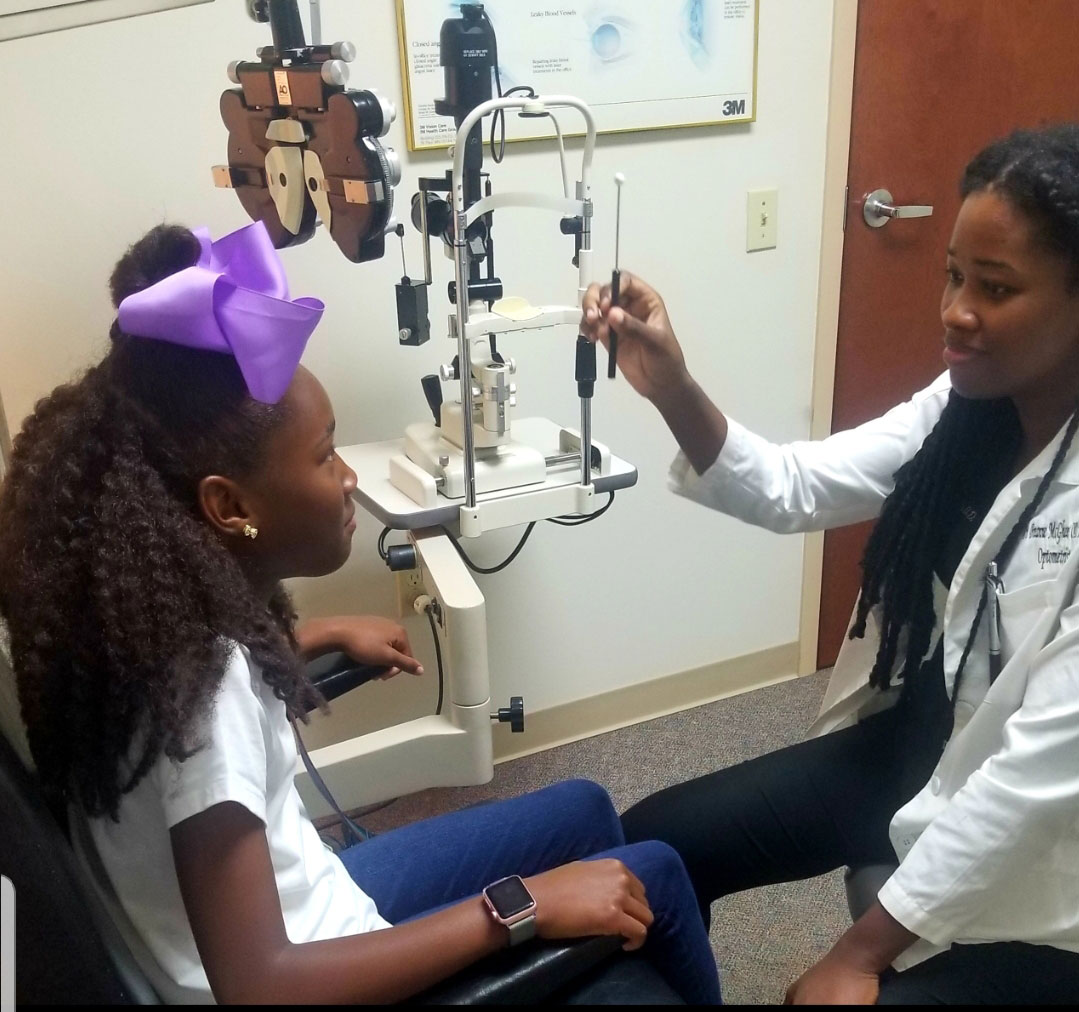
gebruik de nsuco oculomotorische test om pursuit oogbewegingen te beoordelen. Klik op de afbeelding om te vergroten.
oculomotorische disfunctie
deze vaak voorkomende visuele stoornis wordt gekarakteriseerd door een anomalie in fixatie, saccades of pursuit-oogbewegingen.3,4 symptomen kunnen een lezer zijn die zijn plaats op een pagina verliest, woorden of regels van de inhoud overslaat, woorden herlezen of langzaam één woord lezen.3,5-7 deze verstoringen verstoren de vloeiende ontwikkeling en de academische motivatie.3,6-8 als deze tekorten niet goed worden beoordeeld en behandeld, kunnen ze interfereren met educatief leren, diepteperceptie en sportparticipatie.2,7-9 na verloop van tijd kunnen patiënten compenserende gewoonten ontwikkelen, zoals het bewegen van hun hoofd of het gebruik van hun vinger als gids tijdens het lezen, om visuele symptomen te vermijden.1,2,7,8
er bestaan verschillende methoden om de oculomotorische functie te beoordelen.3,4,10 de Northeastern State University College Of Optometry (NSUCO) oculomotorische test is een snelle en effectieve test om de bruto oculomotorische functie te controleren.10 Het is gebaseerd op vier parameters: vermogen (hoe lang het kind blijft met de taak), nauwkeurigheid (saccadic intrusies, refixaties voor achtervolgingen en door over – of onderschoots voor saccades), hoofd-en lichaamsbeweging (vermogen om motorische overloop te controleren).10
voor testdoeleinden, Instrueer de patiënt om een bijna ronddraaiend doelwit te volgen zonder er hun ogen van af te houden.Gebruik bij saccades twee verschillende doelwitten en laat de patiënt deze alleen afwisselend bekijken wanneer de patiënt de instructie krijgt dit te doen.10 voor pediatrische patiënten helpen heldere en kleurrijke doelen om goede visuele aandacht te behouden.3,4
andere diagnostische oculomotorische tests omvatten de Ontwikkelingsoogbeweging (DEM) en de King-Devick, die subjectief lineaire visuomotorische vaardigheden, snelle geautomatiseerde naamgevingsvaardigheden en visuele verwerkingssnelheid evalueren.6,9,11-13 specifiek, de DEM onderscheidt automaticiteit en oculomotorische tekorten, terwijl de koning-Devick test niet kan onderscheiden van de twee. Objectief gezien gebruiken de visagraph (Bernell) en readalyzer (Bernell) video-oculografie om micro-oculaire bewegingen te analyseren en een schatting te maken van een geschatte leesgraden.14 let bij elke test zorgvuldig op compenserende hoofdbewegingen of vingergeleiders, zonder vooraf instructies te geven over de positionering van het hoofd en de hand.4,11,14
Visietherapie is de voorkeursbehandeling voor oculomotorische dysfunctie (Tabel 1).Gebruik sequentiële technieken die zowel grove als fijne oculomotorische bewegingen goed trainen.3,4,7 om deze taken uitdagender te maken, overweeg het laden van elke techniek met punten zoals een metronoom of balance board.3,4,7

amblyopie
er zijn drie soorten amblyopie: visuele deprivatie, brekingsfout en scheelzien.15-17 met visuele ontbering amblyopia, is er een structurele obstructie van het oog die licht verhindert om binnen te gaan, resulterend in een mislukte visuele reactie die naar de hersenen wordt verzonden.Verscheidene voorwaarden veroorzaken visuele ontbering amblyopie, zoals aangeboren cataract, ooglid ptosis en corneale opaciteiten.15-17 behandel de belastende factor eerst om de obstructie te elimineren voorafgaand aan het aanpakken van dit type amblyopie met therapie.15-17
ongecorrigeerde brekingsfout die amblyopie veroorzaakt, treedt op omdat de visuele informatie die naar de hersenen wordt gestuurd, wazig is als gevolg van Grotere brekingsfouten.15-17 hoe hoger de brekingsfout, hoe groter het risico op amblyopie.15-17
tijdens het onderzoek van de patiënt, zoek naar aanwijzingen die amblyopie kunnen suggereren. Tijdens het testen van de gezichtsscherpte kunnen ze langzaam de letters op de kaart lezen, proberen om rond de fotoper te gluren of de afsluiter verwijderen, zodat het geluidseye kan zien. Optische correctie kan de gezichtsscherpte in het amblyopische oog verbeteren.15-17 lichte of flexibele frames zijn een goede aanbeveling voor kinderen. Hoofdbanden of tempelkabels kunnen ook een passende pasvorm optimaliseren. Schokbestendige polycarbonaatlenzen moeten aan alle pediatrische patiënten worden aanbevolen. Patching is een andere effectieve behandelingsbenadering bij amblyopie, omdat het de hersenen dwingt visuele informatie van het amblyopische oog te ontvangen en te verwerken.18-21 Studies tonen aan dat patchen voor twee uur per dag is zo effectief als langere patching tijden.15,17 zelfklevende pleisters kunnen worden gebruikt om ervoor te zorgen dat patiënten een effectieve behandeling krijgen. Eerder, studies aanbevolen in de buurt van activiteiten tijdens het patchen uren; echter, meer recent onderzoek toont aan dat patiënten die afstand activiteiten uitvoeren tijdens het patchen zijn zo effectief in visueel herstel.15,17
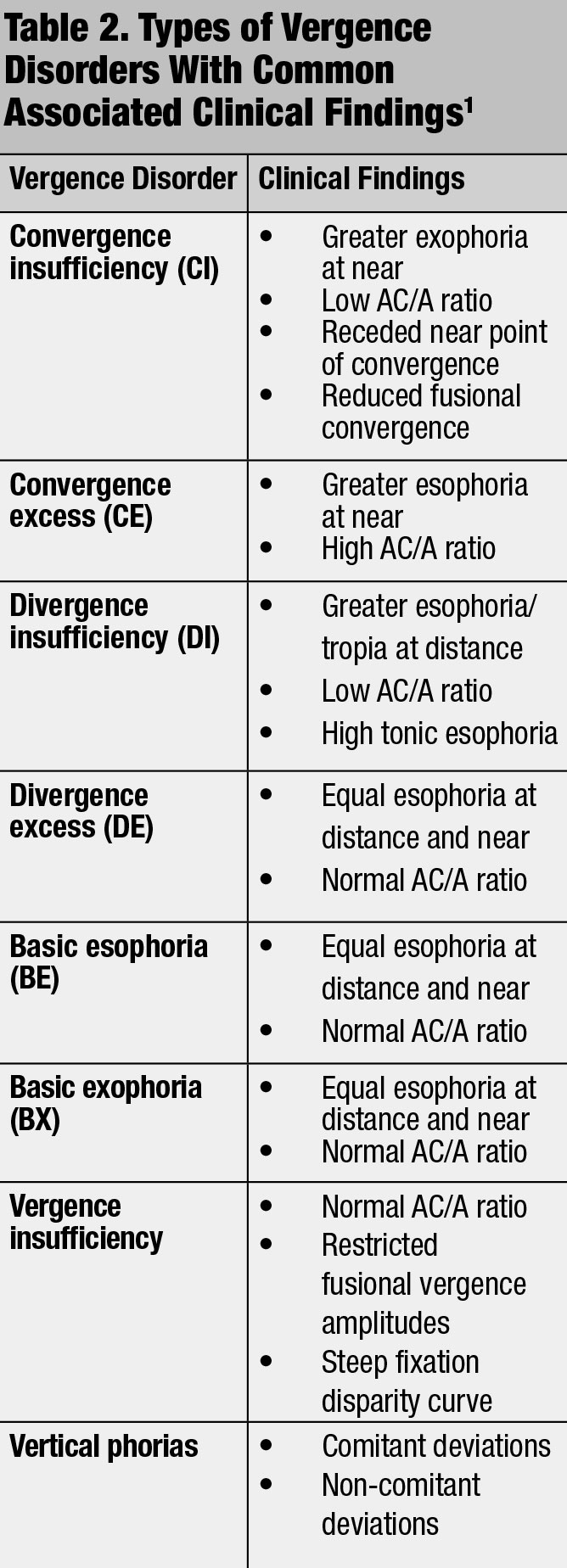
een alternatief voor het patchen is farmacologische strafbaarstelling met cycloplegische agenten, die de patiënt dwingt om visuele input van hun amblyopic oog voor dichtbij taken te gebruiken.15-17 Atropine 1% wordt algemeen gebruikt in de praktijk en heeft positieve resultaten opgeleverd.21,22 klinische studies tonen aan dat farmacologische strafbaarstelling resultaten vergelijkbaar zijn met patching alleen.16,17,21,22 een voordeel aan dit type therapie is dat het compliance verhoogt door eenvoudige installatie. Het is ook goed voor mildere graden amblyopia.16,17 patiënten adviseren over mogelijke symptomen van verminderde gezichtsacuities in het niet-amblyopische oog en verhoogde lichtgevoeligheid secundair aan mydriasis.16,17
Optische penetratie kan ook worden gebruikt om het brilvoorschrift in het goede oog te vervagen terwijl het recept in het amblyopische oog wordt gemaximaliseerd.16,17 Bangerter filters zijn ook opties waar een doorschijnend filter wordt geplaatst over de lens van de niet-amblyopische oog te vervagen veroorzaken.15-17 cosmetisch zijn ze minder merkbaar dan een ooglapje, waardoor ze een goede optie zijn voor patiënten die zich bewust zijn van het uiterlijk. Om deze therapieën te laten werken, moet de patiënt zijn bril dragen.15-17
Dichoptische behandeling is ook beschikbaar, waarbij patiënten meer visuele stimulatie krijgen door een hoger contrast en helderdere beelden in het amblyopische oog.16,23,24
regelmatige follow-ups zijn belangrijk om te beoordelen of het amblyopische oog versterkt. Verbetering met therapieën kan weken duren om enige vooruitgang te onthullen, en naleving kan moeilijk zijn. Hoewel de meeste kinderen verbeteringen vertonen met deze therapeutische benaderingen, reageren niet alle pediatrische patiënten.16,23,24 in mijn praktijk behandelen we amblyopie eerst voordat we een strabismische strategie ondergaan als er heterotrope of hypotropische afwijkingen aanwezig zijn.16,23,24
scheelzien
volgens de American Association for Pediatric Oftalmology and scheelzien treft deze aandoening iets meer dan 3% van de kinderen in de Amerikaanse populatie.Sommige oorzaken van scheelzien omvatten grote ongecorrigeerde refractieve fout, paretische extraoculaire spieren, genetische ontwikkelingsstoornissen en trauma.25,26
afhankelijk van de mate van uitlijning kunnen patiënten symptomen vertonen van diplopie, wazig zien, hoofdpijn, vermoeidheid van de ogen, problemen met lezen en vermoeide ogen.1,6 echter, sommige strabismische patiënten zijn asymptomatisch als gevolg van visuele onderdrukking van het zwakkere oog en voorkeursgebruik van het dominante, of duidelijker, oog.Traditioneel hebben patiënten met strabismus amblyopie dit type visueel profiel.25,26
veel klinische technieken kunnen scheelzien beoordelen.25,26 gebruik een transilluminator of nabij fixerend doel en observeer oogbewegingen in alle negen hoofdrichtingen om ervoor te zorgen dat alle extraoculaire spieren goed functioneren en dat beide ogen gelijktijdig met elkaar werken.25,26 hoewel sommige grote hoekafwijkingen duidelijk zijn, kunnen andere subtiele misalignments moeilijk op te pikken zijn.18,25,26
gebruik deksel tests om phorias en tropias te identificeren.26 een unilaterale cover test (cover-uncover test) zal de aanwezigheid van een tropia onthullen als de arts kijkt naar het oog niet wordt gedekt.6 tijdens de unilaterale covertest zal het strabismische oog proberen zichzelf te corrigeren door naar binnen te bewegen (exotropia) of naar buiten (esotropia).26 de alternating cover test (cross-cover test) wordt gebruikt om fusie te breken om een phorie te detecteren wanneer de arts observeert het oog nadat het is blootgelegd.Gebruik prisma ’s of losse prisma’ s om de omvang van de afwijking tijdens de test te meten. Titreer de noodzakelijke hoeveelheid prisma totdat er geen beweging wordt gezien als de afsluiter afwisselend van oog naar oog wordt gewisseld.
de Hirschberg-test is een ander nuttig klinisch hulpmiddel dat een verkeerde uitlijning detecteert met behulp van de directe oftalmoscoop of transilluminator.26 tijdens deze test, kijk naar de cornea reflex en vergelijk zijn positie met de onderliggende pupil. Normaal gesproken moet de hoornvliesreflex precies boven de pupil liggen. Voor elke millimeter dat het hoornvlies reflex is off-center, is het gelijk aan 22 prisma diopters van afwijking.26
de eerste visuele correctieoptie voor een strabismische patiënt moet een bril zijn om de gezichtsscherpte, stereopsis en ooguitlijning te verbeteren.26 Plus lenzen in accommoderende esotropie gevallen kunnen helpen met het concentreren en visuele ongemak symptomen.25-27 andere behandelingsopties omvatten prisma’ s, visietherapie en patching.18,26
indien correctie van brillenglazen of prisma de verkeerde uitlijning niet verbetert, is een chirurgische ingreep beschikbaar om de afwijking te corrigeren.De infantiele esotropie observatiestudie toonde aan dat zuigelingen die na zes maanden een operatie ondergingen, betere stereoscopische resultaten ondervonden op vier jaar oud in vergelijking met zuigelingen die na zes maanden een operatie ondergingen.27,28
vroegtijdige interventie is vereist bij constante afwijkingen die niet verbeteren met brillen of andere niet-invasieve behandelingsopties.26,27 alleen dan moet u een operatie overwegen om de afwijking te corrigeren en het stereopsis-vermogen te verbeteren.25,26
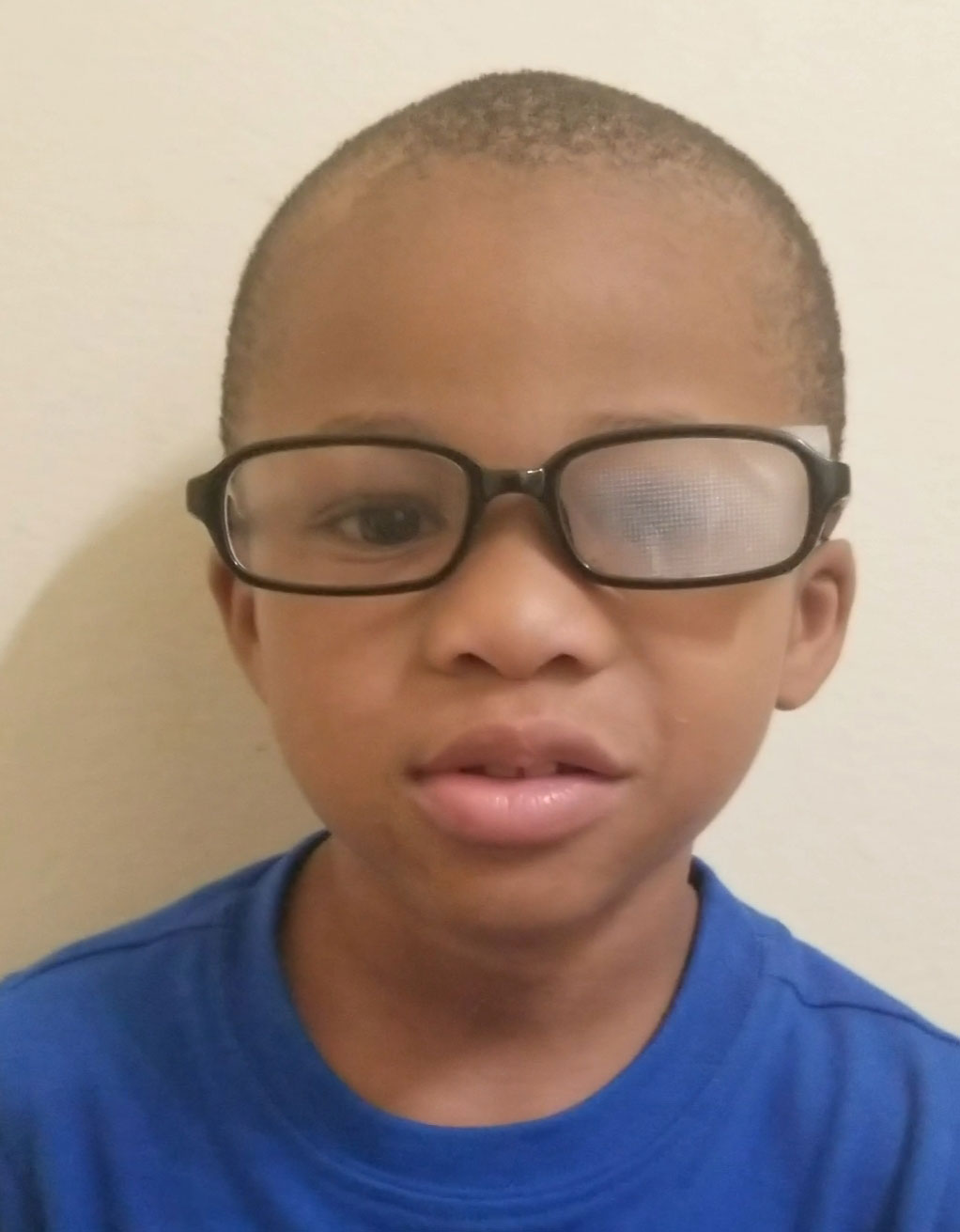
Optische strafbaarstelling kan worden gebruikt om amblyopie te behandelen. Klik op de afbeelding om te vergroten.
accommoderende & Verloopstoornissen
schoolgaande patiënten, met name derde-en vierde klassers die leesproblemen hebben, gediagnosticeerde leerstoornissen of slechte academische prestaties, moeten een uitgebreid visieonderzoek hebben om onderliggende accommoderende en verloopproblemen te evalueren. Deze omstandigheden kunnen een aanzienlijke impact hebben op de toegenomen bijna kijkvraag en werkbelasting.1-3, 7
ratio ‘ s Onder en boven de normale convergentie geïnduceerd door accommodatie per eenheid Accommodatie (AC/A), 4:1, zijn betrokken bij problemen met binoculair zicht (Tabel 2).Neem accommoderende tests op in de phoropter-routine door plus-of minlenzen toe te voegen totdat de patiënt voor het eerst onopgeloste vervaging opmerkt.3 Monoculaire schatting methode (MEM) retinoscopie is een binoculaire test uitgevoerd achter de phoropter met behulp van een leeskaart die kan hechten aan het gezicht van de retinoscoop. Net als bij standaard retinoscopie, neutraliseer de “met” (vertraging van accommodatie) of “tegen” (lood van accommodatie) beweging met de juiste lenzen totdat er geen beweging wordt waargenomen.1,3,7 andere dynamische retinoscopie (bijv., Niett) tests kunnen accommodatiecapaciteiten controleren.1,3,7
Convergence insufficiëntie is de meest voorkomende vergence stoornis die het vermogen aantast om de juiste binoculaire ooguitlijning op de nabije doelwitten te handhaven, wat resulteert in visueel ongemak bij dichtbij.3,7 beoordeling van vergence vaardigheden in kantoor met technieken zoals near point convergentie en fusional divergentie en convergentie tests om de efficiëntie capaciteiten van dit systeem te beoordelen.
aanbevolen corrigerende lenzen, visietherapie (Tabel 3) of orthoptiek als behandelingsopties om deficiënte accommoderende en verlichte vaardigheden te verbeteren.Voeg specifiek een plus-lens toe voor accommoderende dysfunctie om de focusvaardigheden van de patiënt te verbeteren.1,3,4 Vision therapy technieken kunnen worden geladen met toenemende plus / min lenzen of prisma hoeveelheden.4 Controleer zorgvuldig op onderdrukking tijdens vergence therapie technieken.1,3,4
als kinderen een van deze visusstoornissen hebben, kunnen zij problemen ondervinden bij het lezen, schrijven en computergebruik, waardoor hun onderwijspotentieel uiteindelijk afneemt.
als primaire oogverzorgers hebben we de plicht om te pleiten voor onze jongere patiënten. We moeten uitgebreide oogonderzoeken aanbevelen met zorgvuldige beoordelingen voor de aanwezigheid van visusstoornissen. Indien aanwezig, moeten wij de juiste behandelingen aanbieden en regelmatig follow-ups adviseren.McGhee oefent in het Chiasson Eye Center en Bond Wroten Eye Clinic in Louisiana.
1. American Optometric Association Consensuspanel over de zorg van de patiënt met accommoderende en verlichte dysfunctie. Accommoderende en verlichte disfunctie. St. Louis, MO: American Optometric Association; herzien 2017.
2. Schuhmacher H. visie en leren: Een gids voor ouders en Professionals. Hamburg: Tredition; 2017.
3. Scheiman M, Wick, B. Clinical Management of Binocular Vision: Heterophoric, Accommodative, and Eye Movement Disorders. Philadelphia, PA: Lippincott Williams & Wilkins; 2013.
4. Damari DA. Visietherapie voor niet-Strabismische binoculaire visusstoornissen een Evidence-Based benadering. OptoWest; 2013. www.academia.edu/36635747/Vision_Therapy_for_Non-Strabismic_Binocular_Vision_Disorders_A_Evidence-Based_Approach. Geraadpleegd op 3 juni 2019.
5. Kulp M, Schmidt P. De relatie van klinische saccadic oogbeweging testen om te lezen in kleuterscholen en eerste rangen. Optom Vis Sci. 1997;74(1):37-42.
6. Powers M, Grisham D, Riles, P. Saccadic tracking vaardigheden van slechte lezers op de middelbare school. Optometrie. 2008;79(5):228-34.
7. Rouse M. optometrische beoordeling: problemen met visuele efficiëntie. In: Scheiman M, Rouse M, eds. Optometrisch beheer van Leergerelateerde gezichtsproblemen. 2nd ed. Philadelphia, PA: Mosby Elsevier; 2005: 335-67.
8. Ayton LN, Abel LA, Fricke TR, McBrien NA. Ontwikkeling van de oogbeweging test: Wat is het echt meten? Optom Vis Sci. 2009;86(6):722-30.
9. Palomo-Álvarez C, Puell, MC. Relatie tussen oculomotorisch scannen bepaald door de DEM-test en een contextuele leestest bij schoolkinderen met leesproblemen. Graefes Arch. Clin. Exp. Oftalmol. 2009;247(9):1243-9.
10. Maples WC. Nsuco oculomotorische Test. Santa Ana, CA: Stichting Optometric Extension Program; 1995.
11. Garzia RP, Richman JE, Nicholson SB, Gaines CS. Een nieuwe visual verbal saccade test; de developmental eye movement test (DEM). J Am Optom Assoc. 1990;61(2):124-35.
12. Luna B, Velanova K, Geier CF. Ontwikkeling van oog-beweging controle. Brain Cogn. 2008;68(3):293–308.
13. Moiroud L, Gerard CL, Peyre H, Bucci MP. Ontwikkelingsoogbeweging test en dyslectische kinderen: een pilot studie met oogbewegingen opnames. PLOS ÉÉN. 2018; 12 (9): e0200907.
14. Webber a, hout J, Gole G, bruin B. DEM test, visagraph oogbeweging opnames, en leesvaardigheid bij kinderen. Optom Vis Sci. 2011;88(2):295-302.
15. Rouse M, Cooper J, Cotter S, et al. Zorg voor de patiënt met amblyopie: de American Optometric Association Optometric Clinical Practice Guidelines. 2004. www.aoa.org/documents/optometrists/CPG-4.pdf. Geraadpleegd op 3 juni 2019.
16. Arnold R. Amblyopia risicofactor prevalentie. J Pediatr Oftalmol Scheelzien. 2013;50(4):213-7.
17. Jenewein E. Amblyopia: wanneer te behandelen, wanneer te verwijzen? Rev Optom. 2015;152(12):48-54.
18. Mohney BG, Cotter SA, Chandler DL, et al. Een gerandomiseerde studie waarbij part-time patching werd vergeleken met observatie voor intermitterende exotropie bij kinderen van 12 tot 35 maanden oud. Oogheelkunde. 2015;122(8):1718-25.
19. Pediatrische Oogziekte Onderzoeksgroep. Het klinische profiel van matige amblyopie bij kinderen jonger dan zeven jaar. Arch Ophthalmol. 2002;120(3):281-7.
20. Pediatrische Oogziekte Onderzoeksgroep. Het verloop van matige amblyopie behandeld met patching bij kinderen: ervaring van de amblyopie behandelingsstudie. Am J Ophthalmol. 2003;136(4):620-9.
21. Scheiman MM, Hertle RW, Kraker RT, et al. Patchen vs. atropine om amblyopie bij kinderen van zeven tot 12 jaar te behandelen: een gerandomiseerde studie. Arch Ophthalmol. 2008;126(12):1634-42.
22. Pediatrische Oogziekte Onderzoeksgroep. Het verloop van matige amblyopie behandeld met atropine bij kinderen: ervaring van de amblyopie behandelingsstudie. Am J Opthhalmol. 2003;136(4):630-9.
23. Wallace D, Chandler DL, Beck RW, et al. Behandeling van bilaterale refractieve amblyopie bij kinderen van 3 tot <10 jaar. Am J Ophthalmol. 2007;144(4):487-96.
24. Pediatrische Oogziekte Onderzoeksgroep. Effect van leeftijd op de respons op behandeling met amblyopia bij kinderen. Arch Ophthalmol. 2011;129(11):1451-7.
25. American Association for Pediatric Oftalmology and Strabismus. Scheelzien. 26 februari 2019. aapos.org/glossary/strabismus. Geraadpleegd op 3 juni 2019.
26. Caloroso EE, Rouse MW, Cotter SA. Klinische behandeling van scheelzien. Boston: Butterworth-Heinemann; 1993.
27. Birch E, Stager D, Wright K, Beck R. the natural history of infantile esotropia during the first six months of life: Pediatric Eye Disease Investigator Group. J AAPOS. 1998;2(6):325-9.
28. Pediatrische Oogziekte Onderzoeksgroep. Spontane verdwijning van vroege esotropie: ervaring met de congenitale esotropia observationele studie. Am J Ophthalmol. 2002;133(1):109-18.