視覚システムは幼児期のさまざまなマイルストーン期間を通して発達しますが、誰もが複雑な視覚スキルを習得または習得1-3の研究は、小学校の子供の25%がしばしば診断されていない視力の問題を抱えていることを示しています。視覚障害に苦しんでいる2,3の子供たちは、教室、レクリエーション遊び、スポーツ活動で課題に遭遇する可能性があります。
視力障害の有病率と発生率が高いため、プライマリケアの検眼医やその他の医療従事者は、この懸念領域に適切に対処する必要があります。 早期介入は、早期に対処しなければ成人期に視力の問題が発症する可能性があるため、重要です。1-3この記事では、いくつかの一般的な小児視力障害を簡単にレビューし、可能な診断、治療および管理戦略について説明します。
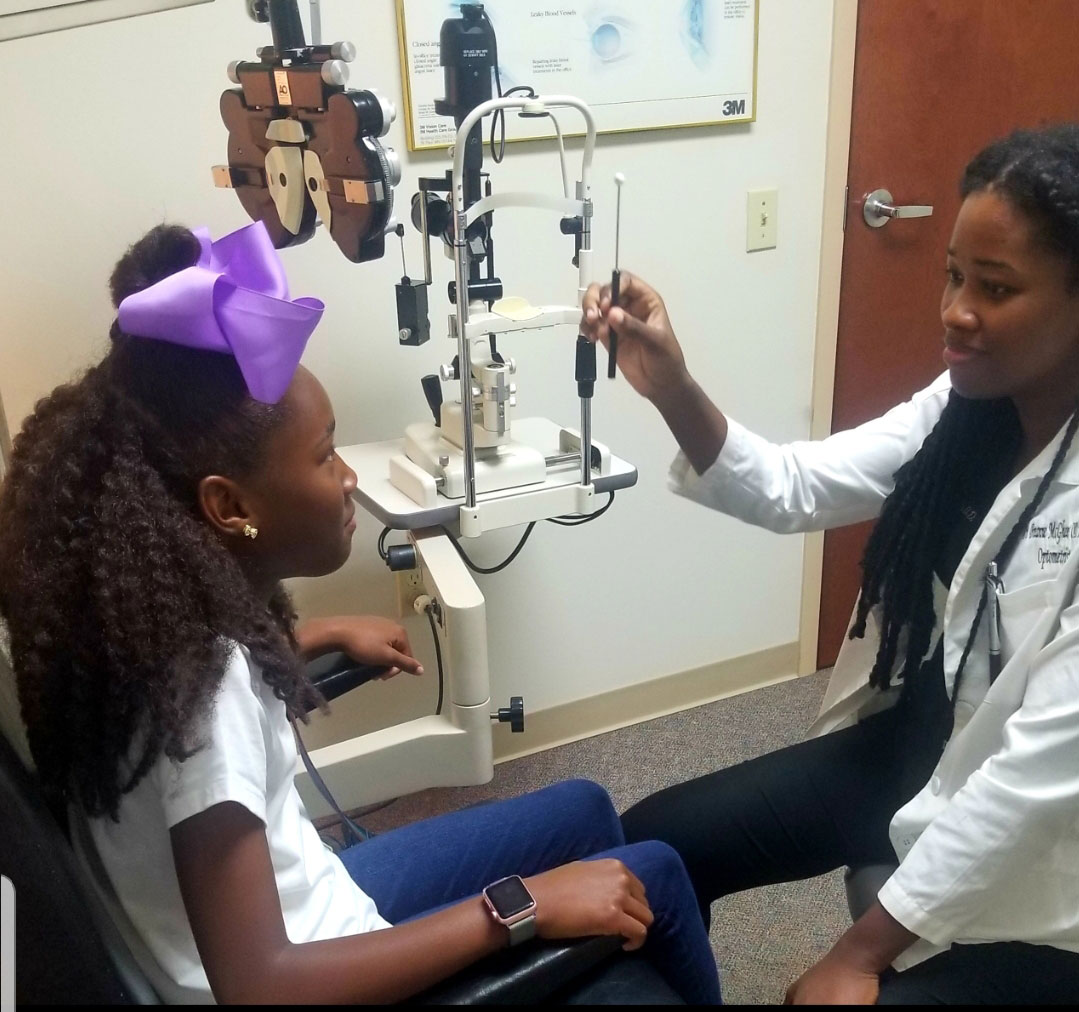
追求の眼球運動を査定するのにNSUCOのoculomotorテストを使用して下さい。 画像をクリックすると拡大します。
眼球運動機能障害
この一般的な視覚障害は、固定、嚢または追求眼球運動の異常を特徴とする。3,4の症状には、読者がページ上の場所を失ったり、単語やコンテンツの行をスキップしたり、単語を再読したり、一度にゆっくりと単語を読んだりする3,5-7これらの混乱は、流暢さの開発と学術的な動機付けを妨げる。3,6-8これらの赤字が適切に評価され、治療されていない場合、彼らは教育学習、深さ知覚とスポーツ参加を妨げる可能性があります。2,7-9時間が経つにつれて、患者は視覚的症状を避けるために、頭を動かすか、読書中に指をガイドとして使用するなどの代償的な習慣を発症するこ1,2,7,8
眼球運動機能を評価するための異なる方法が存在する。3,4,10検眼の北東州立大学カレッジ(NSUCO)眼球運動テストは、肉眼的な眼球運動機能をチェックするための迅速かつ効果的なテストです。10それは四つのパラメータに基づいています: 能力(どのくらいの子供がタスクに滞在)、精度(サッカディック侵入、追求のための補充とサッカードのためのオーバーまたはアンダーシュートによる)、頭の動きと体の動き(モーターのオーバーフローを制御する能力)。10
追跡をテストするために、患者に目を離さずに回転する近くのターゲットを追跡するように指示します。10サッケードでは、二つの異なるターゲットを使用し、そうするように指示されたときにのみ、患者にそれぞれの間で交互に見るようにします。小児科の患者のための10、明るく、多彩なターゲットはよい視覚注意の維持を助けます。3,4
他の診断眼運動テストには、発達眼球運動(DEM)とKing-Devickが含まれ、線形視覚運動スキル、迅速な自動命名スキル、視覚処理速度を主観的に評価します。6,9,11-13具体的には、DEMは自動性と眼球運動の欠損を区別しますが、King-Devickテストは両者を区別することはできません。 客観的に、visagraph(Bernell)およびreadalyzer(Bernell)はマイクロ目の動きを分析し、おおよその読書等級のレベルを推定するのにビデオoculographyを使用する。14各テストと、注意深く頭部および手の位置の前の指示を与えないで代償的な頭部の動きか指ガイドがあるように観察して下さい。4,11,14
視覚療法は、眼球運動機能障害のために選択される治療法である(表1)。3,4,7は総体および良いoculomotor動きをきちんと訓練する順次技術を使用します。3,4,7これらのタスクをより困難にするには、メトロノームやバランスボードなどの項目で各テクニックをロードすることを検討してくださ3,4,7

弱視
弱視には三つのタイプがあります: 視覚剥奪、r.i.の間違いおよび斜視。15-17視覚剥奪の弱視と、頭脳に送られる失敗した視覚応答に終って入るためにライトを防ぐ目の構造妨害があります。16いくつかの条件は、先天性白内障、眼瞼下垂症および角膜混濁などの視覚剥奪弱視を引き起こします。15-17治療と弱視のこのタイプに対処する前に、障害物を排除するために最初に罪を犯す要因を扱います。15-17
補正されていない屈折異常弱視の原因となるのは、屈折異常が大きいために脳に送られる視覚情報がぼやけているためです。15-17屈折異常が高いほど、弱視のリスクが大きくなります。15-17
患者を診察しながら、弱視を示唆する可能性のある手がかりを探します。 視力のテストの間に、それらはゆっくり図表の手紙を読むか、photoperのまわりでかいま見するか、またはoccluderを取除くことを試みることができ健全な目が見る 光学補正は、弱視眼の視力を改善することができる。15-17光または柔軟なフレームは、子供のための良いお勧めです。 ヘッド革紐か寺院ケーブルはまた適切な適合を最大限に活用できる。 耐衝撃性のポリカーボネートレンズはすべての小児科の患者に推薦されるべきです。
パッチ適用は、弱視の眼から視覚情報を受け取り、処理するように脳を強制するため、弱視におけるもう一つの効果的な治療アプローチです。18-21の研究では、一日二時間のパッチ適用は、より長いパッチ適用時間と同じくらい効果的であることが示されています。患者が有効な処置を受け取っていることを保障するのに15,17の付着力パッチが使用することができます。 以前は、研究は、パッチ適用時間中に活動の近くをお勧めしました;しかしながら、より最近の研究では、パッチ適用中に距離活動を行う患者は、視覚的な回復に有効であることを示しています。15,17
パッチ適用への代わりは近く仕事のために弱視の目からの視覚入力を使用するために患者を強制するcycloplegic代理店とのpharmacological罰である。15-17アトロピン1%は一般的に実際に使用され、肯定的な結果をもたらしました。21,22の臨床調査は病理学の罰の結果が単独で修繕に類似していることを明らかにします。16,17,21,22このタイプの療法への1つの利点は容易な取付けによる承諾を高めることである。 それは弱視のより穏やかな程度のためにまたよいです。16,17は、非弱視眼における視覚鋭敏性の低下および散瞳に続発する光感受性の増加の可能性のある症状について患者に助言する。16,17
光学的罰則は、弱視眼の処方を最大化しながら、良好な眼の眼鏡処方をぼかすためにも使用することができる。16,17Bangerterフィルターはまた、半透明のフィルターがぼやけを引き起こすために非斜視眼のレンズの上に配置されているオプションです。15-17美容的には、目のパッチよりも目立たず、外観の良心である患者にとっては良い選択肢となっています。 これらの治療法が機能するためには、患者は眼鏡を着用する必要があります。15-17
dichoptic処置はまた患者が弱視の目のより高い対照そしてより明るいイメージによってより多くの視覚刺激を受け取る利用できます。16,23,24
弱視眼が強化しているかどうかを評価するためには、定期的なフォローアップが重要です。 治療法の改善には、進歩を明らかにするのに数週間かかることがあり、コンプライアンスは困難な場合があります。 ほとんどの子供はこれらの治療法で改善を示しますが、すべての小児患者が反応するわけではありません。16,23,24私の練習では、heterotropicかhypotropic偏差があれば斜視の作戦を経る前に私達は弱視を最初に扱います。16,23,24
斜視
米国小児眼科および斜視協会によると、この状態は米国人口の子供のわずか3%以上に影響を与えます。25斜視のいくつかの原因には、大きな補正されていない屈折異常、麻痺性外眼筋、遺伝的発達障害および外傷が含まれる。25,26
ずれの程度に応じて、複視、視力のぼけ、頭痛、目の疲労、読書の困難、眼精疲労の症状が現れることがあります。1,6しかし、一部の斜視患者は、弱い眼の視覚的抑制および支配的な、またはより明確な眼の優先的な使用のために無症候性である。25伝統的に、斜視弱視患者は、このタイプの視覚プロファイルを有する。25,26
多くの臨床技術は斜視を評価することができます。25,26transilluminatorまたは近く固定ターゲットを使用し、すべての外眼筋の適切な機能を確保するために、すべての九つの枢機卿の方向に眼球の動きを観察し、両眼が25,26いくつかの大きな角度の偏差は明らかですが、他の微妙なミスアラインメントは拾いにくいかもしれません。18,25,26
カバーテストを使用して、phoriasとtropiasを識別します。臨床医が覆われていない目を見ると、片側カバーテスト(cover-uncoverテスト)は、トロピアの存在を明らかにする。6一方的なカバーテストの間に、斜視の目は内部(exotropia)または外へ(esotropia)動くことによってそれ自身を訂正するように試みます。26交互カバーテスト(交差カバーテスト)が臨床医が覆いを取られた後目を観察するときphoriaを検出するために融合を壊すのに使用されています。26プリズムバーまたは緩いプリズムを使用して、テスト中の偏差の大きさを測定します。 Occluderが目から目に互い違いに転換すると同時に動きが見られないまでプリズムの必要な量を滴定して下さい。26
Hirschbergテストは直接検眼鏡またはtransilluminatorを使用してミスアラインメントを検出するもう一つの有用な臨床用具である。26このテストの間に、corneal反射を見、根本的な瞳孔と位置を比較して下さい。 通常、角膜反射は瞳孔の上に正確にあるべきである。 角膜反射が中心から外れているミリメートルごとに、それは偏差の22プリズム視度に相当します。26
斜視患者の最初の視力矯正オプションは、視力、立体視、眼のアライメントを改善するための眼鏡でなければなりません。調節的な内斜視の場合の26のプラスレンズは集中および視覚不快の徴候と助けるかもしれません。25-27他の処置の選択はプリズム、視野療法および修繕を含んでいます。18,26
眼鏡またはプリズム補正がずれを改善しない場合、偏差を補正するために外科的介入が利用可能である。26乳児内斜視観察研究では、半年後に手術を受けた乳児と比較して、半年後に手術を受けた乳児と比較して、四歳でより良い立体転帰を経験したこと27,28
眼鏡やその他の非侵襲的治療の選択肢では改善しない一定の偏差では、早期介入が必要です。26,27だけにして、あなたは偏差を修正し、立体視能力を向上させるために手術を検討する必要があります。25,26
光罰は弱視を治療するために使用することができます。 画像をクリックすると拡大します。
緩和的&輻輳障害
学齢期の患者、特に読書困難、学習障害または学業成績の低下を有する第三および第四年生の患者は、根本的な緩和的およ これらの条件は、近くの視聴需要と作業負荷の増加に大きな影響を与える可能性があります。1-3,7
宿泊施設の単位当たりの宿泊施設によって誘導される通常の収束以下の比(AC/A)比,4:図1に示すように、両眼視の問題に関与している(表2)。患者が最初に未解決のぼかしに気づくまで、プラスまたはマイナスのレンズを追加することにより、phoropterルーチンに調節的なテストを組み込3単眼推定法(MEM)網膜鏡検査は、網膜鏡の顔に取り付けることができる読書カードを使用して、フォロプターの後ろで行われる両眼検査です。 標準的なretinoscopyと同じように、動きが観察されないまで適切なレンズとの”と”(調節の遅れ)または”反対”(調節の鉛)動きを中和して下さい。1,3,7その他の動的網膜鏡検査(例:、Nott)テストは、宿泊施設の能力を確認することができます。1,3,7
収束不全は、最も一般的な輻輳障害であり、近くのターゲットに適切な両眼の目の整列を維持する能力に影響を与え、近くの視覚的不快感をもたら3,7このシステムの効率能力を評価するために、近接点収束および融合発散および収束テストなどの技術を用いて、オフィスでの輻輳スキルを評
は、矯正レンズ、視力療法(表3)または整形外科を治療選択肢として推奨し、不十分な調節および輻輳スキルを改善する。特に1,3,4は、患者の集中の技術を改善するために調節の機能障害のためのプラスレンズを加えます。1,3,4の視野療法の技術は増加するプラス/マイナスレンズかプリズム量と荷を積むことができる。4注意深いvergence療法の技術の間に抑制のために監視して下さい。1,3,4
子供たちがこれらの視覚障害のいずれかを抱えている場合、読み書き、コンピュータの使用時に課題を経験し、最終的に教育の可能性を低下させる
主要な眼のケア提供者として、私たちは若い患者のために提唱する義務があります。 私たちは、視力障害の存在を慎重に評価して、包括的な眼検査を推奨しなければなりません。 もしあれば、私達は適切な処置を提供し、規則的なフォローアップに助言しなければならない。
マクギー博士はルイジアナ州のキアソンアイセンターとボンド-ヴロテンアイクリニックで実践しています。
1. 調節およびVergenceの機能障害の患者の心配のアメリカのOptometric連合の一致のパネル。 調節およびVergenceの機能障害。 セントルイス、ミズーリ州:アメリカ検眼協会;改訂2017。
2. Schuhmacher H.ビジョンと学習: 親や専門家のためのガイド。 2017年、東京ヴェルディへ完全移籍。
3. Scheiman M、Wick、B.両眼視力の臨床管理:ヘテロフォリック、調節性、および眼球運動障害。 フィラデルフィア,ペンシルベニア州:リッピンコットウィリアムズ&ウィルキンス;2013.
4. ダマリ-ダ… 非斜視両眼視力障害のための視力療法エビデンスに基づくアプローチ。 2013年にavデビュー。 www.academia.edu/36635747/Vision_Therapy_for_Non-Strabismic_Binocular_Vision_Disorders_A_Evidence-Based_Approach2019年6月3日に発売。
5. Kulp M,Schmidt P. 幼稚園児および最初の等級の読書への臨床saccadic眼球運動のテストの関係。 Optom Vis Sci. 1997;74(1):37-42.
6. パワーズM、グリシャムD、ライルズ、P.Saccadic高校で貧しい読者の追跡スキル。 検眼 2008;79(5):228-34.
7. ラウスM.検眼評価:視覚効率の問題。 で:Scheiman M,ラウスM,eds. 学習関連の視野問題の検眼管理。 2nd ed. Philadelphia,PA:Mosby Elsevier;2005:335-67.
8. Ayton LN,Abel LA,Fricke TR,McBrien NA. 発達眼球運動検定: それは本当に何を測定していますか? Optom Vis Sci. 2009;86(6):722-30.
9. パロモ-アルバレスC,Puell,MC. Demテストによって決定された眼球運動スキャンと読書困難の小学生における文脈読書テストとの関係。 グレフェス-アーチ クリン 経験値 オファムモール… 2009;247(9):1243-9.
10. メープルズWC. NSUCOの眼球運動テスト。 サンタアナ、カリフォルニア州:検眼拡張プログラム財団;1995。
11. Garzia RP,Richman JE,Nicholson SB,Gaines CS. 新しい視覚口頭saccadeテスト;発達の眼球運動テスト(DEM)。 J Am Optom Assoc. 1990;61(2):124-35.
12. Luna B,Velanova K,Geier CF. 眼球運動制御の開発。 ブレイン-コグン 2008;68(3):293–308.
13. Moiroud L、Gerard CL、Peyre H、Bucci MP。 発達眼球運動テストと失読症の子供:眼球運動記録を用いたパイロット研究。 プロスワン 2018年12月(9):e0200907。
14. ウェバー A、ウッドJ、ゴールG、ブラウンB.DEMテスト、visagraph眼球運動の録音、および子供の読書能力。 Optom Vis Sci. 2011;88(2):295-302.
15. Rouse M,Cooper J,Cotter S,et al. 弱視患者のケア: アメリカ検眼協会検眼臨床診療ガイドライン。 2004. www.aoa.org/documents/optometrists/CPG-4.pdf2019年6月3日に発売。
16. アーノルドR.弱視の危険因子の有病率。 J小児科眼科斜視. 2013;50(4):213-7.
17. Jenewein E.弱視:いつ治療するのか、いつ参照するのか? レヴュー-オプト… 2015;152(12):48-54.
18. Mohney BG,Cotter SA,Chandler DL,et al. 12歳から35ヶ月の子供の間欠的な外斜視の観察とパートタイムのパッチを比較するランダム化試験。 眼科… 2015;122(8):1718-25.
19. 小児科の目の病気の調査官のグループ。 7歳未満の小児における中等度弱視の臨床プロファイル。 アーチボルド-オズボーン 2002;120(3):281-7.
20. 小児科の目の病気の調査官のグループ。 小児におけるパッチ適用で治療された中等度の弱視の経過:弱視治療研究の経験。 アム-ジェイ-オーソドックス。 2003;136(4):620-9.
21. Scheiman MM,Hertle RW,Kraker RT,et al. 7歳から12歳の小児の弱視を治療するためのパッチ適用対アトロピン:無作為化試験。 アーチボルド-オズボーン 2008;126(12):1634-42.
22. 小児科の目の病気の調査官のグループ。 小児におけるアトロピンで治療された中等度弱視の経過:弱視治療研究の経験。 Am J Opthhalmol. 2003;136(4):630-9.
23. Wallace D,Chandler DL,Beck RW,et al. 三歳から<10歳までの小児における両側屈折弱視の治療。 アム-ジェイ-オーソドックス。 2007;144(4):487-96.
24. 小児科の目の病気の調査官のグループ。 小児の弱視治療への反応に対する年齢の影響。 アーチボルド-オズボーン 2011;129(11):1451-7.
25. 小児科の眼科学および斜視のためのアメリカ連合。 斜視 2019年2月26日に発売された。 aapos.org/glossary/strabismus2019年6月3日に発売。
26. カロリーソEE,ラウスMW,コッター SA. 斜視の臨床管理。 ボストン:バターワース-ハイネマン(1993年)。
27. バーチE、Stager D、ライトK、ベックR.人生の最初の6ヶ月間の乳児内斜視の自然史:小児眼疾患研究者グループ。 Jアポス 1998;2(6):325-9.
28. 小児科の目の病気の調査官のグループ。 早期発症内斜視の自発的解消: 先天性内斜視観察研究の経験。 アム-ジェイ-オーソドックス。 2002;133(1):109-18.