
História
Um, de 27 anos, Branca, do sexo feminino relataram para o office urgência com queixa principal de dor e alterações de visão em seu olho direito durante toda a semana anterior. Ela explicou que tinha arranhado seu olho direito após um esfregão agressivo quando suas alergias sazonais causaram irritação durante um passeio, quatro semanas antes. Ela contou que não procurou cuidados na época do incidente e optou por tratá-lo ela mesma com lubrificantes over-the-counter.
ela acreditava que seu remédio estava funcionando até cerca de uma semana antes da visita ao escritório, quando ela notou que seu olho estava vermelho, sentindo arranhões e que sua visão “estava fora.”Sua história ocular e sistêmica anterior era normal, ela não usava lentes de contato e ela negou alergias de qualquer tipo.
dados de diagnóstico
as suas melhores acuidades visuais não corrigidas foram 20/50 de do e 20/20 OS à distância e perto sem melhoria em pinhole. O exame externo dela era normal, sem provas de defeito nos pupilos. O biomicroscopic exame do olho direito do segmento anterior é mostrado na foto; suave de sódio fluoresceína córnea coloração recobre uma 3mm x 1mm área de leve subepitelial e do estroma da córnea, edema com subepitheilal infiltrar, local límbicas injeção conjuntival e rastreamento de celular e reflexos na câmara anterior, OD. O outro olho estava normal. Goldmann applanation tonometry measured 13mm Hg OD and 15mm Hg OS. O exame do fundus dilatado era normal sem Polo posterior ou patologias periféricas em ambos os olhos.
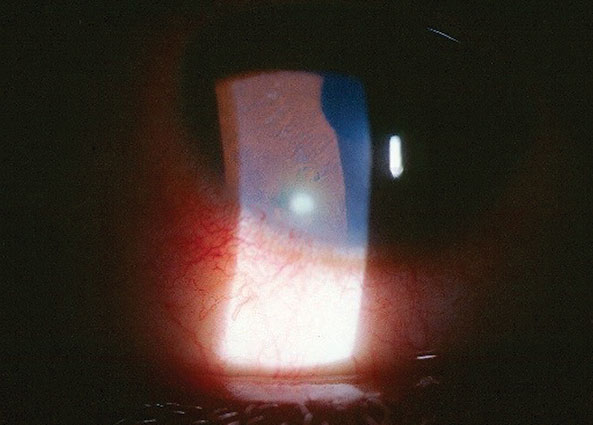
Esta mulher de 27 anos relatou dor depois de coçar o olho direito.
o seu diagnóstico
requer algum teste adicional, história ou informação? Que medidas tomarias para tratar deste paciente? Com base nas informações fornecidas, qual seria o seu diagnóstico? Qual é o prognóstico mais provável do paciente?
Discussão
Adicionais de estudos de direito do paciente de olho incluído medição detalhada da lesão, tampa de eversão para a regra de folículos, papilas, pseudomembrane ou corpo estranho, nós foram palpadas, lavagem foi realizada para garantir uma quimicamente neutro superfície ocular, photodocumentation foi realizado e a 2% para 0,5% phenelephrine teste foi concluído para garantir a inflamação foi superficial, não ocorrendo em tecidos profundos (rápido branqueamento). As tampas também foram inspecionadas para descartar blefarite concomitante significativa ou infestação Demodex. Dada a história, não foram considerados necessários estudos laboratoriais neste momento.
o diagnóstico nesta questão é queratite marginal (MK), uma OD secundária a uma abrasão mecânica da córnea causada por fricção ocular precipitada por alergias sazonais. Queratite Marginal é definida como uma resposta inflamatória córnea periférica.1-4 pode ser produzido após exposição crónica com um antigénio adjacente (Maquilhagem, exposição química, micróbios), um estímulo mecânico crónico (detritos, pálpebras ou pestanas), hipoxia induzida (relacionada com lentes de contacto) ou como sequela de doença vasculítica sistémica (síndrome de engraxamento-complicação precoce do transplante de células estaminais hematopoiéticas, vasculite leucocitoclásica).1-14 doentes com queratite marginal (MK) podem variar na apresentação de uma forma completamente assintomática a grave sintomática, dependendo da extensão e duração da reacção. Quando presentes, os sintomas são classificados como ligeiros, moderados e graves e podem incluir desconforto ocular (por exemplo, queimadura, sensação de corpo estranho, irritação), fotofobia e rasgo crónico.A visão normalmente não é afectada.1-7
tipicamente, a injecção conjuntival bulbar é ligeira a ausente. Na variação de Fuchs, pode ser observado pseudopterígio com afinação ligeira da córnea.14 a conjuntiva palpebral pode demonstrar quimiose conjuntival subtil.11-13 o sinal de diagnóstico chave é uma ou mais áreas focais de infiltração subepitelial grayish, perto do limbus, geralmente localizado na córnea inferior.1,211-15 as posições em que a córnea interage com a margem inferior da pálpebra são locais particularmente comuns de envolvimento.1,213-15 Quando o epitélio subjacente está comprometido, o defeito é geralmente visto como um pontilhamento interrompido muito menor do que a área de infiltração. Isto está em contraste com a queratite microbiana que demonstra uma área contínua de defeito epitelial virtualmente igual à área de infiltração estromal.16 caracteristicamente, há zonas de córnea limbal não afetada.Em casos raros, a MK pode ser acompanhada por outras sequelas oculares inflamatórias, tais como uveíte anterior ligeira ou dobras na membrana de Descemet associada a edema da córnea. Blefarite e suas variantes (seborrhic, psoriasiatic, acne rosacea, demodex) são os principais contribuintes secundários aos seus efeitos sobre a margem da tampa.2,11-13,17-19 pacientes com MK muitas vezes têm uma história de outra doença de superfície ocular, tais como olho seco crônico ou conjuntivite alérgica. Distúrbios auto-imunes inflamatórios, incluindo degeneração marginal de Terrien, síndrome de Johnson de Steven, artrite reumatóide, granulomatoso de Wegener, doença de Behçet e síndrome de Churg-Strauss também são conhecidos por produzir MK.1,2,8-13,15,16,19-21
o MK clássico representa como uma resposta imunitária localizada, que se acredita ser impulsionada por complexos antigênicos que se depositam no estroma da córnea periférica.11,20-23 genericamente, o mecanismo é um processo inflamatório que inicia uma cascata que resulta no influxo de leucócitos e moléculas de plasma para o local da lesão do tecido.1.24,25 a etiologia incitadora ditará a resposta celular específica.15,16,25-27 Inicialmente, o epitélio que recobre permanece intacto; no entanto, como células inflamatórias acumular para neutralizar o agressor reação, collagenolytic enzimas libertadas a partir destas células induzir bursite ulceração (infiltrar-se na presença de uma córnea que recobre break).15,28 Matrix metaloprotinase-9 (MMP-9) parece ser um jogador proeminente no início da degradação da membrana epitelial que precede a ulceração da córnea.Historicamente, as exotoxinas bacterianas de organismos Estafilocócicos são consideradas a etiologia primária.11,13,15,20,22 enquanto o crescimento bacteriano associado com blefarite crônica permanece uma causa significativa de MK, claramente nem todos os casos são causados pela flora microbiana.4-9 outras causas incluem distúrbios auto-imunes sistémicos, acontecimentos mecânicos e reacções de hipersensibilidade a substâncias estranhas e medicamentos tópicos incluindo fenilefrina, gentamicina, atropina, pilocarpina e dorzolamida.2,3-11,15,16,26,27 hipoxia córnea e biofilme bacteriano associados com o desgaste do lente de contato suave representam ainda outra etiologia potencial (embora nestes casos, os médicos tendem a usar o termo úlcera periférica induzida pelo lente de contato (CLPU).5
a estratégia de tratamento para a MK deve abranger tanto a extinção da resposta inflamatória como a remoção ou controlo da etiologia microbiana, mecânica, tóxica, hipóxica ou autoimune subjacente.2-27 nos casos em que a flora microbiana está implicada, o controlo agressivo da tampa ocular e das bactérias da superfície ocular pode ser realizado utilizando antibióticos tópicos e orais. A limpeza mecânica das pálpebras para amaciar e remover detritos/micróbios deve ser instruída, utilizando compressas quentes e produtos de limpeza da tampa dos olhos comercialmente disponíveis, tais como champô para bebés “No-more-tears” ou champô Genérico “no-more-tears”, duas a quatro vezes por dia.A aplicação tópica de óleo de chá verde e pomada de metronidazol bid, juntamente com a ivermectina oral, administrada uma vez e repetida em sete dias, se necessário, estão indicadas em casos de infestação por demodex.Em casos de rosácea (disfunção da glândula meibomiana), pode ser prescrita tetraciclina oral, doxiciclina ou azitromicina.31,32 blefarite estafilocócica genérica pode ser tratada com gotas antibióticas tópicas tradicionais de fluoroquinolona e ou pomadas QID. Uma vez que a inflamação é uma parte integral da histopatologia da entidade, sua mitigação pode ser realizada com gotas de combinação antibiótico-esteróide tópico ou pomadas bid-qid ou a adição de um esteróide tópico para o antibiótico tópico.2-27 gotas e pomadas de corticosteróides tópicos incluem fluorometolona, acetato de prednisolona, etabonato de lotoprednol e difluprednato, bid-q3h, dependendo da gravidade do caso.2-27 uma vez que os esteróides tópicos podem aumentar a pressão intra-ocular (pio), qualquer curso prolongado deve incluir monitorização da PIO. Em casos que produzem irite, cicloplegia pode ser justificada.
MK associado a hipersensibilidade medicamentosa requer a interrupção do agente nocivo e o controlo da inflamação, como mencionado anteriormente.26,27 casos de CLPU justificam a interrupção temporária do uso da lente, protegendo a córnea com um antibiótico tópico ou combinação antibiótico-esteróide, reabilitando a superfície ocular. O desgaste pode continuar após uma reavaliação do ajuste, Material da lente e sistema de desinfecção.5
as opções de gestão associadas a doenças auto-imunes sistémicas requerem uma abordagem de equipa. A correspondência com especialistas sistêmicos como Dermatologia, doença infecciosa ou Reumatologia são críticas.6-10, 13, 15, 16 nestes casos, o regime tópico clássico exigirá suplementação oral ou intravenosa que ataca o processo da doença subjacente; incluindo corticosteróides sistémicos e agentes imunomoduladores.6-10
In summery, MK has the potential to produce ” sterile corneal infiltrates “and”sterile ulcerization”. A MK em si não é um processo infeccioso. É uma resposta inflamatória a um estímulo inflamatório local tóxico (químico ou microbiano), mecânico, hipóxico ou sistêmico. Os principais diagnósticos diferenciais de MK incluem queratite microbiana, úlcera de Mooren, degeneração marginal de Terrien, e queratólise periférica (Queratite Ulcerativa periférica-às vezes referida como fusão córnea). Ceratite microbiana (infecciosas úlcera da córnea) é caracteristicamente localizado centralmente ou paracentrally, é composto de um único grande lesão, é secundária a um processo unilateral, produz uma agravado resposta inflamatória (irite com a célula e reflexos visto na câmara anterior), é muito doloroso e produz sintomas incluem lacrimejamento, fotofobia e diminuição da visão. A úlcera de Mooren é uma queratite dolorosa, rapidamente progressiva, que resulta em um enfraquecimento generalizado da córnea periférica, às vezes levando a perfuração. A degeneração de Terrien é uma degeneração bilateral, indolor e progressiva da córnea periférica que ocorre no cenário de um olho branco e tranquilo. Raspagens da córnea e culturas em MK são geralmente não-produtivos, mesmo quando a condição está associada com blefarite estafilocócica. As culturas só devem ser consideradas se a condição não melhorar nas primeiras 48 a 72 horas de intervenção. Para evitar potenciais complicações de infecções fúngicas ocultas ou herpéticas, esteróides tópicos são frequentemente prescritos sob o guarda-chuva protector de um antibiótico tópico concomitante.
Este doente foi cicloplegado no consultório com 1% de atropina, pelo que nenhuma gota cicloplégica teria de ser prescrita. Reduziram a dor do paciente ao mínimo em 25 minutos. O doente foi colocado sobre uma fluoroquinolona de quarta geração tópica QID, lubrificantes tópicos QID, pomada de bacitracina HS para minimizar o potencial de erosão recorrente e instruído a utilizar analgésicos orais de contra-pressão, conforme tolerado e necessário para qualquer dor residual. O paciente foi agendado para uma avaliação de seguimento em três dias. Dada a melhoria e estabilidade, foi prescrito (adicionado) QID de acetato de prednisolona a 1% tópico, com uma avaliação de seguimento programada para três dias. O paciente voltou 90% melhorado. O regime foi continuado durante 10 dias e revisto. Na reavaliação de 10 dias, agora, com resolução de 100%, o antibiótico tópico foi descontinuado e o esteróide tópico para o olho direito diminuiu para licitar por uma semana com ordens para retornar para um seguimento final. Não houve complicações no seguimento final, todos os medicamentos foram descontinuados e o paciente foi dispensado de cuidados. Estava agendado um exame de cuidados primários.
1. Zheng Y, Kaye AE, Boker A, et al. Arcadas vasculares da córnea marginais. Invest Ophthalmol Vis Sci. 2013;54(12):7470-7.
2. Gupta N, Dhawan a, Beri S, d’Souza P. Espectro clínico de blefaroceratoconjuntivite pediátrica. JAPAS. 2010;14(6):527-9.
3. Pereira MG, Rodrigues MA, Rodrigues SA. Entropio da pálpebra. Semin Oftalmol. 2010;25(3):52-8.
4. Babu K, Maralihalli RE. Corpo estranho tarsal de asa de insecto causando granuloma conjuntival e queratite marginal. J Oftalmol Indiano. 2009;57(6):473-4.
5. Sweeney DF, Jalbert I, Covey M, et al. Caracterização clínica de acontecimentos infiltrativos da córnea observados com o uso de lentes de contacto moles. Cornea. 2003; 22(5):435-42.
6. Li Yim JF, Agarwal PK, Fern A. Vasculite leucocitoclásica apresentando-se como queratite marginal bilateral. Experiência De Clin Oftalmol. 2007;35(3):288-90.
7. Dai E, Couriel D, Kim SK. Queratite marginal Bilateral associada à síndrome de engraxamento após transplante de células estaminais hematopoiéticas. Cornea. 2007;26(6):756-8.
8. Aust R, Kruse FE, Volcker HE. Terapia refractária Queratoconjuntivite marginal em uma criança. Granulomatose de Wegener numa criança com manifestação inicial no olho. Oftalmologia. 1997; 94(3):240-1.
9. Glavici M, Glavici G. queratite Marginal na doença de Behcet. Oftalmologia. 1997; 41(3):224-7.
10. Bawazeer AM, Jackson WB. Queratite Ulcerativa infiltrativa Marginal secundária à síndrome de Churg-Strauss: a case report. Cornea. 2000; 19(3):402-4.
11. Jayamanne DG, Dayan M, Jenkins D, Porter R. the role of staphylococcal superantigens in the pathogenesis of marginal keratitis. Olho. 1997; 11 (Pt 5): 618-21.
12. Viswalingam M, Rauz S, Morlet N, Dart JK. Blefaroceratoconjuntivite em crianças: diagnóstico e tratamento. Br J Ophthalmol. 2005;89(4):400-3.
13. Robin JB, Dugel R, Robin SB. Doenças imunológicas da córnea e conjuntiva. Em: Kaufman HE, Barron BA, McDonal MB, eds. The Cornea, 2nd edition. Boston: Butterworth-Heinemann, 1998; 551-95.
14. Keenan JD, Mandel MR, Margolis TP. Queratite Ulcerativa periférica associada a vasculite que se manifesta assimetricamente como queratite marginal superficial Fuchs e degeneração marginal Terrier. Cornea. 2011;30(7):825-7.
15. Bouchard CS. Queratite não-infecciosa. In: Yanoff M, Duker JS. Oftalmologia. Mosby-Elsevier, St. Louis, MO 2009: 454-65.
16. McLeod SD. Queratite infecciosa. In: Yanoff M, Duker JS. Oftalmologia. Mosby-Elsevier, St. Louis, MO 2009: 466-91.
17. Sobolewska B1, Zierhut M. Ocular rosacea. Hautarzt. 2013 Jul; 64(7):506-8.
18. O’Reilly N, Gallagher C, Reddy Katikireddy K, et al. As proteínas Bacillus associadas ao Demodex induzem uma resposta aberrante à cicatrização da ferida numa linha celular epitelial da córnea: possíveis implicações para a formação de úlceras da córnea em rosácea ocular. Invest Ophthalmol Vis Sci. 2012;53(6):3250-9.
19. Bernardes TF, Bonfioli AA. Blefarite. Semin Oftalmol. 2010;25(3):79-83.
20. Thygeson P. corneal Marginal infiltra-se e tem úlceras. Trans Am Acad Ophthalmol. Otolaryngol 1947; 51(1):198-207.
21. Bachmann B, Jacobi C, Cursiefen C. inflamação ocular em doenças inflamatórias sistémicas: queratite. Klin Monbl Augenheilkd. 2011;228(5):413-8.
22. Chignell AH, Easty DL, Chesterton JR, Thomsitt J. ulceração Marginal da córnea. Br J Ophthalmol 1970; 54 (7):433-40.
23. Stern GA, Knapp A. iatrogénica doença da córnea periférica. Int Ophthalmol Clin. 1986; 26(4):77-89.
24. Pararajasegaram G. Mechanisms of uveitis. In: Yanoff M, Duker JS. Oftalmologia. Mosby-Elsevier, St. Louis, MO 2009: 1105-12.
25. Hazlett LD, Hendricks RL. Resenhas para o privilégio imunológico no ano de 2010: privilégio imunológico e infecção. Ocul Immunol Inflamm. 2010;18(4):237-43.
26. Radian AB. Queratite marginal erosiva causada por alergia à pilocarpina. Oftalmologia. 1999; 47(2):83-4.
27. Taguri AH, Khan MA, Sanders R. Marginal keratite: uma forma pouco comum de alergia tópica à dorzolamida. Am J Ophthalmol 2000; 130(1):120-2.
28. Fini ME, Girard MT, Matsubara M. Collagenolytic / gelatinolytic enzymes in corneal wound healing. Acta Ophthalmol Suppl. 1992;70(202):26-33.
29. Liu J, Sheha H, Tseng SC. Papel patogénico dos ácaros Demodex na blefarite. Curr Opin Allergy Clin Immunol. 2010;10(5):505-10.
30. Czepita D, Kuźna-Grygiel W, Czepita M, Grobelny A. Demodex folliculorum e Demodex brevis como causa da blefarite marginal crónica. Ann Acad Med Stetin. 2007;53(1):63-7.
31. Layton A, Thiboutot D. Emerging therapies in rosacea. J Am Acad Dermatol. 2013; 69 (6 Suppl 1): S57-65.
32. Akhyani M, Ehsani AH, Ghiasi m, Jafari AK. Comparação da eficácia da azitromicina vs. doxiciclina no tratamento de rosácea: um ensaio clínico aberto aleatorizado. Int J Dermatol. 2008;47(3):284-8.