det visuella systemet utvecklas under olika milstolpeperioder i tidig barndom; men inte alla kan förvärva eller behärska komplexa visuella färdigheter.1-3 forskning visar att 25% av barn i grundskolan har synproblem som ofta är odiagnostiserade.2,3 barn som kämpar med synstörningar kan stöta på utmaningar i klassrummet, fritidsspel eller sportaktiviteter.
på grund av den höga förekomsten och förekomsten av synstörningar bör primärvårdsoptiker och annan vårdpersonal ta itu med detta problemområde på lämpligt sätt. Tidigt ingripande är kritiskt eftersom synproblem kan utvecklas i vuxen ålder om de inte behandlas tidigare.1-3 denna artikel granskar kortfattat några vanliga synproblem hos barn och diskuterar möjliga diagnostiska, behandlings-och hanteringsstrategier.
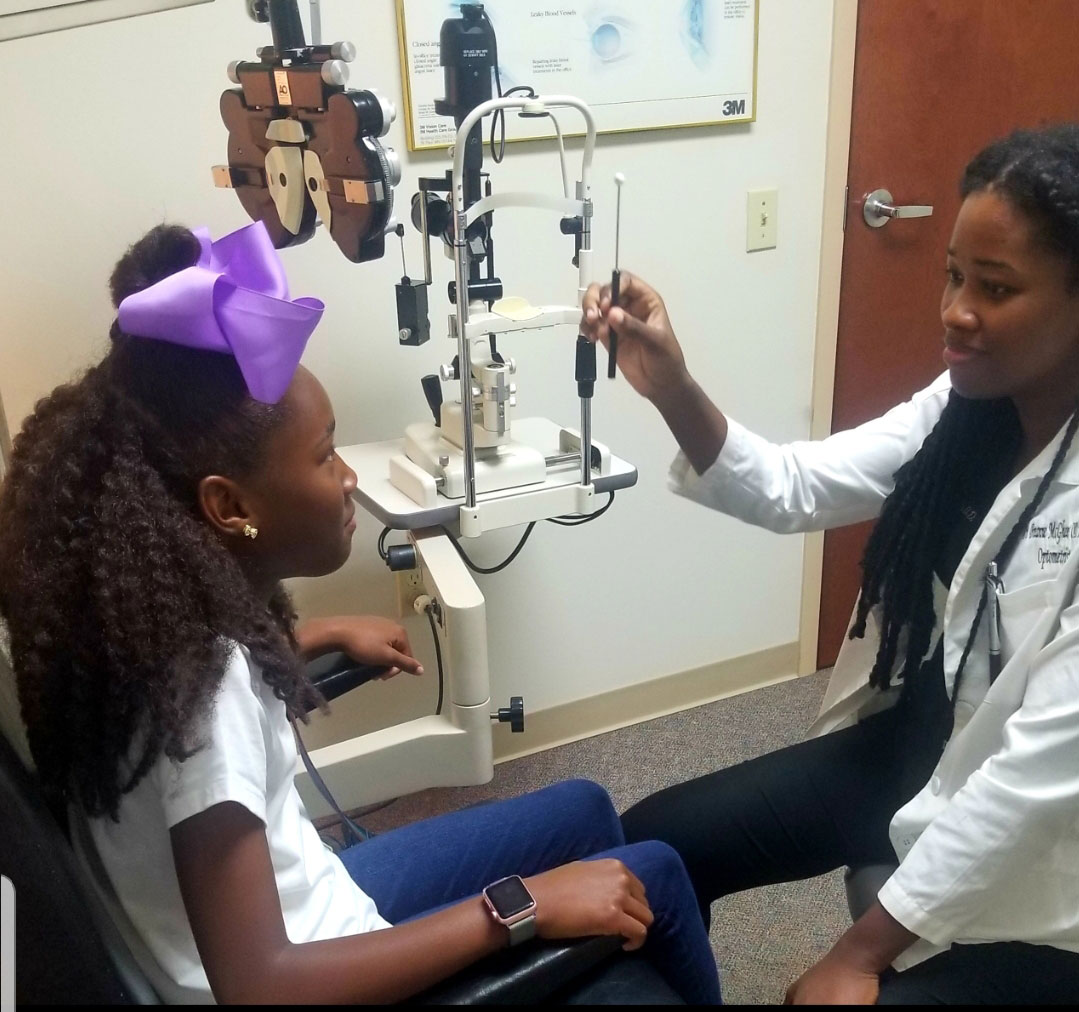
använd nsuco oculomotor test för att bedöma strävan ögonrörelser. Klicka på bilden för att förstora.
Oculomotor dysfunktion
denna vanliga synstörning kännetecknas av en anomali i fixering, saccades eller strävan ögonrörelser.3,4 symtom kan inkludera en läsare som förlorar sin plats på en sida, hoppar över ord eller innehållslinjer, läser om ord eller läser ett ord långsamt åt gången.3,5-7 dessa störningar stör flytutveckling och akademisk motivation.3,6 – 8 Om dessa underskott inte bedöms och behandlas korrekt kan de störa pedagogiskt lärande, djupuppfattning och idrottsdeltagande.2,7-9 med tiden kan patienter utveckla kompensationsvanor, som att flytta huvudet eller använda fingret som en guide under läsning, för att undvika visuella symtom.1,2,7,8
olika metoder finns för att bedöma oculomotorisk funktion.3,4,10 den nordöstra State University College of Optometry (nsuco) oculomotor test är en snabb och effektiv test för att kontrollera brutto oculomotor funktion.10 den är baserad på fyra parametrar: förmåga (hur länge barnet stannar med uppgiften), noggrannhet (saccadic intrång, refixationer för sysselsättningar och av över – eller underskott för saccades), huvudrörelse och kroppsrörelse (förmåga att kontrollera motorflöde).10
för att testa sysslor, instruera patienten att följa ett nära roterande mål utan att ta ögonen av det.10 med saccades, använd två olika mål och låt patienten växla mellan var och en endast när han instrueras att göra det.10 för pediatriska patienter hjälper ljusa och färgglada mål att upprätthålla god visuell uppmärksamhet.3,4
andra diagnostiska oculomotoriska tester inkluderar Utvecklingsögonrörelsen (DEM) och King-Devick, som subjektivt utvärderar linjära visuomotoriska färdigheter, snabba automatiserade namnfärdigheter och visuell bearbetningshastighet.6,9,11-13 specifikt skiljer DEM automatik och oculomotoriska underskott, medan King-Devick-testet inte kan skilja de två. Objektivt använder visagraph (Bernell) och readalyzer (Bernell) video-oculography för att analysera mikro-okulära rörelser och uppskatta en ungefärlig läsnivå.14 vid varje test, observera noggrant för kompensatoriska huvudrörelser eller fingerstyrningar utan att ge instruktioner om huvud-och handpositionering.4,11,14
synterapi är den behandling som valts för oculomotorisk dysfunktion (Tabell 1).3,4,7 använd sekventiella tekniker som tränar både grova och fina oculomotoriska rörelser ordentligt.3,4,7 för att göra dessa uppgifter mer utmanande, överväga att ladda varje teknik med föremål som en metronom eller balansbräda.3,4,7

amblyopi
det finns tre typer av amblyopi: visuell deprivation, brytningsfel och strabismus.15-17 med visuell deprivation amblyopi finns det en strukturell obstruktion av ögat som förhindrar att ljus tränger in, vilket resulterar i att ett misslyckat visuellt svar skickas till hjärnan.16 flera tillstånd orsakar visuell berövande amblyopi, såsom medfödda grå starr, ögonlocksptos och hornhinnans opacitet.15-17 behandla den inkriminerande faktorn först för att eliminera obstruktionen innan du tar itu med denna typ av amblyopi med terapi.15-17
okorrigerat brytningsfel som orsakar amblyopi uppstår eftersom den visuella informationen som skickas till hjärnan är suddig på grund av större brytningsfel.15-17 ju högre brytningsfel, desto större är risken för amblyopi.15-17
när du undersöker patienten, leta efter ledtrådar som kan föreslå amblyopi. Under synskärpstestning kan de långsamt läsa bokstäverna på diagrammet, försöka kika runt fotoperen eller ta bort ockluderaren, så att ljudöget kan se. Optisk korrigering kan förbättra synskärpan i det amblyopiska ögat.15-17 lätta eller flexibla ramar är en bra rekommendation för barn. Huvudremmar eller tempelkablar kan också optimera en lämplig passform. Slagtåliga polykarbonatlinser bör rekommenderas till alla barn.
Patching är en annan effektiv behandlingsmetod vid amblyopi, eftersom det tvingar hjärnan att ta emot och bearbeta visuell information från det amblyopiska ögat.18-21 studier visar att lappning i två timmar om dagen är lika effektiv som längre lapptider.15,17 adhesiva fläckar kan användas för att säkerställa att patienter får effektiv behandling. Tidigare rekommenderade studier nära aktiviteter under patchningstimmar; nyare forskning visar dock att patienter som utför distansaktiviteter medan patching är lika effektiva vid visuell återhämtning.15,17
ett alternativ till lappning är farmakologisk bestraffning med cykloplegiska medel, vilket tvingar patienten att använda visuell inmatning från sitt amblyopiska öga för nära uppgifter.15-17 atropin 1% används ofta i praktiken och har gett positiva resultat.21,22 kliniska studier visar att farmakologiska straffresultat liknar patching ensam.16,17,21,22 en fördel med denna typ av terapi är att det ökar efterlevnaden på grund av enkel installation. Det är också bra för mildare grader av amblyopi.16,17 ge patienter råd om möjliga symtom på minskad synskärpa i det icke-amblyopiska ögat och ökad ljuskänslighet sekundärt till mydriasis.16,17
optisk bestraffning kan också användas för att oskärpa glasögonreceptet i det goda ögat samtidigt som receptet maximeras i det amblyopiska ögat.16,17 Bangerter filter är också alternativ där ett genomskinligt filter placeras över linsen i nonamblyopic ögat för att orsaka oskärpa.15-17 kosmetiskt är de mindre märkbara än en ögonplåster, vilket gör dem till ett bra alternativ för patienter som är samvete för utseendet. För att dessa terapier ska fungera måste patienten bära sina glasögon.15-17
Dikoptisk behandling är också tillgänglig, där patienter får mer visuell stimulering genom högre kontrast och ljusare bilder i det amblyopiska ögat.16,23,24
regelbundna uppföljningar är viktiga för att bedöma om det amblyopiska ögat stärks. Förbättring med terapier kan ta veckor för att avslöja några framsteg, och efterlevnad kan vara svårt. Medan de flesta barn visar förbättringar med dessa terapeutiska tillvägagångssätt, svarar inte alla barnpatienter.16,23,24 i min praktik behandlar vi amblyopi först innan vi genomgår strabismisk strategi om heterotropa eller hypotropa avvikelser är närvarande.16,23,24
Strabismus
enligt American Association for Pediatric Ophthalmology and Strabismus påverkar detta tillstånd lite mer än 3% av barnen i den amerikanska befolkningen.25 några orsaker till strabismus inkluderar stora okorrigerade brytningsfel, paretiska extraokulära muskler, genetiska utvecklingsstörningar och trauma.25,26
beroende på graden av felinriktning kan patienter uppvisa symtom på diplopi, suddig syn, huvudvärk, ögontrötthet, svårigheter med läsning och ögonbelastning.1,6 vissa strabismiska patienter är emellertid asymptomatiska på grund av visuell undertryckning av det svagare ögat och preferensanvändning av det dominerande eller tydligare ögat.25 traditionellt har strabismus amblyopipatienter denna typ av visuell profil.25,26
många kliniska tekniker kan bedöma strabismus.25,26 använd en transilluminator eller nära fixerande mål och observera ögonrörelser i alla nio kardinalriktningar för att säkerställa att alla extraokulära muskler fungerar korrekt och att båda ögonen arbetar med varandra samtidigt.25,26 medan vissa stora vinkelavvikelser är uppenbara kan andra subtila feljusteringar vara svåra att hämta.18,25,26
använd täckprov för att identifiera phorias och tropias.26 ett ensidigt täcktest (cover-uncover test) kommer att avslöja närvaron av en tropia om läkaren tittar på ögat som inte täcks.6 under det ensidiga täcktestet kommer det strabismiska ögat att försöka korrigera sig antingen genom att röra sig inåt (exotropia) eller utåt (esotropia).26 det alternerande täcktestet (cross-cover test) används för att bryta fusion för att upptäcka en phoria när läkaren observerar ögat efter att det har upptäckts.26 använd prismastänger eller lösa prismor för att mäta avvikelsens storlek under testet. Titrera den nödvändiga mängden prisma tills ingen rörelse ses som ockluderaren växlas växelvis från öga till öga.26
Hirschberg-testet är ett annat användbart kliniskt verktyg som upptäcker felinriktning med hjälp av direkt oftalmoskop eller transilluminator.26 under detta test, titta på hornhinnans reflex och jämför dess position med den underliggande pupillen. Normalt bör hornhinnans reflex ligga exakt över eleven. För varje millimeter som hornhinnans reflex är utanför centrum motsvarar den 22 prisma dioptrar av avvikelse.26
det första visuella korrigeringsalternativet för alla strabismiska patienter bör vara glasögon för att förbättra synskärpa, stereopsis och okulär inriktning.26 Plus linser i ackommoderande esotropia fall kan hjälpa till med fokusering och visuella obehag symptom.25-27 andra behandlingsalternativ inkluderar prismor, synterapi och lapp.18,26
om spektakel-eller prismakorrigering inte förbättrar felinriktningen är kirurgisk ingrepp tillgänglig för att korrigera avvikelsen.26 den infantila Esotropia-observationsstudien visade att spädbarn som hade operation vid sex månader upplevde bättre stereoskopiska resultat vid fyra års ålder jämfört med spädbarn som genomgick operation efter sex månader.27,28
tidig intervention krävs i konstanta avvikelser som inte förbättras med glasögon eller andra icke-invasiva behandlingsalternativ.26,27 först då bör du överväga kirurgi för att korrigera avvikelsen och förbättra stereopsis förmåga.25,26
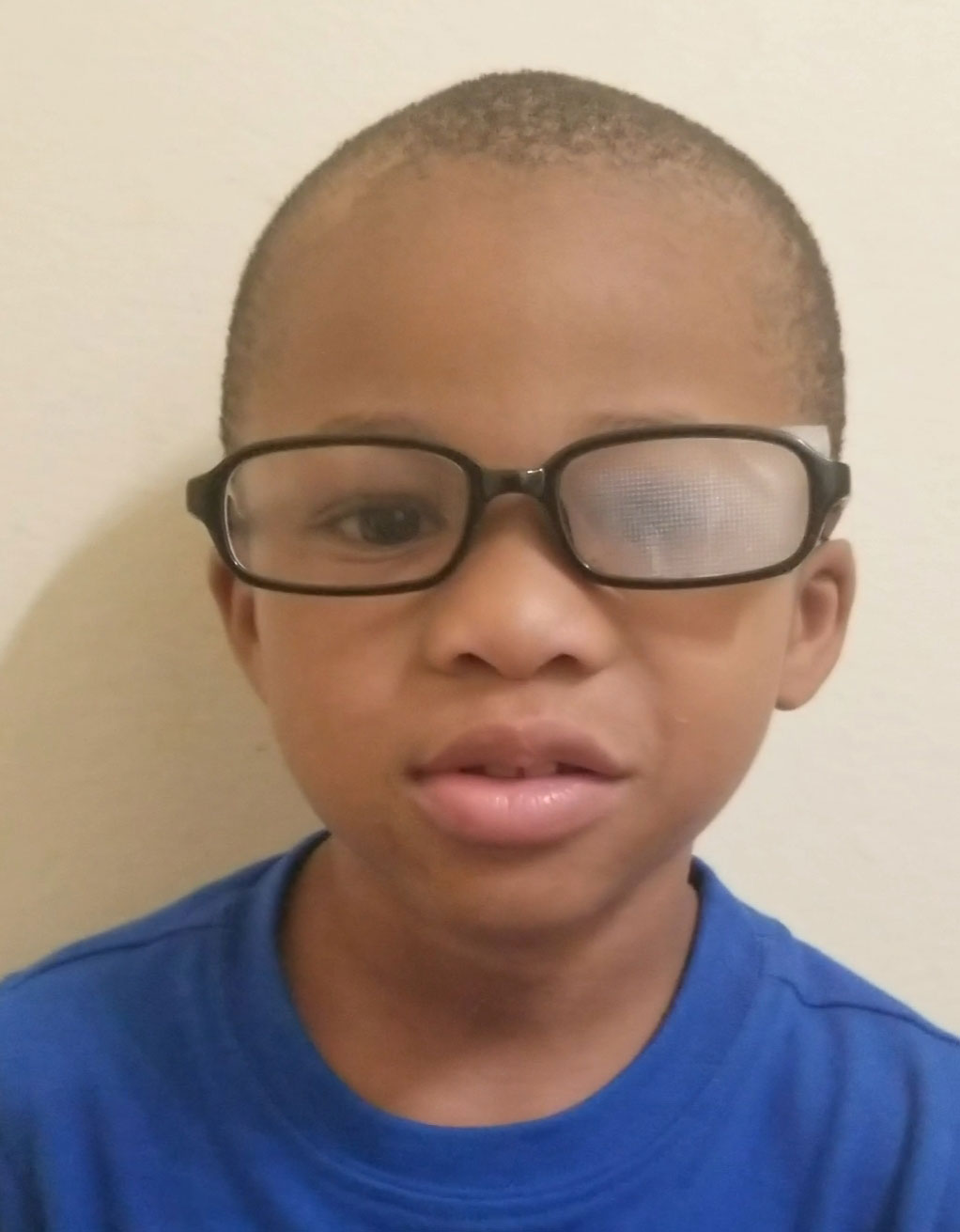
optisk bestraffning kan användas för att behandla amblyopi. Klicka på bilden för att förstora.
ackommoderande & Vergence Disorders
patienter i skolåldern, särskilt tredje och fjärde klassare som har lässvårigheter, diagnostiserade inlärningssvårigheter eller dålig akademisk prestanda bör ha en omfattande synundersökning för att utvärdera för underliggande ackommoderande och vergensproblem. Dessa förhållanden kan ha en betydande inverkan på den ökade efterfrågan på nära visning och arbetsbelastning.1-3, 7
förhållanden under och över den normala konvergensen inducerad av boende per boendeenhet (AC/a) förhållande, 4:1, har varit inblandade i binokulära synproblem (Tabell 2).1,3,7 införliva ackommoderande testning i phoropter rutin genom att lägga plus eller minus linser tills patienten först märker olöst oskärpa.3 monokulär uppskattningsmetod (MEM) retinoskopi är ett binokulärt test som utförs bakom phoropteren med hjälp av ett läskort som kan fästas på retinoskopets ansikte. I likhet med standard retinoskopi, neutralisera rörelsen ”med” (fördröjning av boende) eller ”mot” (ledning av boende) med lämpliga linser tills ingen rörelse observeras.1,3,7 annan dynamisk retinoskopi (t. ex., Nott) tester kan kontrollera boende förmågor.1,3,7
Konvergensinsufficiens är den vanligaste vergensstörningen som påverkar förmågan att upprätthålla korrekt binokulär ögoninriktning på nära mål, vilket resulterar i visuellt obehag vid nära.3,7 bedöma vergence färdigheter i office med tekniker som nära punkt konvergens och fusional divergens och konvergens tester för att bedöma effektiviteten förmågor detta system.
rekommendera korrigerande linser, synterapi (tabell 3) eller ortoptik som behandlingsalternativ för att förbättra bristande ackommoderande och vergensfärdigheter.1,3,4 specifikt, Lägg till en pluslins för tillmötesgående dysfunktion för att förbättra patientens fokuseringsförmåga.1,3,4 Synterapitekniker kan laddas med ökande plus / minus-linser eller prismängder.4 noggrant övervaka för undertryckande under vergence terapi tekniker.1,3,4
om barn har någon av dessa synstörningar kan de uppleva utmaningar när de läser, skriver och datoranvändning, vilket i slutändan sänker deras utbildningspotential.
som primära ögonvårdsleverantörer har vi en skyldighet att förespråka för våra yngre patienter. Vi måste rekommendera omfattande ögonundersökningar med noggranna bedömningar för förekomst av synstörningar. Om vi är närvarande måste vi erbjuda lämpliga behandlingar och ge regelbundna uppföljningar.
Dr.McGhee praktiserar vid Chiasson Eye Center och Bond Wroten Eye Clinic i Louisiana.
1. American Optometric Association konsensus Panel om vård av patienten med ackommoderande och vergens dysfunktion. Ackommoderande och vergens dysfunktion. St. Louis, MO: American Optometric Association; reviderad 2017.
2. Schuhmacher H. Vision och lärande: En Guide för föräldrar och yrkesverksamma. Hamburg: Tredition; 2017.
3. Scheiman M, Wick, B. klinisk hantering av binokulär syn: Heteroforiska, tillmötesgående och Ögonrörelsestörningar. Philadelphia, PA: Lippincott Williams & Wilkins; 2013.
4. Damari DA. Visionsterapi för icke-Strabismiska binokulära synstörningar ett bevisbaserat tillvägagångssätt. OptoWest; 2013. www.academia.edu/36635747/Vision_Therapy_for_Non-Strabismic_Binocular_Vision_Disorders_A_Evidence-Based_Approach. åtkomst 3 juni 2019.
5. Kulp M, Schmidt P. Förhållandet mellan klinisk saccadic ögonrörelseprovning till läsning i kindergartners och första betyg. Optom Vis Sci. 1997;74(1):37-42.
6. Powers M, Grisham D, Riles, P. Saccadic spårning färdigheter fattiga läsare i gymnasiet. Optometri. 2008;79(5):228-34.
7. Rouse M. Optometric bedömning: visuella effektivitetsproblem. I: Scheiman M, Rouse M, Red. Optometrisk hantering av Inlärningsrelaterade synproblem. 2: a upplagan. Philadelphia, PA: Mosby Elsevier; 2005: 335-67.
8. Aston LN, Abel LA, Fricke TR, McBrien NA. Utvecklande ögonrörelsetest: vad mäter det egentligen? Optom Vis Sci. 2009;86(6):722-30.
9. Palomo-usci Lvarez C, Puell, MC. Förhållandet mellan oculomotorisk skanning bestämd av DEM-testet och ett kontextuellt läsningstest hos skolbarn med lässvårigheter. Graefes Arch. Clin. Exp. Oftalmol. 2009;247(9):1243-9.
10. Maples WC. Nsuco Oculomotor Test. Santa Ana, CA: Optometric Extension program Foundation; 1995.
11. Garzia RP, Richman JE, Nicholson SB, Gaines CS. Ett nytt visuellt verbalt saccade-test; utvecklingsögonrörelsetestet (DEM). J Am Optom Assoc. 1990;61(2):124-35.
12. Luna B, Velanova K, Geier jfr. Utveckling av ögonrörelsekontroll. Hjärnan Cogn. 2008;68(3):293–308.
13. Moiroud L, Gerard CL, Peyre H, Bucci MP. Utvecklande Ögonrörelsetest och dyslexiska barn: en pilotstudie med ögonrörelseinspelningar. PLOS One. 2018; 12 (9): e0200907.
14. Webber A, Wood J, Gole G, Brown B. dem test, visagraph ögonrörelseinspelningar och läsförmåga hos barn. Optom Vis Sci. 2011;88(2):295-302.
15. Rouse M, Cooper J, Cotter S, et al. Vård av patienten med amblyopi: den amerikanska Optometric Association Optometric klinisk praxis riktlinjer. 2004. www.aoa.org/documents/optometrists/CPG-4.pdf. åtkomst 3 juni 2019.
16. Arnold R. amblyopi riskfaktor prevalens. J Pediatr Oftalmol Skelning. 2013;50(4):213-7.
17. Jenewein E. Amblyopia: när ska man behandla, när ska man hänvisa? Rev Optom. 2015;152(12):48-54.
18. Han är en av de mest kända. En randomiserad studie som jämför deltidslapp med observation för intermittent exotropi hos barn 12 till 35 månaders ålder. Oftalmologi. 2015;122(8):1718-25.
19. Pediatrisk Ögonsjukdom Utredare Grupp. Den kliniska profilen för måttlig amblyopi hos barn yngre än sju år. Arch Oftalmol. 2002;120(3):281-7.
20. Pediatrisk Ögonsjukdom Utredare Grupp. Förloppet av måttlig amblyopi behandlad med lapp hos barn: erfarenhet av amblyopibehandlingsstudien. Am J Oftalmol. 2003;136(4):620-9.
21. Scheiman MM, Hertle RW, Kraker RT, et al. Patching vs atropin för att behandla amblyopi hos barn i åldern sju till 12 år: en randomiserad studie. Arch Oftalmol. 2008;126(12):1634-42.
22. Pediatrisk Ögonsjukdom Utredare Grupp. Förloppet av måttlig amblyopi behandlad med atropin hos barn: erfarenhet av amblyopibehandlingsstudien. Am J Opthhalmol. 2003;136(4):630-9.
23. Wallace D, Chandler DL, Beck RW, et al. Behandling av bilateral brytningsamblyopi hos barn tre till <10 år. Am J Oftalmol. 2007;144(4):487-96.
24. Pediatrisk Ögonsjukdom Utredare Grupp. Effekt av ålder på svar på amblyopibehandling hos barn. Arch Oftalmol. 2011;129(11):1451-7.
25. American Association för pediatrisk oftalmologi och Strabismus. Skelning. 26 februari 2019. aapos.org/glossary/strabismus. åtkomst 3 juni 2019.
26. Caloroso EE, Rouse MW, Cotter SA. Klinisk hantering av Strabismus. Boston: Butterworth-Heinemann; 1993.
27. Birch e, Stager D, Wright K, Beck R. den naturliga historien om infantil esotropi under de första sex månaderna av livet: pediatrisk Ögonsjukdomsutredare grupp. J AAPOS. 1998;2(6):325-9.
28. Pediatrisk Ögonsjukdom Utredare Grupp. Spontan upplösning av tidig debut esotropi: erfarenhet av den medfödda Esotropia observationsstudien. Am J Oftalmol. 2002;133(1):109-18.