Authors: Brit Long, MD (@long_brit, SAUSEC EM Attending Physician) and Justin R. Warix, DO, FAAEM (EM Attending Physician, Central Peninsula Hospital, Soldotna, AK) // Edited by: Alex Koyfman, MD (@EMHighAK, EM Attending Physician, UT Southwestern Medical Center / parkland Memorial Hospital)
Welcome back to emdocs cases! Tänään käydään tapauskohtaista keskustelua em-aiheen ytimestä, jossa käydään kiistaa ja huippuhoitoja.
—————————-
62-vuotias nainen, jolla on ollut munuaistauti dialyysihoidossa, kohonnut verenpaine ja CAD, on pahoinvointia ja heikkoutta. Häneltä jäi dialyysi väliin. VS: t ovat normaalit, ja tenttikin on normaali. Mikä on ensimmäinen testisi?
- EKG!
- mikä on tämän kuurin taustalla oleva kirjallisuus? Onko mitään parempaa?
- ennen kuin aloitamme, käydään läpi joitakin perusasioita.
- hoito
- 1) sydämen Kalvostabilaatio
- 2) Solunsiirtymä
- yhdistelmähoito
- 3) kaliumin eritys
- mitä tapahtuu hyperkalemian aiheuttamassa sydänpysähdyksessä?
- avainkohdat
- viitteet / lisätietoja:
EKG!
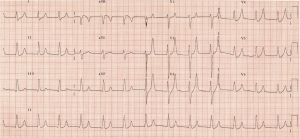
näet suuria, korkeimmillaan T-aaltoja ilman P-aaltoja. VBG palautuu kaliumin ollessa 7, 3 mmol/L, natriumin 140 mmol/L ja normaalin laktaatin kanssa. Pyydät tavallista hyperkalemiahoitoa tai isoa K – pisaraa-Katso lisää kohdasta https://canadiem.org/tiny-tip-hyperkalemia-management/
tämä hoito koostuu klassisesti kalsiumista (glukonaatti-tai kloridisuola), beeta-agonistista (10-20 mg albuterolisumutettua) ja/tai Bikarbonaatista (1 amp), insuliinista (10 yksikköä säännöllistä/glukoosi D50 1 amp), Kayeksalaatista (15-30 g suun kautta tai peräsuolesta), diureeteista (furosemidi 40 mg) ja dialyysiin tarkoitetusta Munuaisyksiköstä potilas.
mikä on tämän kuurin taustalla oleva kirjallisuus? Onko mitään parempaa?
ennen kuin aloitamme, käydään läpi joitakin perusasioita.
– suurin osa kaliumista on solunsisäistä (98%) ja 75% löytyy luurankolihaksista. Merkittävä gradientti solunsisäisen ja solunulkoisen ympäristön välillä on tärkeä rooli solutoimintapotentiaalien muodostumisessa.1-5
– munuaisjärjestelmällä on tärkein rooli kaliumin säätelyssä (90% erittymisestä). Normaalit arvot ovat 3,5-5,0 mEq/L tai mmol / L. 1,2
– näiden tasojen muutokset vaikuttavat solukalvon mahdollisuuksiin ja aiheuttavat sydän-ja hermolihasoireita. Na-K-Atpaasipumpulla on suuri rooli solukalvon kaltevuudessa.
– lievä hyperkalemia: 5, 5-6, 5 mEq / L (lähes 10% Sisään otetuista potilaista).4-7
– keskivaikeat pitoisuudet ovat 6, 5-7, 5 mEq / L ja vaikeat > 7, 5 mEq/L. 4-7
etiologia: kohonneen kaliumin syitä ovat: excessive exogenous potassium, excessive endogenous potassium (hemolysis, rhabdomyolysis, burns, tumor lysis syndrome, trauma), redistribution (acidemia, medications (succinylcholine, beta-blockers), and insulin deficiency), decrease in excretion (renal failure/injury, decreased mineral corticoids, medications), factitious (hemolysis, thrombocytosis, venipuncture issue, leukocytosis).5-8
Clinical Manifestations: Since potassium plays an important role in Na-K-ATPase physiology, hyperkalemia can result in several important effects, primarily cardiac and neuromuscular. Kliiniset piirteet ovat kuitenkin epäspesifisiä ja niihin kuuluu yleinen heikkous, letargia tai sekavuus. Syvät jännerefleksit voivat olla masentuneita tai poissa, vaikka kallon hermot, pallean toiminta ja tunne ovat tyypillisesti normaalit. GI vaikutuksia ovat pahoinvointi, oksentelu ja ripuli.
– EKG on yksi tärkeimmistä hyperkalemian diagnostisista testeistä. Ennustettujen muutosten ajatellaan klassisesti seuraavan 1) korkeimmillaan olevia T-aaltoja, 2) PR-välin pitenemistä P-aallon menettämisen myötä, 3) QRS: n laajenemista, 4) Siniaaltokuviota ja 6) asystolia. Korkeimmillaan T-aallot ovat seurausta lepokalvon mahdollisista muutoksista.9-12
– nämä muutokset eivät kuitenkaan ole järjestyksessä. Dodge ym. löydetyt potilaat voivat edetä sinusrytmistä Kammiovärinään.13 EKG osoittaa herkkyyttä 34-43% hyperkalemian ennustamisessa, spesifisyys 85-86%.12, 14
– hidas seerumin kaliumpitoisuuden muutos ei välttämättä aiheuta EKG-muutoksia, eikä yli 9, 0 mEq/L: n pitoisuuksilla ehkä voida osoittaa odotettuja löydöksiä.12, 15
potilaallamme oli heikkoutta ja EKG-muutoksia. Olet pyytänyt useita lääkkeitä, ja aloitetaan syvä sukellus hyperkalemia hoito.
hoito
– hoito ei riipu hyperkalemian syystä, vaan siinä on keskityttävä rytmihäiriövaikutusten ja komplikaatioiden korjaamiseen tai välttämiseen.
– luo turvaverkko IV pääsy, jatkuva seuranta, ja O2.
– hoito keskittyy sydämen stabilointiin, solunvaihteluun ja kaliumin erittymiseen. Tämä tulee aloittaa välittömästi hyperkalemiaa epäiltäessä joko EKG-muutosten (mukaan lukien huippuaallot) tai kaliumin > 6, 5 mmol/l perusteella. 4,5,10,11,16

1) sydämen Kalvostabilaatio
kalsium vähentää hyperkalemian depolarisaatiovaikutusta ja alentaa sydämen myosyyttien kynnyspotentiaalia muutamassa minuutissa.4,5,17-19 tämä vakauttaa sydämen solukalvoa, mutta se ei johda solunsiirtoon tai kaliumin erittymiseen, mikä vaatii muita lääkkeitä.
– kalsiumia voidaan antaa kahdessa muodossa: kloridi – tai glukonaattisuola. Ca-kloridisuola sisältää 13, 6 meq 10 mL: ssa, kun taas Ca-glukonaattisuola sisältää 4, 6 meq 10 mL: ssa.4,5,18,19 Ca glukonaattia voidaan antaa perifeerisen LASKIMOLINJAN kautta. Ca-kloridin ekstravasaatio voi aiheuttaa kudosnekroosia, ja central line suositellaan, jos mahdollista (ellei kooditilanne.)4, 5
– CaCl 1 g sisältää noin 270 mg Ca2+: aa, kun taas 3 ampullia kalsiumglukonaattia sisältää vastaavan määrän (noin 90 mg Ca2+: aa ampullia kohti).18, 19
– kirjallisuudesta käy ilmi, että Ca-glukonaatilla on samankaltainen puhkeamisaika kuin Ca-kloridilla, eikä se välttämättä vaadi maksan toimintaa. Useissa maksansiirtopotilailla tehdyissä tutkimuksissa havaittiin samanlainen Ca-arvon nousu jommankumman lääkemuodon jälkeen.19-21 koirilla ja lapsipotilailla tehty tutkimus osoittaa samanlaisia löydöksiä.21
– vaikutus alkaa alle 3 minuutissa ja kestää 20-60 minuuttia.4, 5
Bottom Line: 1 g (10 mL) Ca-glukonaattia IV tulee antaa potilaille, joilla on EKG-löydöksiä (korkeimmillaan T-aaltoja tai pahempaa), uudelleenarviointi 5 minuutin kuluessa. Kalsiumia on annettava enemmän, jos EKG: ssä ei havaita muutoksia tai pahenemista. Sydänpysähdyspotilaalle tai potilaalle, jolla on keskusyhteys, tulee antaa 1 g Ca kloridi IV: tä.
onko muuta vaihtoehtoa sydämen vakauttamiseksi? Hypertonista keittosuolaliuosta (3%) voidaan käyttää 100 ml: ssa boluksia, joskin tätä on tutkittu pääasiassa hyponatremiaa ja hyperkalemiaa sairastavilla potilailla.22
2) Solunsiirtymä
tämä tulee tapahtua joko kalsiumin kanssa tai heti sen jälkeen kaliumin uudelleenjakamiseksi.4,5,23-25

a) insuliini ja glukoosi – nämä toimenpiteet alentavat seerumin kaliumia annosriippuvasti.4,5,23-26 Na-K-ATPaasin aktivaatio ja solunsisäinen pumppurekrytointi (GLUT4-reseptorit) solukalvoon vastaavat k-kuljetuksesta solunsisäisesti.27
– klassisesti 10-20 yksikköä lyhytvaikutteista insuliinia ja 25 g dekstroosia (yksi amp of D50), jos veren glukoosipitoisuus on alle 250 mg/dL.4, 5, 28,29
– insuliini ja glukoosi laskevat kaliumia 0, 45-0, 61 mmol/L 15 minuutissa, 30-32 0.87 mmol/l 30 minuutissa,33,34 ja 0, 47 mmol/l yhdessä tunnissa.23, 24, 33, 34 muut tutkimukset viittaavat siihen, että se voi pienentää annosta jopa 1, 2 mmol/l. 23,24
– insuliinin / glukoosin vaikutus alkaa alle 15 minuutissa (tavallisemmin 5-10 minuuttia) ja suurin vaikutusaika 25-30 minuuttia.23, 24 vaikutuksen kesto on 2 tuntia.
– riskeihin kuuluu hypoglykemia, jota usein aliarvioidaan. Tämä osuus on 8, 7% annettaessa 10 yksikköä lyhytvaikutteista insuliinia.Loppuvaiheen munuaissairautta sairastavilla potilailla tehdyssä tutkimuksessa ehdotettiin 13%: n osuutta,36%: n osuus hemodialyysipotilailla oli 75% 60 minuutin kohdalla.26 systemaattisen katsauksen mukaan 18 prosenttia.26
– toimitettavan glukoosin määrää voi olla vaikea määrittää, ja alla oleva taulukko 1 tarjoaa helposti seurattavan keinon määrittää, mitä on annettava.
– tekijöihin kuuluvat aiemman diabeteksen puuttuminen, diabeteslääkkeiden puuttuminen ja matalampi glukoosi ennen hoitoa. Munuaisvaurio tai sairaus voivat olla mahdollisia tekijöitä, sillä insuliini metaboloituu munuaisten kautta.4, 5, 36
– mahdollinen muutos koskee myös lyhytvaikutteisen insuliinin käyttöä, kuten lispro-tai aspart-insuliinia, joilla on lyhyempi puoliintumisaika, jotka imeytyvät nopeammin eikä munuaisten vajaatoiminta/vamma pidennä insuliinin käyttöä. Tämä voidaan antaa vain lyhytvaikutteisena 10 yksikön boluksena tai 6 yksikön boluksena, jonka jälkeen annetaan 20 yksikön annos lispro-tai aspart-infuusiona tunnissa. Nämä hoito-ohjelmat tarjoavat samanlaisen seerumin kaliumpitoisuuden laskun ja johtavat vähempään hypoglykemiaan.4, 5
– pelkkää glukoosia ei suositella, mikä voi johtaa hypertonisuuteen ja hyperkalemiaan.37,38
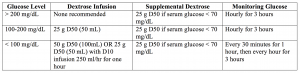
lyhyesti: lyhytvaikutteinen insuliini 10 yksikköä laskimoon, glukoosi-infuusiona kuten yllä.

B) beeta – agonistit-katekoliamiinit lisäävät Na-K-Atpaasipumpun ja Na-K-2cl cotransporterin aktiivisuutta.1-5,39,40
– Nebulisoitua albuterolia annetaan 10-20 mg: n annoksina normaalin 5 mg: n sijaan obstruktiiviseen sairauteen.
– Levalbuterolin ja albuterolin kyky alentaa kaliumia on yhtä suuri.4, 5, 23, 24
-albuterolia voidaan antaa laskimoon 0, 50 mg: n annoksina ja terbutaliinia 0, 25 mg: n annoksina lihakseen. 4,5,23,24,31,41-43
– kalium laskee 0, 6 mmol/L 10 mg: lla ja 1, 0 mmol/L 20 mg: lla tunnin kuluttua.31,41-43
– puhkeaminen on 20-30 minuuttia, kesto yli kaksi tuntia.31,41-43
– IV muotoiluja ovat epinefriini, albuteroli 0,5 mg tai salbutamoli 2,5 mg, vaikka haittavaikutukset ovat yleisempiä.23, 24, 34
– haittavaikutuksia ovat vapina, sydämentykytys ja ahdistuneisuus. IV-muodoilla on suurempi riski kohonneeseen verenpaineeseen ja päänsärkyyn.
– yhdistelmähoito insuliinin ja glukoosin kanssa johtaa vieläkin suurempaan kaliumin vähenemiseen, 1.2-1, 5 mmol/L tunnin kuluttua lääkityksen antamisesta.31, 41-43
Bottom Line: Albuterol 20 mg 4 mL: ssa normaalia suolaliuosta, jota sumutetaan 10 minuutin ajan.

C) natriumbikarbonaatti – Bolus natriumbikarbonaattia on suositeltu hyperkalemian akuuttihoitoon, perustuen tutkimuksiin, joissa on arvioitu pitkittynyttä bikarbonaatti-infuusiota (tuntien ajan).23,24,31,32,44-46
– kuitenkin kirjallisuus potilailla, joilla on normaali pH ei tue bikarbonaatti hyperkalemia.4, 5, 23, 24
– muihin lääkeaineisiin verrattuna bikarbonaatti ei aiheuta merkitsevää kaliumin vähenemistä 30 ja 60 minuutin kohdalla.23, 24, 32 useat kontrolloidut tutkimukset osoittavat, että natriumbikarbonaatti ei vähennä kaliumia 60 minuutissa.4,5,23,24 tutkimukset, jotka viittaavat vähenemiseen käytetty bikarbonaatti infusoida tuntien (eikä bolus) ja potilailla, joilla on acidemia.47, 48
yhdistelmähoito
– useiden lääkeaineiden käyttö on paras keino kaliumin uudelleenjakautumiseen, ja Cochrane review suosittelee yhdistettyjä insuliini -, glukoosi-ja beeta-agonisteja.4,5,23-26
– Allon ym. löytää kaliumin maksimaalisen vähenemisen 1,21 mmol / L laskimonsisäisellä glukoosiinsuliinilla nebulisoidulla albuterolilla.31
– bikarbonaattia ei tule käyttää, ellei potilas ole hapan.4, 5
Bottom Line: natriumbikarbonaattia voidaan käyttää potilailla, joilla on asidemia ja hyperkalemia, mutta siitä ei ole hyötyä muille potilaille. Yhdistelmähoito beeta-agonistin ja insuliinin/glukoosin kanssa on tehokasta kaliumin siirtämisessä.
potilaan glukoosipitoisuus on 153. Annat kalsiumglukonaattia 10% 10 mL laskimoon ja sen jälkeen 10 yksikköä lyhytvaikutteista insuliinia, jossa on yksi amp D50 ja 20 mg albuterolisumutettuna. Mikä on seuraava askeleesi?
3) kaliumin eritys
erittymiskeinoja ovat virtsa, ruuansulatuskanavan järjestelmä ja veri.1-5 munuaista on vallitseva erittymisreitti. Lääkärin tulee arvioida potilaan tilavuustilanne ja virtsanerityskyky. Jos potilas voi tuottaa virtsaa, diureetti on pätevä vaihtoehto.4,5 hemodialyysi on kuitenkin paras keino kaliumin lopulliseen poistamiseen.

a) virtsan diureesi – tätä voidaan käyttää potilaan valmistamiseksi hemodialyysiin. Virtsadiureesista ei ole apua, jos potilas ei pysty tuottamaan virtsaa, mutta siitä voi olla apua potilailla, joiden munuaistoiminta on kohtalaisen heikentynyt.4, 5
– loop-diureetit, kuten furosemidi, erittyvät virtsaan eniten kaliumia.
– yhdistelmä asetatsolamidin kanssa voi lisätä kaliumin eritystä entisestään, joskaan tämä lääke yksinään ei ole suositeltavaa.49
– nämä lääkeaineet ovat parhaita hypervolemiaa tai euvolemiaa sairastavien potilaiden hoidossa. Lääkärin tulee tarvittaessa seurata huolellisesti virtsaneritystä ja elektrolyyttejä.
– jos hypovoleemista, annetaan laskimonsisäistä nestettä. Tässä viestissä ei arvioida, mikä on paras, mutta kirjallisuuden mukaan Laktaattiringerit tai plasmalyytti on parempi kuin normaali suolaliuos. Katso tästä Josh Farkasin postauksesta PulmCrit – sivustolta lisää: https://emcrit.org/pulmcrit/myth-busting-lactated-ringers-is-safe-in-hyperkalemia-and-is-superior-to-ns/.
B) GI – useita vaihtoehtoja on saatavilla, useita uusia edustajia tarjoaa parempia vaihtoehtoja kuin Kayexalate.
– natriumpolystyreenisulfonaatti (SPS) eli Kayeksalaatti on ioninvaihtohartsi, joka vaihtaa natriumia ammonium -, kalsium -, magnesium-ja kaliumpitoisuuteen mahdollistaakseen kaliumin poistumisen ulosteiden kautta.4,5,23-26 valitettavasti SPS: n taustalla oleva kirjallisuus on erittäin heikkoa, ja viimeaikaiset tutkimukset ja Cochrane-arvostelut suosittelevat sen käyttöä vastaan.50,51 tämä lääkitys tarjoaa natriumkuormituksen ja asettaa potilaan vaaraan ummetukselle, tukokselle ja vielä pahemmalle, suoliston iskemialle ja nekroosille. Lääke sisältää jopa mustan laatikon varoituksen FDA: lta.4,5,23,24,52 lisää, Katso http://www.emdocs.net/skeptical-em-myths-evidence/ ja http://rebelem.com/kayexalate-useful-treatment-hyperkalemia-emergency-department/
– Patiromer on synteettinen polymeeri, joka koostuu nonabsorboitumattomista pallomaisista helmistä.52,53 lääkityksen vaikutuksen alkaminen on 7-48 tuntia ja vaikutuksen kesto 12-24 tuntia. 52-54 terveellä vapaaehtoisella havaittiin annosriippuvainen kaliumin lasku 15-20 mmol.55-57 annosta 15-30g/vrk tuntuu tehokkaalta. Yleisin haittavaikutus on hypomagnesemia (8, 6%), vaikka näillä potilailla ei todettu sydämen rytmihäiriöitä. Huomautus, lääkitys on musta laatikko varoitus erottaminen vähintään kuusi tuntia muiden suun kautta lääkkeitä.4
– Natriumzirkoniumsyklosilikaatti (ZS-9) on synteettinen polymeeri, joka koostuu ei-imeytyvistä pallomaisista helmistä.53,54 lääke sitoo enemmän kuin yhdeksän kertaa kaliumin määrän verrattuna SPS: ään, koska yksi sitova huokonen kiderakenteessa sitoutuu nimenomaan kaliumiin.143 149 ZS-9: n vaikutus alkaa 1-6 tuntia ja kestää 4-12 tuntia. Useat tutkimukset tukevat sen käyttöä, sillä 10 g/vrk laskee kaliumia 0, 4 mmol/L tunnissa ja 0, 7 mmol / L 4 tunnissa.58– 60
-meta-analyysissä verrattiin patiromeria ja ZS-9: ää, ja havaittiin, että patiromer laskee kaliumia 0, 36 mEq/L hoitopäivään 3 mennessä.61 ZS-9 osoittaa laskua 0,17 mEq/L tunnissa ja 0,67 mEq / L 2 päivässä.61

C) dialyysi – tämä on tehokkain tapa poistaa kaliumia, kaliumin vähentyessä 1 mmol/L 1 tunnissa ja 2 mmol/L 2-3 tunnissa. Pienempi kaliumdialysaatti ja lisääntynyt verenkierto voivat johtaa nopeampaan seerumin kaliumpitoisuuden laskuun.4, 5
– koneen veren pumppunopeuden ja plasman dialysaattipitoisuuden nousu voi pienentää kaliumia muutamassa minuutissa; näin ollen dialyysin merkitys on suuri (erityisesti sydänpysähdyksen yhteydessä).4, 5, 41
– Rebound-hyperkalemia saattaa ilmetä dialyysin jälkeen, mikä liittyy todennäköisesti ennen analyysia saatuun kaliumpitoisuuteen.4, 5
– hemodialyysia tulee harkita varhaisessa vaiheessa potilailla, joilla on diagnosoitu munuaisten vajaatoiminta, kyvyttömyys tuottaa virtsaa, hyperkalemia, joka on resistentti muulle hoidolle, sydänpysähdys ja huomattava kudostuho.62-64
Pohjanpalo: Dialyysi on tehokkain kaliumin lopullisessa poistamisessa. SPS ei ole tehokas, ja sitä tulee välttää siihen liittyvän paksusuolen nekroosin riskin vuoksi.
soitat dialyysin nefrologille ja toistat EKG: n, joka osoittaa normaalin sinusrytmin ja nopeuden 72 bpm. Nefrologi sanoo, että hän tulee heti tapaamaan potilasta.
mitä tapahtuu hyperkalemian aiheuttamassa sydänpysähdyksessä?
Hyperkalemia muuttaa kardiomyosyyttien lepopotentiaalia, jolloin natriumkanavat inaktivoituvat ja johtuminen estyy. Hyperkalemian vuoksi pidätetyt potilaat vaativat välitöntä puristusta ja ACLS-toimenpiteitä.28, 29
– potilaat, joilla on sydämenpysähdys ja joilla on aiemmin ollut tiedossa munuaisten vajaatoiminta, kriittinen sairaus tai jotka ovat hemodialyysihoidossa, on syytä arvioida nopeasti verikaasu kaliumin mittaamiseksi.
– hyperkalemian etiologiaan liittyvä epäily edellyttää 10%: n (1 amp tai 10 mL) kalsiumkloridia toistuvaa annostelua, kunnes QRS < 100 ms, perifeerisen IV: n tai keskilinjan kautta.28, 29
– seurattavaksi tulee antaa epinefriiniä sekä insuliinia ja glukoosia.
– natriumbikarbonaattia voidaan antaa 1 amp.
– kun hyperkalemia on vahvistettu VBG: llä tai muulla laboratoriokokeella, hemodialyysi on välttämätöntä.
– ROSC: tä voi esiintyä kalsiumkloridikalvon stabiloinnin jälkeen, joka kestää 20-30 minuuttia. Tässä vaiheessa solunsisäinen muutos ja eliminaatio ovat tavoitteita.4,5,28,29,65
avainkohdat
– kaliumilla on keskeinen rooli fysiologiassa ja sitä esiintyy pääasiassa solunsisäisesti. Hyperkalemia aiheuttaa muutoksia solukalvon mahdollisuuksissa, pääasiassa sydän-ja neuromuskulaarisissa soluissa.
– EKG on ensimmäinen välttämätön testi, mutta löydösten puuttumisen ei voida olettaa poissulkevan hyperkalemiaa.
– hoitoon kuuluu sydämen solukalvon stabilointi, solunsiirto ja erittyminen.
– kalsiumglukonaattia voidaan antaa 10% kalvon stabilointiin, ellei potilaalla ole sydämenpysähdystä, jolloin potilaalle tulee antaa 10 mL kalsiumkloridia.
– beeta-agonistit ja lyhytvaikutteinen insuliini glukoosin kanssa siirtävät tehokkaasti kaliumia solunsisäisesti. Dekstroosi-infuusio tulee antaa seerumin glukoosipitoisuuden perusteella.
– natriumbikarbonaattia ei suositella, ellei potilas ole hapan.
– erittyminen sisältää virtsan diureesin, ruoansulatuskanavan eliminaation ja hemodialyysin.
– SPS: ää tai kayexalatea ei suositella. Uudet lääkkeet, kuten patiromer ja natriumzirkonium cyclosilicate, pitävät lupauksen GI: n erittymisestä.
– dialyysi on lopullinen keino kaliumin poistamiseksi. Laktaattirenkaat ja Plasmalyytti voivat olla turvallisempia nesteytyksessä tarvittaessa.
viitteet / lisätietoja:
- Faridi AB, Weisberg LS. Happo-emäs -, elektrolyytti-ja aineenvaihduntahäiriöt. Julkaisussa: Critical Care Medicine: Principles of Diagnosis and Management in Adults. Parrillo JE, Dellinger RP (toim. Kolmas Painos. Philadelphia, Elsevier, 2008; 1203-1243.
- Mount DB, Zandi-Nejad K. kaliumtasapainon häiriöt. Julkaisussa: Brenner and Rector ’ s the Kidney, 9th Ed, WB Saunders & Company, Philadelphia 2011. s.640.
- ruskea RS. Kalium homeostaasi ja kliiniset vaikutukset. Am J Med.1984 marras 5;77 (5A): 3-10.
- Kidney International 2016; 89: 546-554.
- Weisberg LS. Vaikean hyperkalemian hoito. Crit Care Med. 2008;36(12):3246-51.
- Gennari FJ: kaliumin homeostaasin häiriöt. Hypokalemia ja hyperkalemia. Crit Care Clin 2002;18:273-288
- Stevens MS, Dunlay RW. Hyperkalemia sairaalahoidossa potilailla. Int Urol Nefrol 2000; 32:177-180.
- Mandal AK. Hypokalemia ja hyperkalemia. Med Clin North Am. 1997;81(3):611-639.
- Fisch C. elektrolyyttihäiriöiden suhde sydämen rytmihäiriöihin. Levikki 1973; 47: 408-419.
- Surawicz B. elektrolyytit ja elektrokardiogrammi. Postgrad Med 1974; 55:123–129.
- Freeman K, Feldman JA, Mitchell P, et al. Vaikutukset esityksen ja EKG ajoissa hoitoon hyperkalemia. Acad Emerg Med. 2008 maaliskuu; 15(3): 239-49.
- Mattu A, Brady WJ, Robinson D. hyperkalemian Elektrokardiografiset ilmenemismuodot. Olen Emerg Med. 2000; 18: 721–729.
- Dodge HT, Grant RP, Seavey PW. Indusoidun hyperkalemian vaikutus normaaliin ja epänormaaliin EKG: hen. Am Heart J. 1953 May; 45 (5): 725-40.
- Wrenn KD, Slovis CM, Slovis BS. Lääkäreiden kyky ennustaa hyperkalemiaa EKG: stä. Ann Emerg Med. 1991 marras; 20 (11): 1229-32.
- Szerlip HM, Weiss J, laulaja I. syvällinen hyperkalemia ilman elektrokardiografisia ilmenemismuotoja. Tämä On Munuainen. 1986 kesä;7 (6): 461-5.
- Montague BT, Ouellette JR, Buller GK. Retrospektiivinen katsaus hyperkalemian EKG – muutosten yleisyyteen. Clinical Journal of the American Society of Nephrology: CJASN. 2008;3(2):324-330.
- Chamberlain M. hyperkalemian Ensihoito. Lancet. 1964;1:464–467.
- Bisogno JL, Langley A, Von Dreele mm. Kalsiumin vaikutus hyperkalemian elektrokardiografisten vaikutusten kumoamiseen eristetyssä rotan sydämessä: prospektiivinen annos-vastetutkimus. Crit Care Med 1994; 22: 697-704.
- Martin T, Kang Y, Robertson K, et al. Kalsiumkloridin ja kalsiumglukonaatin ionisaatio ja hemodynaamiset vaikutukset maksan toiminnan puuttuessa. Anaesthesia 1990; 73: 62-5.
- Davey M, Caldicott D. Calcium salts in management of hyperkalemia. Emergency Medicine Journal: EMJ. 2002;19(1):92-93.
- Cote CJ, Drop LJ, Daniels AL, et al. Kalsiumkloridi ja kalsiumglukonaatti: ionisaation ja sydän-ja verisuonivaikutusten vertailu lapsilla ja koirilla. Anestesiologia 1987; 66: 465-70.
- Ballantyne F III, Davis LD, Reynolds EW Jr, et al. Hyperkaleemisten EKG-muutosten kumoaminen natriumin avulla. Am J Physiol 1975; 229: 935-940.
- Batterink J, Cessford TA, Taylor RAI. Farmakologiset toimenpiteet hyperkalemian akuuttiin hoitoon aikuisilla. Cochrane Database of Systematic Reviews 2015, numero 10. Taide. Ei.: CD010344. DOI: 10.1002 / 14651858.CD010344. pub2.
- Mahoney BA, Smith WA, Lo DS, et al. Hätätoimenpiteet hyperkalemian hoidossa. Cochrane Database Syst Rev. 2005 Apr 18; (2): CD003235.
- Elliott MJ, Ronksley PE, Clase CM, et al. Akuutin hyperkalemian hoito. 2010;182:1631–1635.
- Harel Z, Kamel KS. Laskimonsisäisen insuliinin optimaalinen annos ja antotapa hätä-hyperkalemian hoidossa: systemaattinen katsaus. Barretti P, toim. PLoS yksi. 2016; 11(5):e0154963.
- K. kriittisen nopea vaste: insuliinin stimuloima kaliumin ja glukoosin kuljetus luurankolihaksissa. Clin J Am Soc Nefrol. 2011;6:1513–1516.
- Soar J, Perkins GD, Abbas G, et al. European Resuscitation Council Guidelines for Resuscitation 2010 Section 8. Sydänpysähdys erityisolosuhteissa: elektrolyyttihäiriöt, myrkytys, hukkuminen, tapaturmainen hypotermia, hypertermia, astma, anafylaksia, sydänleikkaus, trauma, raskaus, sähköisku. Elvytys. 2010;81:1400–1433.
- Vanden Hoek TL, Morrison LJ, Shuster M, et al. Osa 12: sydänpysähdys erityistilanteissa: 2010 American Heart Associationin ohjeet Kardiopulmonaaliseen elvytykseen ja sydän-ja Verisuonihoitoon. Verenkierto. 2010;122 (suppl 3):S829–S861.
- Li Q, Zhou MT, Wang Y, et al. Insuliinin vaikutus hyperkalemiaan maksansiirron anhepaattisen vaiheen aikana. World J Gastroenterol 2004;10: 2427-9.
- Allon M, Copkney C. Albuterol ja insuliini hyperkalemian hoitoon hemodialyysipotilailla. Kidney Int 1990; 38 (5): 869-72.
- Allon M, Shanklin N. bikarbonaatin annon vaikutus plasman kaliumiin dialyysipotilailla: yhteisvaikutukset insuliinin ja albuterolin kanssa. Tänä Vuonna 1996; 28: 508-14.
- Mahajan SK, Mangla M, Kishore K. Comparison of aminophylline and insulin-dekstrose infusions in acute therapy of hyperkalemia in end-stage renal disease J Assoc Physicians India 2001; 49:1082-5.
- Ngugi NN, McLigeyo SO, Kayima JK. Treatment of hyperkalemia by modifying the transkellular gradient in patients with renal failure: effect of various therapeutic East Afr Med J 1997; 74: 503-9.
- Schafers S, Naunheim R, Vijayan A, et al. Hypoglykemian ilmaantuvuus hyperkalemian hoidon insuliinipohjaisen akuutin stabiloinnin jälkeen. J Hosp Med. 2012;7(3):239-242.
- Apel J, Reutrakul S, Baldwin D. Hypoglykemia hyperkalemian hoidossa insuliinilla potilailla, joilla on loppuvaiheen munuaissairaus. Clin Kidney J. 2014; 7(3): 248-250.
- Goldfarb S, Cox M, Singer I, et al. Hyperglykemian aiheuttama akuutti hyperkalemia: hormonaaliset mekanismit. Ann Intern Med. 1976;84:426–432.
- Palmer BF. Kaliumin homeostaasin säätely. Clin J Am Soc Nefrol. 2015;10:1050–1060.
- Clausen T, Everts ME. Na: n, k-pumpun säätely luurankolihaksissa. Kidney Int 1989; 35: 1-13.
- Moratinos J, Reverte M. katekoliamiinien vaikutukset plasman kaliumiin: alfa – ja beeta-adrenoseptorien rooli. Fundam Clin Pharmacol. 1993;7(3-4):143-53.
- Allon M. Hyperkalemia in end-stage renal disease: mechanisms and management. J Am Soc Nefrol 1995; 6: 1134.
- Allon M, Dunlay R, Copkney C. Nebulisoitu albuteroli akuuttiin hyperkalemiaan hemodialyysipotilailla. Ann Intern Med. 1989;110:426-9.
- Allon M, Shanklin N. Albuterolihoidon vaikutus myöhempään dialyyttiseen kaliumin poistoon. Tänä Vuonna 1995; 26: 607-13.
- Blumberg A, Weidmann P, Shaw s, et al. Eri hoitomenetelmien vaikutus plasman kaliumiin ja terminaalisen munuaisten vajaatoiminnan tärkeimpiin säätelytekijöihin. American Journal of Medicine. 1988;85(4):507–12.
- Iqbal Z, Friedman EA. Mieluummin hyperkalemian hoito munuaisten vajaatoiminnassa: nefrologian koulutus-ohjelma N Engl J Med. 1989 Tammi 5;320 (1): 60-1.
- Blumberg A, Weidmann P, Ferrari P. pitkittyneen bikarbonaattihoidon vaikutus plasman kaliumiin terminaalisessa munuaisten vajaatoiminnassa. Munuainen Int. 1992;41:369–374.
- Fraley DS, Adler S. Hyperkalemian korjaus bikarbonaatilla huolimatta jatkuvasta veren pH: sta. 1977 marras;12(5): 354-60.
- Gutierrez R, Schlessinger F, Oster JR, et al. Hypertonisen ja isotonisen natriumbikarbonaatin vaikutus plasman kaliumpitoisuuteen potilailla, joilla on loppuvaiheen munuaissairaus. Mineraalinen Elektrolyytti Metab. 1991;17(5):297-302.
- Jentzer JC, DeWald TA, Hernandez AF. Loop-diureettien ja tiatsidityyppisten diureettien yhdistelmä sydämen vajaatoiminnassa. J Am Coll Cardiol. 2010 marras 2;56 (19): 1527-34.
- Scherr L, Ogden DA, Mead AW, et al. Hyperkalemian hoito kationinvaihtohartsilla. 1961; 264: 115-119.
- Flinn RB, Merrill JP, Welzant WR, et al. Oliguuripotilaan hoito uudella natriumvaihtohartsilla ja sorbitolilla; alustava raportti. N Engl J Med. 1961 Jan 19; 264: 111-5.
- Sterns RH, Rojas M, Bernstein P, et al. Ioninvaihtohartsit hyperkalemian hoitoon: ovatko ne turvallisia ja tehokkaita? J Am Soc Nefrol. 2010 toukokuu; 21(5):733-5.
- Beccari MV, Meaney CJ. Kliininen hyödyllisyys patiromer, natriumzirkonium cyclosilicate, ja natrium polystyreeni sulfonaatti hoitoon hyperkalemia: näyttöön perustuva tarkastelu. Ydintodiste. 2017;12:11-24.
- Weir MA, Juurlink DN, Gomes T, et al. Beetasalpaajat, trimetopriimisulfametoksatsoli ja sairaalahoitoa vaativan hyperkalemian riski vanhuksilla: sisäkkäinen tapauskontrollitutkimus. Clin J Am Soc Nefrol. 2010;5:1544–1551.
- Huang I. RLY5016: Uusi, imeytymätön, terapeuttinen polymeeri seerumin kaliumpitoisuuden säätelyyn. J Am Soc Nefrol. 2010; 21:482A–483A.
- Bakris GL, Pitt B, Weir MR, et al, Ametisti-DN: n tutkijoille. Patiromerin vaikutus seerumin kaliumtasoon potilailla, joilla on hyperkalemia ja diabeettinen munuaissairaus: Ametisti-DN satunnaistettu kliininen tutkimus. JAMA. 2015;314:151–161.
- Montaperto AG, Gandhi MA, Gashlin LZ, et al. Patiromer: kliininen katsaus. Kurr Med Res Opinissa. 2016;32(1):155-64.
- Packham DK,Kosiborod M. Natriumzirkoniumsyklosilikaatin farmakodynamiikka ja farmakokinetiikka hyperkalemian hoidossa. Expert Opin Drug Metab Toxicol. 2016 Toukokuu; 12(5): 567-73.
- Ash SR, Singh B, Lavin PT, et al. Vaiheen 2 tutkimus hyperkalemian hoidosta kroonista munuaissairautta sairastavilla potilailla viittaa siihen, että selektiivinen kaliumloukku, ZS-9, on turvallinen ja tehokas. Munuainen Int. 2015;88:404–411.
- Packham DK, Rasmussen HS, Lavin PT, et al. Natriumzirkoniumsyklosilikaatti hyperkalemiassa. N Engl J Med. 2015;372:222–231.
- Meaney CJ, Beccari MV, Yang Y, et al. Systemaattinen katsaus ja Meta-analyysi Patiromer ja natrium Zirkonium Cyclosilicate: Uusi Armamentarium hoitoon Hyperkalemia. 2017 huhti;37(4):401-411.
- Blumberg A, Roser HW, Zehnder C, et al. Plasman kalium potilailla, joilla on terminaalinen munuaisten vajaatoiminta hemodialyysin aikana ja sen jälkeen; suhde dialyyttiseen kaliumin poistoon ja kehon kokonaiskaliumiin. Nefrol Dial Elinsiirto. 1997;12:1629–1634.
- Feig P, ravistettu A, Sterns R. kaliumin poistamisen vaikutus hemodialyysin aikana plasman kaliumpitoisuuteen. Nefronia. 1981;27:25–30.
- Agar BU, Culleton BF, Fluck R, Leypoldt JK. Kaliumin kinetiikka hemodialyysin aikana. Hemodial Int. 2015;19:23–32.
- Alfonzo AV, Simpson K, Deighan C, Campbell S, Fox J. Modifications to advanced life support in renal failure. Resuscitation 2007;73:12–28.