författare: Brit Long, MD (@long_brit, SAUSHEC EM behandlande läkare) och Justin R. Warix, DO, FAAEM (EM behandlande läkare, Central Peninsula Hospital, Soldotna, ak) // redigerad av: Alex Koyfman, MD (@EMHighAK, EM behandlande läkare, UT Southwestern Medical Center / Parkland Memorial sjukhus)
Välkommen tillbaka till emdocs fall! Idag har vi fallbaserad diskussion om ett kärnämne, med en titt på några kontroverser och banbrytande behandlingar.
—————————-
en 62-årig kvinna med historia av njursjukdom vid dialys, hypertoni och CAD presenterar illamående och svaghet. Hon missade dagens dialysmöte. Hennes VS är normala, och hennes examen är också normal. Vad är ditt första test du får?
- EKG!
- vad är litteraturen bakom denna regim? Finns det något bättre?
- innan vi börjar, låt oss täcka några grunder.
- hantering
- 1) Hjärtmembranstabilisering
- 2) Transcellulär förskjutning
- kombinationsbehandling
- 3) kaliumutsöndring
- vad händer vid hjärtstopp på grund av hyperkalemi?
- viktiga punkter
- Referenser / Vidare läsning:
EKG!
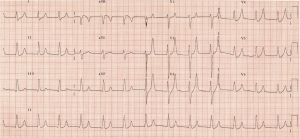
du ser stora, toppade T-vågor med frånvaro av P-vågor. VBG återvänder med kalium på 7, 3 mmol/L, med natrium 140 mmol/L och normalt laktat. Du ber om din vanliga hyperkalemiregim eller C BIG K DROP – se mer från https://canadiem.org/tiny-tip-hyperkalemia-management/
denna regim består Klassiskt av kalcium (glukonat eller kloridsalt), Beta-agonist (10-20 mg Albuterol nebuliserad) och/eller bikarbonat (1 amp), Insulin (10 enheter regelbunden/glukos D50 1 amp), Kayexalat (15-30 g oral eller rektal), diuretika (furosemid 40 mg) och Renal enhet för dialys av patient.
vad är litteraturen bakom denna regim? Finns det något bättre?
innan vi börjar, låt oss täcka några grunder.
– mest kalium är intracellulärt (98%), med 75% som finns i skelettmuskulaturen. En signifikant gradient mellan den intracellulära och extracellulära miljön spelar en viktig roll vid generering av cellulära åtgärdspotentialer.1-5
– njursystemet spelar den viktigaste rollen vid reglering av kalium (90% utsöndring). Normala nivåer är 3,5 – 5,0 mEq/L eller mmol/L. 1,2
– förändringar i dessa nivåer påverkar cellmembranpotentialerna och resulterar i hjärt-och neuromuskulära symtom. Na-K-ATPase-pumpen spelar en stor roll i cellmembrangradienten.
– Mild hyperkalemi: 5,5-6,5 mEq/L (nära 10% av de antagna patienterna).4-7
– måttliga nivåer är 6,5-7,5 mEq / L och svår > 7,5 mEq / L. 4-7
etiologi: orsaker till förhöjt kalium inkluderar: excessive exogenous potassium, excessive endogenous potassium (hemolysis, rhabdomyolysis, burns, tumor lysis syndrome, trauma), redistribution (acidemia, medications (succinylcholine, beta-blockers), and insulin deficiency), decrease in excretion (renal failure/injury, decreased mineral corticoids, medications), factitious (hemolysis, thrombocytosis, venipuncture issue, leukocytosis).5-8
Clinical Manifestations: Since potassium plays an important role in Na-K-ATPase physiology, hyperkalemia can result in several important effects, primarily cardiac and neuromuscular. Kliniska egenskaper är emellertid ospecifika och inkluderar generell svaghet, slöhet eller förvirring. Djupa senreflexer kan vara deprimerade eller frånvarande, även om kranialnerver, membranfunktion och känsla är vanligtvis normala. GI-effekter inkluderar illamående, kräkningar och diarre.
– EKG är ett av de viktigaste diagnostiska testerna vid hyperkalemi. Förutsagda förändringar anses klassiskt följa 1) toppade T-vågor, 2) PR-intervallförlängning med förlust av p-våg, 3) QRS-utvidgning, 4) Sinusvågmönster och 6) asystol. Toppade T-vågor är ett resultat av vilande membranpotentialförändringar.9-12
– dessa ändringar visas dock inte i ordning. Dodge et al. hittade patienter kan utvecklas från sinusrytm till v fib.13 EKG visar känslighet på 34-43% vid förutsägelse av hyperkalemi, med specificitet 85-86%.12,14
– långsam förändring av serumkalium kan leda till inga EKG-förändringar, och nivåer över 9,0 mEq/L Kan inte visa förväntade resultat.12,15
vår patient presenterade svaghet och EKG-förändringar. Du har bett om flera mediciner, och låt oss börja vårt djupa dyk i hyperkalemibehandling.
hantering
– behandlingen är inte beroende av orsaken till hyperkalemi utan måste fokusera på att vända eller undvika dysrytmiska effekter och komplikationer.
– upprätta ditt säkerhetsnät för IV-åtkomst, kontinuerlig övervakning och O2.
– hantering fokuserar på hjärtstabilisering, transcellulär förskjutning och kaliumutsöndring. Detta måste börja omedelbart när hyperkalemi misstänks, antingen genom EKG-förändringar (inklusive toppade T-vågor) eller med kalium > 6,5 mmol/L. 4,5,10,11,16

1) Hjärtmembranstabilisering
kalcium minskar hyperkalemiens depolariseringseffekt och minskar tröskelpotentialen för hjärtmyocyter inom några minuter.4,5,17-19 detta stabiliserar hjärtcellmembranet, men det resulterar inte i transcellulär förskjutning eller utsöndring av kalium, vilket kräver andra mediciner.
– CaCl 1 g innehåller cirka 270 mg Ca2+, medan 3 ampuller kalciumglukonat innehåller motsvarande mängd (cirka 90 mg Ca2+ per ampull).18,19
– litteraturen tyder på att ca-glukonat har samma starttid som Ca-klorid och kanske inte kräver leveraktivitet. Flera studier utförda på patienter som genomgår levertransplantation visar liknande ökning av Ca efter endera formuleringen.19-21 en studie utförd på hundar och barn visar liknande resultat.21
– verkan är mindre än 3 minuter, med varaktighet 20-60 minuter.4,5
Bottom Line: 1g (10 mL) ca glukonat IV bör ges till patienter med EKG-fynd (toppade T-vågor eller sämre), med omvärdering inom 5 minuter. Mer kalcium bör ges om ingen förändring eller försämring av EKG observeras. En patient i hjärtstopp eller Med central åtkomst ska ges 1 g Ca-klorid IV.
finns det ett annat alternativ för hjärtstabilisering? Hypertonisk saltlösning (3%) kan användas i 100 ml bolus, även om detta huvudsakligen har studerats hos patienter med hyponatremi och hyperkalemi.22
2) Transcellulär förskjutning
detta bör ske med eller omedelbart efter kalcium för att omfördela kalium.4,5,23-25

a) Insulin och glukos – dessa åtgärder sänker serumkalium på ett dosberoende sätt.4,5,23-26 aktivering av Na-K-ATPas och intracellulär pumprekrytering (GLUT4-receptorer) till det cellulära membranet är ansvariga för K-transport intracellulärt.27
– klassiskt tillhandahålls regelbundet insulin 10-20 enheter, med dextros 25 g (en amp D50) om blodsockernivån är mindre än 250 mg/dL.4,5,28,29
– Insulin och glukos minskar kalium med 0,45-0,61 mmol/L inom 15 minuter,30-32 0.87 mmol/l vid 30 minuter,33,34 och 0,47 mmol / L vid en timme.23,24,33,34 andra studier tyder på att det kan leda till en minskning upp till 1,2 mmol/L. 23,24
– Insulin / glukos har insättande effekt mindre än 15 minuter (vanligen 5-10 minuter) och tid för maximal effekt 25-30 minuter.23,24 verkningstid är 2 timmar.
– risker inkluderar hypoglykemi, som ofta underskattas. Denna hastighet når 8,7% med 10 enheter vanligt insulin.35 en hastighet på 13% föreslogs i en studie av patienter med njursjukdom i slutstadiet,36 som når 75% vid 60 minuter hos patienter som genomgår hemodialys.26 En systematisk översyn tyder på 18%.26
– mängden glukos att tillhandahålla kan vara svår att bestämma, och Tabell 1 nedan erbjuder ett lätt att följa för att bestämma vad som ska tillhandahållas.
– faktorer inkluderar frånvaro av tidigare diabetes, frånvaro av diabetiska läkemedel och lägre glukos före behandling. Njurskada eller sjukdom är en potentiell faktor, eftersom insulin metaboliseras renalt.4,5,36
– en potentiell förändring inkluderar användning av kortverkande insulin, såsom lispro eller aspart, som har kortare halveringstider, absorberas snabbare och inte förlängs vid njursvikt/skada. Detta kan ges som kortverkande insulinbolus på endast 10 enheter, eller 6 enheter bolus följt av 20 enheter per timme infusion av lispro eller aspart. Dessa regimer ger liknande minskningar av serumkalium samtidigt som de resulterar i mindre hypoglykemi.4,5
– endast glukos rekommenderas inte, vilket kan leda till hypertonicitet och hyperkalemi.37,38
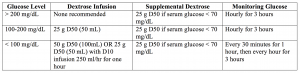
Bottom Line: kortverkande insulin 10 enheter IV, med glukosinfusion som ovan.

B) Beta – agonister-katekolaminer ökar aktiviteten hos Na-K-ATPas-pumpen och Na-K-2CL-cotransportören.1-5,39,40
– nebuliserad albuterol ges i doser av 10-20 mg, snarare än den normala 5 mg för obstruktiv sjukdom.
– Levalbuterol och albuterol visar lika förmåga att minska kalium.4,5,23,24
-Albuterol kan ges IV i doser på 0,50 mg och terbutalin kan ges IM i doser på 0,25 mg. 4,5,23,24,31,41-43
– kalium minskar med 0,6 mmol/l med 10 mg och 1,0 mmol / L med 20 mg vid en timme.31,41-43
– starten är 20-30 minuter, med varaktighet över två timmar.31,41-43
– IV-formuleringar inkluderar epinefrin, albuterol 0,5 mg eller salbutamol 2,5 mg, även om biverkningar är vanligare.23,24,34
– biverkningar inkluderar tremor, hjärtklappning och ångest. IV-former har större risk för ökat blodtryck och huvudvärk.
– kombinationsbehandling med insulin och glukos resulterar i ännu större minskning av kalium, 1.2-1, 5 mmol/L en timme efter administrering av läkemedel.31,41-43
nedre raden: Albuterol 20 mg i 4 mL normal saltlösning nebuliserad under 10 minuter.

C) natriumbikarbonat – Bolus natriumbikarbonat har rekommenderats för akut behandling av hyperkalemi, baserat på studier som utvärderar långvarig bikarbonatinfusion (över timmar).23,24,31,32,44-46
– litteraturen hos patienter med normalt pH stöder emellertid inte bikarbonat för hyperkalemi.4,5,23,24
– jämfört med andra medel resulterar inte bikarbonat i signifikant minskning av kalium vid 30 och 60 minuter.23,24,32 flera kontrollerade studier tyder på att natriumbikarbonat inte minskar kalium inom 60 minuter.4,5,23,24 studier som tyder på en minskning utnyttjas bikarbonat infunderas över timmar (snarare än bolus) och hos patienter med acidemi.47,48
kombinationsbehandling
– användning av flera medel ger det bästa sättet att omfördela kalium, med Cochrane review som rekommenderar kombinerat insulin, glukos och beta-agonister.4,5,23-26
– Allon et al. finner maximal minskning av kalium med 1,21 mmol/L med IV insulin glukos med nebuliserad albuterol.31
– bikarbonat ska inte användas om inte patienten är sur.4,5
Bottom Line: natriumbikarbonat kan användas till patienter med acidemi och hyperkalemi, men är inte användbart hos andra patienter. Kombinationsbehandling är effektiv med beta-agonist och insulin / glukos vid skiftande kalium.
patientens glukos är 153. Du ger kalciumglukonat 10% 10 mL IV, följt av 10 enheter kortverkande insulin med en amp D50 och 20 mg Albuterol nebuliserad. Vad är ditt nästa steg?
3) kaliumutsöndring
medel för utsöndring inkluderar urin, GI-system och blod.1-5 njurar är den dominerande utsöndringsvägen. Läkare bör bedöma patientens volymstatus och förmåga att producera urin. Om patienten kan producera urin är ett diuretikum ett giltigt alternativ.4,5 hemodialys är emellertid det bästa sättet att slutgiltigt avlägsna kalium.

a) Urindiuresi – detta kan användas vid förberedelse av patienten för hemodialys. Urindiuresi är inte till hjälp om patienten inte kan producera urin, även om det kan vara till hjälp hos patienter med måttligt nedsatt njurfunktion.4,5
– loopdiuretika såsom furosemid ger störst urinutsöndring av kalium.
– kombination med acetazolamid kan öka kaliumutsöndringen ytterligare, även om detta medel ensamt inte rekommenderas.49
– dessa medel är bäst hos patienter med hypervolemi eller euvolemi. Om det tillhandahålls ska läkare noggrant övervaka urinproduktion och elektrolyter.
– om hypovolemisk bör IV-vätskor tillhandahållas. Detta inlägg kommer inte att utvärdera vilket som är bäst, men litteraturen föreslår Lakterade Ringers eller plasmalyte är bättre än Normal saltlösning. Se det här inlägget från Josh Farkas på PulmCrit för mer: https://emcrit.org/pulmcrit/myth-busting-lactated-ringers-is-safe-in-hyperkalemia-and-is-superior-to-ns/.
B) GI – flera alternativ finns tillgängliga, med flera nya agenter som erbjuder bättre alternativ än Kayexalate.
– natriumpolystyrensulfonat (SPS), eller Kayexalat, är ett jonbytarharts som utbyter natrium mot ammonium, kalcium, magnesium och kalium för att möjliggöra eliminering av kalium genom avföring.4,5,23-26 tyvärr är litteraturen bakom SPS extremt svag, med nya studier och Cochrane recensioner som rekommenderar mot användningen.50,51 detta läkemedel ger en natriumbelastning samtidigt som patienten riskerar förstoppning, obstruktion och ännu värre intestinal ischemi och nekros. Läkemedlet har även en svart låda varning från FDA.4,5,23,24,52 för mer, se http://www.emdocs.net/skeptical-em-myths-evidence/ och http://rebelem.com/kayexalate-useful-treatment-hyperkalemia-emergency-department/
– Patiromer är en syntetisk polymer bestående av icke-absorberbara sfäriska pärlor.52,53 läkemedlets verkan är 7-48 timmar, med effektens varaktighet 12-24 timmar. 52-54 friska frivilliga visar en dosrelaterad minskning av kalium med 15-20 mmol.55-57 doser av 15-30g/dag verkar effektiva. Den vanligaste biverkningen inkluderar hypomagnesemi (8,6%), även om inga hjärtdysrytmier hittades hos dessa patienter. Observera att medicinen har en svart låda varning för separation av minst sex timmar från andra orala läkemedel.4
– natriumzirkoniumcyklosilikat (ZS-9) är en syntetisk polymer bestående av icke-absorberbara sfäriska pärlor.53,54 läkemedlet binder mer än nio gånger mängden kalium jämfört med SPS, eftersom en bindande por i kristallstrukturen binder till kalium specifikt.143 149 ZS-9: s verkan är 1-6 timmar, med effektens varaktighet 4-12 timmar. Flera studier stöder dess användning, med 10 g/dag minskande kalium med 0, 4 mmol/L vid en timme och 0, 7 mmol/l vid 4 timmar.58-60
– en metaanalys jämförde patiromer och ZS-9, att hitta patiromer minskar kalium med 0,36 mEq/L efter dag 3 av behandlingen.61 ZS-9 visar en minskning med 0,17 mEq/L vid en timme och 0,67 mEq / L vid 2 dagar.61

C) dialys – Detta är det mest effektiva sättet att avlägsna kalium, med kalium som minskar med 1 mmol/L vid 1 timme och 2 mmol/L med 2-3 timmar. Lägre kaliumdialysat och ökat blodflöde kan resultera i snabbare serumkaliumminskningar.4,5
– ökningar i maskinens blodpumphastighet och plasma-till-dialysatkoncentration kan minska kalium inom några minuter; således vikten av dialys (särskilt vid hjärtstopp).4,5,41
– Rebound hyperkalemi kan ses efter dialys, sannolikt relaterad till predialys kaliumnivåer.4,5
– hemodialys bör övervägas tidigt hos patienter med diagnostiserad njursvikt, oförmåga att producera urin, hyperkalemi resistent mot annan behandling, hjärtstillestånd och markerad vävnadsförstöring.62-64
Nedersta Raden: Dialys är mest effektiv vid definitiv kaliumavlägsnande. SPS är inte effektivt och bör undvikas på grund av risken för kolonnekros.
du ringer till nefrologen angående dialys och upprepar ett EKG, vilket visar normal sinusrytm med hastighet 72 slag per minut. Nephrologisten säger att hon kommer att vara rätt ner för att se patienten.
vad händer vid hjärtstopp på grund av hyperkalemi?
hyperkalemi förändrar kardiomyocytens vilopotential, vilket resulterar i inaktivering av natriumkanaler och blockerande ledning. Patienter som arresteras på grund av hyperkalemi kräver omedelbara kompressioner och ACLS-åtgärder.28,29
– patienter med hjärtstillestånd med historia av känt njursvikt, kritisk sjukdom eller på hemodialys garanterar snabb blodgasbedömning som mäter kalium.
– misstanke om hyperkalemi som etiologi kräver kalciumklorid 10% (1 amp eller 10 mL), med upprepad dosering tills QRS < 100 ms, genom perifer IV eller central linje.28,29
– epinefrin bör ges för att följa, liksom insulin och glukos.
– natriumbikarbonat kan tillhandahållas som 1 amp.
– när hyperkalemi har bekräftats vid VBG eller annan laboratorietestning är hemodialys nödvändig.
– ROSC kan inträffa efter kalciumkloridmembranstabilisering, som varar 20-30 minuter. Vid denna tidpunkt är intracellulär förskjutning och eliminering mål.4,5,28,29,65
viktiga punkter
– kalium spelar en nyckelroll i fysiologi och finns övervägande intracellulärt. Hyperkalemi resulterar i förändring i cellmembranpotentialer, främst i hjärt-och neuromuskulära celler.
– EKG är det första väsentliga testet, men frånvaro av fynd kan inte åberopas för att utesluta hyperkalemi.
– hantering inkluderar hjärtmembranstabilisering, transcellulär förskjutning och utsöndring.
– kalciumglukonat 10% kan ges för membranstabilisering såvida inte patienten är i hjärtstillestånd, där 10 mL kalciumklorid ska ges.
– Beta-agonister och kortverkande insulin med glukos är effektiva för att flytta kalium intracellulärt. Dextrosinfusion bör ges baserat på serumglukos.
– utsöndring inkluderar urindiuresi, GI-eliminering och hemodialys.
– dialys är det ultimata sättet att ta bort kalium. Lakterade Ringers och Plasmalyte kan vara säkrare för vätskehydrering om det behövs.
Referenser / Vidare läsning:
- Faridi AB, Weisberg LS. Syrabas, elektrolyt och metaboliska abnormiteter. I: kritisk vårdmedicin: principer för diagnos och hantering hos vuxna. Parrillo JE, Dellinger RP (Red). Tredje Upplagan. Philadelphia, Elsevier, 2008; 1203-1243.
- Mount DB, Zandi-Nejad K. störningar i kaliumbalansen. I: Brenner och rektor är njuren, 9: e upplagan, WB Saunders & företag, Philadelphia 2011. S. 640.
- brun RS. Kaliumhomeostas och kliniska konsekvenser. Am J Med.1984 Nov 5; 77 (5A): 3-10.
- Njure International 2016; 89: 546-554.
- Weisberg LS. Hantering av svår hyperkalemi. Crit Vård Med. 2008;36(12):3246-51.
- Gennari FJ: störningar av kaliumhomeostas. Hypokalemi och hyperkalemi. Crit Care Clin 2002;18:273-288
- Stevens MS, Dunlay RW. Hyperkalemi hos sjukhuspatienter. Int Urol Nephrol 2000; 32: 177-180.
- Mandal AK. Hypokalemi och hyperkalemi. Med Clin North Am. 1997;81(3):611-639.
- Fisch C. förhållandet mellan elektrolytstörningar och hjärtarytmier. Cirkulation 1973; 47: 408-419.
- Surawicz B. elektrolyter och elektrokardiogrammet. Postgrad Med 1974; 55:123–129.
- Freeman K, Feldman JA, Mitchell P, et al. Effekter av presentation och elektrokardiogram i tid till behandling av hyperkalemi. Acad Emerg Med. 2008 Mar; 15 (3):239-49.
- Mattu A, Brady WJ, Robinson D. elektrokardiografiska manifestationer av hyperkalemi. Am J Emerg Med. 2000; 18: 721–729.
- Dodge HT, bevilja RP, Seavey PW. Effekten av inducerad hyperkalemi på det normala och onormala elektrokardiogrammet. Am Hjärta J. 1953 Maj; 45 (5):725-40.
- Wrenn KD, Slovis CM, Slovis BS. Läkarnas förmåga att förutsäga hyperkalemi från EKG. Ann Emerg Med. 1991 November; 20 (11): 1229-32.
- Szerlip HM,Weiss J, sångare I. djup hyperkalemi utan elektrokardiografiska manifestationer. Är J Njure Dis. 1986 Juni; 7 (6):461-5.
- Montague BT, Ouellette JR, Buller GK. Retrospektiv granskning av frekvensen av EKG-förändringar i hyperkalemi. Klinisk tidskrift för American Society of Nephrology: CJASN. 2008;3(2):324-330.
- Chamberlain M. akut behandling av hyperkalemi. Lancet. 1964;1:464–467.
- Bisogno JL, Langley A, Von Dreele MM. Effekt av kalcium för att vända de elektrokardiografiska effekterna av hyperkalemi i det isolerade råtthjärtat: en prospektiv dos-responsstudie. Crit Vård Med 1994; 22: 697-704.
- Martin T, Kang Y, Robertson K, et al. Jonisering och hemodynamiska effekter av kalciumklorid och kalciumglukonat i frånvaro av leverfunktion. Anestesi 1990; 73: 62-5.
- Davey M, Caldicott D. kalciumsalter vid hantering av hyperkalemi. Emergency Medicine Journal: EMJ. 2002;19(1):92-93.
- Cote CJ, släpp LJ, Daniels AL, et al. Kalciumklorid kontra kalciumglukonat: jämförelse av jonisering och kardiovaskulära effekter hos barn och hundar. Anestesiologi 1987; 66: 465-70.
- Ballantyne F III, Davis LD, Reynolds ew Jr, et al. Cellulär grund för reversering av hyperkalemiska elektrokardiografiska förändringar med natrium. Am J Physiol 1975; 229: 935-940.
- Batterink J, Cessford TA, Taylor RAI. Farmakologiska ingrepp för akut hantering av hyperkalemi hos vuxna. Cochrane Databas över systematiska recensioner 2015, utgåva 10. Konst. Nej.: CD010344. DOI: 10.1002 / 14651858.CD010344. pub2.
- Mahoney BA,Smith WA, Lo DS, et al. Nödåtgärder för hyperkalemi. Cochrane databas Syst Rev. 2005 April 18; (2): CD003235.
- Elliott MJ, Ronksley PE, Clase CM, et al. Hantering av patienter med akut hyperkalemi. 2010;182:1631–1635.
- Harel Z, Kamel KS. Optimal dos och administreringssätt för intravenöst Insulin vid hantering av akut hyperkalemi: en systematisk granskning. Barretti P, ed. PLoS ONE. 2016; 11 (5): e0154963.
- Ho K. ett kritiskt snabbt svar: insulinstimulerad kalium-och glukostransport i skelettmuskulaturen. Clin J Am Soc Nephrol. 2011;6:1513–1516.
- Soar J, Perkins GD, Abbas G, et al. Europeiska Återupplivningsrådets riktlinjer för återupplivning 2010 avsnitt 8. Hjärtstopp under speciella omständigheter: elektrolytavvikelser, förgiftning, drunkning, oavsiktlig hypotermi, hypertermi, astma, anafylaxi, hjärtkirurgi, trauma, graviditet, elektrocution. Återupplivning. 2010;81:1400–1433.
- Vanden Hoek TL, Morrison LJ, Shuster M, et al. Del 12: hjärtstopp i speciella situationer: 2010 American Heart Association riktlinjer för hjärt-Lungåterupplivning och akut kardiovaskulär Vård. Omsättning. 2010;122 (suppl 3): S829–S861.
- Li Q, Zhou MT, Wang Y, et al. Effekt av insulin på hyperkalemi under anhepatisk stadium av levertransplantation. Världen J Gastroenterol 2004; 10: 2427-9.
- Allon M, Copkney C. Albuterol och insulin för behandling av hyperkalemi hos hemodialyspatienter. Njure Int 1990; 38 (5):869-72.
- Allon M, Shanklin N. effekt av administrering av bikarbonat på plasmakalium hos dialyspatienter: interaktioner med insulin och albuterol. Am J Njure Dis 1996; 28: 508-14.
- Mahajan SK, Mangla M, Kishore K. Jämförelse av aminofyllin och insulin-dextrosinfusioner vid akut behandling av hyperkalemi vid njursjukdom i slutstadiet J Assoc Physicians India 2001; 49: 1082-5.
- Ngugi NN, McLigeyo så, Kayima JK. Behandling av hyperkalemi genom att ändra den transcellulära gradienten hos patienter med njursvikt: effekt av olika terapeutiska East Afr med J 1997;74:503-9.
- Schafers S, Naunheim R, Vijayan A, et al. Förekomst av hypoglykemi efter insulinbaserad akut stabilisering av hyperkalemibehandling. J Hosp Med. 2012;7(3):239-242.
- Apel J, Reutrakul S, Baldwin D. Hypoglykemi vid behandling av hyperkalemi med insulin hos patienter med njursjukdom i slutstadiet. Clin Njure J. 2014; 7 (3): 248-250.
- Goldfarb S, Cox M, sångare I, et al. Akut hyperkalemi inducerad av hyperglykemi: hormonella mekanismer. Ann Intern Med. 1976;84:426–432.
- Palmer BF. Reglering av kaliumhomeostas. Clin J Am Soc Nephrol. 2015;10:1050–1060.
- Clausen T, Everts mig. Reglering av Na, K-pump i skelettmuskulaturen. Njure Int 1989; 35: 1-13.
- Moratinos J, Reverte M. effekter av katekolaminer på plasmakalium: rollen av alfa-och beta-adrenoceptorer. Fundam Clin Pharmacol. 1993;7(3-4):143-53.
- Allon M. hyperkalemi vid njursjukdom i slutstadiet: mekanismer och hantering. J Am Soc Nephrol 1995; 6: 1134.
- Allon M, Dunlay R, Copkney C. nebuliserad albuterol för akut hyperkalemi hos patienter i hemodialys. Ann Intern Med. 1989;110:426-9.
- Allon M, Shanklin N. effekt av albuterolbehandling vid efterföljande dialytisk kaliumavlägsnande. Am J Njure Dis 1995; 26: 607-13.
- Blumberg A, Weidmann P, Shaw S, et al. Effekt av olika terapeutiska metoder på plasmakalium och huvudreglerande faktorer vid terminal njursvikt. American Journal of Medicine. 1988;85(4):507–12.
- Iqbal Z, Friedman EA. Preferredterapi av hyperkalemi vid njurinsufficiens: undersökning av nefrologiutbildning-program N Engl J Med. 1989 Jan 5; 320 (1):60-1.
- Blumberg a, Weidmann P, Ferrari P. effekt av långvarig bikarbonatadministration på plasmakalium vid terminal njursvikt. Njure Int. 1992;41:369–374.
- Fraley DS, Adler S. Korrigering av hyperkalemi med bikarbonat trots konstant blod pH. njure Int. 1977 November;12 (5): 354-60.
- Gutierrez R, Schlessinger F, Oster JR, et al. Effekt av hypertonisk kontra isotonisk natriumbikarbonat på plasmakaliumkoncentration hos patienter med njursjukdom i slutstadiet. Miner Elektrolyt Metab. 1991;17(5):297-302.
- Jentzer JC,DeWald TA, Hernandez AF. Kombination av loopdiuretika med tiazid-typ diuretika vid hjärtsvikt. J Am Coll Cardiol. 2010 november 2; 56 (19): 1527-34.
- Scherr L, Ogden DA, Mead AW, et al. Hantering av hyperkalemi med katjonbytarharts. N Engl J Med 1961; 264: 115-119.
- Flinn RB, Merrill JP, Welzant WR, et al. Behandling av den oliguriska patienten med ett nytt natriumbytarharts och sorbitol; en preliminär rapport. N Engl J Med. 1961 Jan 19; 264: 111-5.
- Sterns RH, Rojas M, Bernstein P, et al. Ionbytarhartser för behandling av hyperkalemi: är de säkra och effektiva? J Am Soc Nephrol. 2010 maj; 21 (5):733-5.
- Beccari MV, Meaney CJ. Klinisk nytta av patiromer, natriumzirkoniumcyklosilikat och natriumpolystyrensulfonat för behandling av hyperkalemi: en bevisbaserad granskning. Kärnbevis. 2017;12:11-24.
- Weir MA, Juurlink DN, Gomes T, et al. Betablockerare, trimetoprimsulfametoxazol och risken för hyperkalemi som kräver sjukhusvistelse hos äldre: en kapslad fallkontrollstudie. Clin J Am Soc Nephrol. 2010;5:1544–1551.
- Huang I. RLY5016: en ny, icke-absorberad, terapeutisk polymer för serumkaliumkontroll. J Am Soc Nephrol. 2010; 21: 482A-483A.
- Bakris GL, Pitt B, Weir MR, et al, för AMETHYST-DN-utredarna. Effekt av patiromer på serumkaliumnivå hos patienter med hyperkalemi och diabetisk njursjukdom: AMETHYST-DN randomiserad klinisk studie. JAMA. 2015;314:151–161.
- Montaperto AG, Gandhi MA, Gashlin LZ, et al. Patiromer: en klinisk granskning. Curr Med Res Opin. 2016;32(1):155-64.
- Packham DK,Kosiborod M. farmakodynamik och farmakokinetik för natriumzirkoniumcyklosilikat vid behandling av hyperkalemi. Expert Opin Läkemedelsmetab Toxicol. 2016 Mer; 12 (5):567-73.
- aska SR, Singh B, Lavin PT, et al. En fas 2-studie om behandling av hyperkalemi hos patienter med kronisk njursjukdom antyder att den selektiva kaliumfällan, ZS-9, är säker och effektiv. Njure Int. 2015;88:404–411.
- Packham DK, Rasmussen HS, Lavin PT, et al. Natrium zirkonium cyklosilikat i hyperkalemi. N Engl J Med. 2015;372:222–231.
- Meaney CJ, Beccari MV, Yang Y, et al. Systematisk granskning och metaanalys av Patiromer och Natriumzirkoniumcyklosilikat: ett nytt Armamentarium för behandling av hyperkalemi. 2017 april; 37 (4):401-411.
- Blumberg A, Roser HW, Zehnder C, et al. Plasmakalium hos patienter med terminal njursvikt under och efter hemodialys; samband med dialytisk kaliumavlägsnande och total kroppskalium. Nephrol Dial Transplantation. 1997;12:1629–1634.
- Feig P, skakade A, Sterns R. Effekt av kaliumavlägsnande under hemodialys på plasmakaliumkoncentrationen. Nephron. 1981;27:25–30.
- Agar BU, Culleton BF, Fluck R, Leypoldt JK. Kaliumkinetik under hemodialys. Hemodial Int. 2015;19:23–32.
- Alfonzo AV, Simpson K, Deighan C, Campbell S, Fox J. Modifications to advanced life support in renal failure. Resuscitation 2007;73:12–28.