Autoren: Brit Long, MD (@long_brit, SAUSHEC EM behandelnder Arzt) und Justin R. Warix, DO, FAAEM (EM behandelnder Arzt, Central Peninsula Hospital, Soldotna, AK) // Herausgegeben von: Alex Koyfman, MD (@EMHighAK, EM behandelnder Arzt, UT Southwestern Medical Center / Parkland Memorial Hospital)
Willkommen zurück bei emDocs Cases! Heute haben wir eine fallbasierte Diskussion zu einem Kernthema der EM, mit einem Blick auf einige Kontroversen und innovative Behandlungen.
—————————-
Eine 62-jährige Frau mit einer Vorgeschichte von Nierenerkrankungen bei Dialyse, Bluthochdruck und CAD zeigt Übelkeit und Schwäche. Sie hat die heutige Dialysesitzung verpasst. Ihre VS sind normal, und ihre Prüfung ist auch normal. Was ist Ihr erster Test, den Sie erhalten?
- Das EKG!
- Was ist die Literatur hinter diesem Regime? Gibt es etwas Besseres?
- Bevor wir beginnen, lassen Sie uns einige Grundlagen behandeln.
- Management
- 1) Stabilisierung der Herzmembran
- 2) Transzelluläre Verschiebung
- Kombinationsbehandlung
- 3) Kaliumausscheidung
- Was passiert bei Herzstillstand aufgrund von Hyperkaliämie?
- Schlüsselpunkte
- Referenzen/Weiterführende Literatur:
Das EKG!
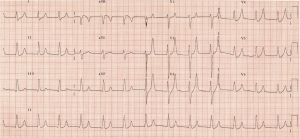
Sie sehen große, erreichte T-Wellen mit Abwesenheit von P-Wellen. Die VBG kehrt mit Kalium von 7, 3 mmol / l, mit Natrium von 140 mmol / l und normalem Laktat zurück. Sie fragen nach Ihrem Standard–Hyperkaliämie-Regime oder C BIG K DROP – siehe mehr von https://canadiem.org/tiny-tip-hyperkalemia-management/
Dieses Regime besteht klassisch aus Calcium (Gluconat oder Chloridsalz), Beta-Agonisten (10-20 mg Albuterol vernebelt) und / oder Bicarbonat (1 amp), Insulin (10 Einheiten regulär / Glucose D50 1 amp), Kayexalat (15-30 g oral oder rektal), Diuretika (Furosemid 40 mg) und Niereneinheit für die Dialyse Des Patienten.
Was ist die Literatur hinter diesem Regime? Gibt es etwas Besseres?
Bevor wir beginnen, lassen Sie uns einige Grundlagen behandeln.
– Das meiste Kalium ist intrazellulär (98%), wobei 75% im Skelettmuskel vorkommen. Ein signifikanter Gradient zwischen der intrazellulären und extrazellulären Umgebung spielt eine wichtige Rolle bei der Erzeugung zellulärer Aktionspotentiale.1-5
– Das Nierensystem spielt die wichtigste Rolle bei der Regulation von Kalium (90% der Ausscheidung). Normale Werte sind 3,5-5,0 mEq / l oder mmol /l.1,2
– Veränderungen dieser Spiegel beeinflussen die Zellmembranpotentiale und führen zu kardialen und neuromuskulären Symptomen. Die Na-K-Atpasepumpe spielt eine große Rolle im Zellmembrangradienten.
– Leichte Hyperkaliämie: 5,5-6,5 mEq / l (nahe 10% der aufgenommenen Patienten).4-7
– Moderate Werte sind 6,5-7,5 mEq / l und schwere > 7,5 mEq / L.4-7
Ätiologie: Ursachen für erhöhtes Kalium sind: excessive exogenous potassium, excessive endogenous potassium (hemolysis, rhabdomyolysis, burns, tumor lysis syndrome, trauma), redistribution (acidemia, medications (succinylcholine, beta-blockers), and insulin deficiency), decrease in excretion (renal failure/injury, decreased mineral corticoids, medications), factitious (hemolysis, thrombocytosis, venipuncture issue, leukocytosis).5-8
Clinical Manifestations: Since potassium plays an important role in Na-K-ATPase physiology, hyperkalemia can result in several important effects, primarily cardiac and neuromuscular. Klinische Merkmale sind jedoch unspezifisch und umfassen allgemeine Schwäche, Lethargie oder Verwirrung. Tiefe Sehnenreflexe können deprimiert sein oder fehlen, obwohl Hirnnerven, Zwerchfellfunktion und Empfindung typischerweise normal sind. GI-Effekte umfassen Übelkeit, Erbrechen und Durchfall.
– Das EKG ist einer der wichtigsten diagnostischen Tests bei Hyperkaliämie. Es wird klassisch angenommen, dass die vorhergesagten Änderungen 1) Spitzen-T-Wellen, 2) PR-Intervallverlängerung mit Verlust der p-Welle, 3) QRS-Erweiterung, 4) Sinuswellenmuster und 6) Asystolie folgen. Peaked T-Wellen sind ein Ergebnis von Membranpotentialänderungen im Ruhezustand.9-12
– Diese Änderungen erscheinen jedoch nicht in der richtigen Reihenfolge. Dodge et al. gefundene Patienten können vom Sinusrhythmus zum V-Fib fortschreiten.13 EKG zeigt Sensitivität von 34-43% bei der Vorhersage von Hyperkaliämie, mit Spezifität 85-86%.12,14
– Eine langsame Veränderung des Serumkaliums kann zu keinen EKG-Veränderungen führen, und Werte über 9,0 mEq / l zeigen möglicherweise nicht die erwarteten Ergebnisse.12,15
Unser Patient zeigte Schwäche und EKG-Veränderungen. Sie haben nach mehreren Medikamenten gefragt, und beginnen wir mit der Behandlung von Hyperkaliämie.
Management
– Die Behandlung hängt nicht von der Ursache der Hyperkaliämie ab, sondern muss sich darauf konzentrieren, Rhythmusstörungen und Komplikationen umzukehren oder zu vermeiden.
– Stellen Sie Ihr Sicherheitsnetz aus IV-Zugang, kontinuierlicher Überwachung und O2 her.
– Das Management konzentriert sich auf die Stabilisierung des Herzens, die transzelluläre Verschiebung und die Kaliumausscheidung. Dies muss sofort beginnen, sobald der Verdacht auf Hyperkaliämie besteht, entweder durch EKG-Veränderungen (einschließlich Spitzen-T-Wellen) oder durch Kalium > 6, 5 mmol / l. 4,5,10,11,16

1) Stabilisierung der Herzmembran
Calcium verringert den Depolarisationseffekt der Hyperkaliämie und verringert das Schwellenpotential der Herzmyozyten innerhalb von Minuten.4,5,17-19 Dies stabilisiert die Herzzellmembran, führt jedoch nicht zu einer transzellulären Verschiebung oder Ausscheidung von Kalium, was andere Medikamente erfordert.
– Calcium kann in zwei Formen gegeben werden: Chlorid- oder Gluconatsalz. Ca-Chloridsalz enthält 13,6 meq in 10 ml, während Ca-Gluconatsalz 4,6 meq in 10 ml enthält.4,5,18,19 Ca-Gluconat kann über eine periphere IV-Leitung verabreicht werden. Eine Ca-Chlorid-Extravasation kann zu Gewebenekrosen führen, und wenn möglich wird eine Mittellinie empfohlen (sofern nicht anders angegeben).)4,5
– CaCl 1 g enthält ungefähr 270 mg Ca2+, während 3 Ampullen Calciumgluconat die äquivalente Menge enthält (ungefähr 90 mg Ca2+ pro Ampulle).18,19
– Die Literatur legt nahe, dass Ca-Gluconat einen ähnlichen Zeitpunkt wie Ca-Chlorid aufweist und möglicherweise keine Leberaktivität erfordert. Mehrere Studien, die an Patienten durchgeführt wurden, die sich einer Lebertransplantation unterziehen, zeigen einen ähnlichen Anstieg der Ca nach beiden Formulierungen.19-21 Eine Studie an Hunden und pädiatrischen Patienten zeigt ähnliche Ergebnisse.21
– Der Wirkungseintritt beträgt weniger als 3 Minuten mit einer Dauer von 20-60 Minuten.4,5
Fazit: 1 g (10 ml) Ca-Gluconat IV sollte Patienten mit EKG-Befunden (Spitzen-T-Wellen oder schlechter) mit einer Neubewertung innerhalb von 5 Minuten verabreicht werden. Mehr Kalzium sollte zur Verfügung gestellt werden, wenn keine Änderung oder Verschlechterung im EKG beobachtet wird. Ein Patient mit Herzstillstand oder mit zentralem Zugang sollte 1 g Ca-Chlorid IV erhalten.
Gibt es eine andere Option zur Herzstabilisierung? Hypertonische Kochsalzlösung (3%) kann in 100-ml-Boli verwendet werden, obwohl dies überwiegend bei Patienten mit Hyponatriämie und Hyperkaliämie untersucht wurde.22
2) Transzelluläre Verschiebung
Dies sollte mit oder unmittelbar nach Kalzium erfolgen, um Kalium neu zu verteilen.4,5,23-25

A) Insulin und Glukose – Diese Maßnahmen senken das Serumkalium dosisabhängig.4,5,23-26 Die Aktivierung der Na-K-ATPase und die intrazelluläre Pumprekrutierung (GLUT4-Rezeptoren) an der Zellmembran sind für den intrazellulären K-Transport verantwortlich.27
– Klassisch wird reguläres Insulin 10-20 Einheiten mit Dextrose 25 g (ein Ampere D50) bereitgestellt, wenn der Blutzuckerspiegel unter 250 mg / dl liegt.4,5,28,29
– Insulin und Glukose verringern Kalium um 0,45-0,61 mmol / L innerhalb von 15 Minuten,30-32 0.87 mmol / l nach 30 Minuten,33,34 und 0, 47 mmol / l nach einer Stunde.23,24,33,34 Andere Studien deuten darauf hin, dass es zu einer Abnahme von bis zu 1,2 mmol / l führen kann.23,24
– Insulin / Glukose hat einen Wirkungseintritt von weniger als 15 Minuten (häufiger 5-10 Minuten) und eine maximale Wirkungsdauer von 25-30 Minuten.23,24 Die Wirkdauer beträgt 2 Stunden.
– Risiken umfassen Hypoglykämie, die oft unterschätzt wird. Diese Rate erreicht 8, 7% mit 10 Einheiten Normalinsulin.35 In einer Studie an Patienten mit Niereninsuffizienz im Endstadium wurde eine Rate von 13% vorgeschlagen,36 die bei Hämodialysepatienten nach 60 Minuten 75% erreicht.26 Eine systematische Überprüfung schlägt 18% vor.26
– Die zu liefernde Glukosemenge kann schwer zu bestimmen sein, und Tabelle 1 unten bietet ein einfach zu befolgendes Mittel, um zu bestimmen, was bereitgestellt werden sollte.
– Faktoren sind das Fehlen eines früheren Diabetes, das Fehlen von Diabetesmedikamenten und eine niedrigere Glukose vor der Behandlung. Eine Nierenschädigung oder -erkrankung ist ein potenzieller Faktor, da Insulin renal metabolisiert wird.4,5,36
– Eine mögliche Änderung umfasst die Verwendung von kurz wirkendem Insulin wie Lispro oder Aspart, die kürzere Halbwertszeiten besitzen, schneller resorbiert werden und bei Nierenversagen / -verletzung nicht verlängert werden. Dies kann als kurzwirksamer Insulinbolus von nur 10 Einheiten oder als 6-Einheiten-Bolus gefolgt von einer Infusion von 20 Einheiten pro Stunde mit Lispro oder Aspart erfolgen. Diese Therapien führen zu einer ähnlichen Abnahme des Serumkaliums, während sie zu einer geringeren Hypoglykämie führen.4,5
– Nur Glukose wird nicht empfohlen, was zu Hypertonie und Hyperkaliämie führen kann.37,38
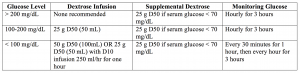
Bottom Line: Kurz wirkendes Insulin 10 Einheiten IV, mit Glukoseinfusion wie oben.

B) Beta-Agonisten – Katecholamine erhöhen die Aktivität der Na-K-Atpasepumpe und des Na-K-2Cl-Cotransporters.1-5,39,40
– Vernebeltes Albuterol wird in Dosen von 10-20 mg anstelle der normalen 5 mg bei obstruktiven Erkrankungen verabreicht.
– Levalbuterol und Albuterol zeigen die gleiche Fähigkeit, Kalium zu verringern.4,5,23,24
-Albuterol kann IV in Dosen von 0,50 mg und Terbutalin IM in Dosen von 0,25 mg verabreicht werden. 4,5,23,24,31,41-43
– Kalium nimmt um 0,6 mmol / l mit 10 mg und 1,0 mmol / l mit 20 mg nach einer Stunde ab.31,41-43
– Beginn ist 20-30 Minuten, mit einer Dauer von über zwei Stunden.31,41-43
– IV Formulierungen umfassen Adrenalin, Albuterol 0,5 mg oder Salbutamol 2,5 mg, obwohl Nebenwirkungen häufiger sind.23,24,34
– Nebenwirkungen sind Tremor, Herzklopfen und Angstzustände. IV-Formen haben ein höheres Risiko für erhöhten Blutdruck und Kopfschmerzen.
– Die Kombinationsbehandlung mit Insulin und Glukose führt zu einer noch stärkeren Abnahme des Kaliums, 1.2-1,5 mmol / l eine Stunde nach der Verabreichung des Medikaments.31,41-43
Bottom Line: Albuterol 20 mg in 4 ml normaler Kochsalzlösung über 10 Minuten vernebelt.

C) Natriumbicarbonat – Bolus Natriumbicarbonat wurde zur akuten Behandlung von Hyperkaliämie empfohlen, basierend auf Studien zur Bewertung einer verlängerten Bicarbonatinfusion (über Stunden).23,24,31,32,44-46
– Die Literatur bei Patienten mit normalem pH-Wert unterstützt jedoch kein Bicarbonat für Hyperkaliämie.4,5,23,24
– Im Vergleich zu anderen Mitteln führt Bicarbonat nach 30 und 60 Minuten nicht zu einer signifikanten Abnahme des Kaliums.23,24,32 Mehrere kontrollierte Studien zeigen, dass Natriumbicarbonat das Kalium nicht innerhalb von 60 Minuten verringert.4,5,23,24 Studien, die eine Abnahme des über Stunden infundierten Bikarbonats (anstelle von Bolus) und bei Patienten mit Aziämie nahe legen.47,48
Kombinationsbehandlung
– Die Verwendung mehrerer Wirkstoffe bietet das beste Mittel zur Kaliumumverteilung, wobei Cochrane Review kombinierte Insulin-, Glukose- und Beta-Agonisten empfiehlt.4,5,23-26
– In: Allon et al. findet maximale Abnahme des Kaliums um 1,21 mmol/l mit IV Insulin Glucose mit vernebeltem Albuterol.31
– Bicarbonat sollte nur angewendet werden, wenn der Patient azid ist.4,5
Fazit: Natriumbicarbonat kann bei Patienten mit Aziämie und Hyperkaliämie angewendet werden, ist jedoch bei anderen Patienten nicht nützlich. Die Kombinationstherapie ist wirksam mit Beta-Agonisten und Insulin / Glucose bei der Kaliumverschiebung.
Die Glukose des Patienten beträgt 153. Sie geben Calciumgluconat 10% 10 ml IV, gefolgt von 10 Einheiten kurz wirkendem Insulin mit einem amp D50 und 20 mg Albuterol vernebelt. Was ist dein nächster Schritt?
3) Kaliumausscheidung
Zu den Ausscheidungsmitteln gehören Urin, GI-System und Blut.1-5 Nieren sind der vorherrschende Ausscheidungsweg. Ärzte sollten den Volumenstatus des Patienten und die Fähigkeit zur Urinproduktion beurteilen. Wenn der Patient Urin produzieren kann, ist ein Diuretikum eine gültige Option.4,5 Die Hämodialyse ist jedoch das beste Mittel zur endgültigen Kaliumentfernung.

A) Harndiurese – Dies kann verwendet werden, während der Patient für die Hämodialyse vorbereitet wird. Harndiurese ist nicht hilfreich, wenn der Patient keinen Urin produzieren kann, obwohl es bei Patienten mit mäßig eingeschränkter Nierenfunktion hilfreich sein kann.4,5
– Schleifendiuretika wie Furosemid sorgen für die größte Kaliumausscheidung im Urin.
– Die Kombination mit Acetazolamid kann die Kaliumausscheidung weiter erhöhen, obwohl dieses Mittel allein nicht empfohlen wird.49
– Diese Mittel sind am besten bei Patienten mit Hypervolämie oder Euvolämie. Falls vorhanden, sollten Ärzte die Harnausscheidung und die Elektrolyte sorgfältig überwachen.
– Bei Hypovolämie sollten intravenöse Flüssigkeiten bereitgestellt werden. In diesem Beitrag wird nicht bewertet, was am besten ist, aber die Literatur legt nahe, dass laktierte Ringer oder Plasmalyt besser sind als normale Kochsalzlösung. Siehe diesen Beitrag von Josh Farkas bei PulmCrit für mehr: https://emcrit.org/pulmcrit/myth-busting-lactated-ringers-is-safe-in-hyperkalemia-and-is-superior-to-ns/ .
B) GI – Es stehen mehrere Optionen zur Verfügung, wobei mehrere neue Agenten bessere Optionen als Kayexalat bieten.
– Natriumpolystyrolsulfonat (SPS) oder Kayexalat ist ein Ionenaustauscherharz, das Natrium gegen Ammonium, Calcium, Magnesium und Kalium austauscht, um die Kaliumelimination durch Kot zu ermöglichen.4,5,23-26 Leider ist die Literatur hinter SPS extrem schwach, wobei neuere Studien und Cochrane Reviews gegen seine Verwendung sprechen.50,51 Dieses Medikament liefert eine Natriumbelastung, während der Patient einem Risiko für Verstopfung, Obstruktion und noch schlimmer für Darmischämie und Nekrose ausgesetzt ist. Das Medikament besitzt sogar eine Black-Box-Warnung von der FDA.4,5,23,24,52 Weitere Informationen finden Sie unter http://www.emdocs.net/skeptical-em-myths-evidence/ und http://rebelem.com/kayexalate-useful-treatment-hyperkalemia-emergency-department/
– Patiromer ist ein synthetisches Polymer, das aus nicht absorbierbaren kugelförmigen Perlen besteht.52,53 Der Wirkungseintritt des Medikaments beträgt 7-48 Stunden, die Wirkungsdauer 12-24 Stunden. 52-54 Gesunde Probanden zeigen eine dosisabhängige Abnahme des Kaliums um 15-20 mmol.55-57 Dosen von 15-30 g / Tag scheinen wirksam zu sein. Die häufigste Nebenwirkung ist Hypomagnesiämie (8,6%), obwohl bei diesen Patienten keine Herzrhythmusstörungen festgestellt wurden. Bemerkenswert ist, dass das Medikament eine Black-Box-Warnung für die Trennung von mindestens sechs Stunden von anderen oralen Medikamenten besitzt.4
– Natriumzirkoniumcyclosilikat (ZS-9) ist ein synthetisches Polymer, das aus nicht absorbierbaren kugelförmigen Perlen besteht.53,54 Das Medikament bindet mehr als das Neunfache der Kaliummenge im Vergleich zu SPS, da eine Bindungspore innerhalb der Kristallstruktur spezifisch an Kalium bindet.143.149 Der Wirkungseintritt von ZS-9 beträgt 1-6 Stunden, die Wirkungsdauer 4-12 Stunden. Mehrere Studien unterstützen seine Verwendung, wobei 10 g / Tag Kalium um 0, 4 mmol / l nach einer Stunde und 0, 7 mmol / l nach 4 Stunden verringern.58-60
– Eine Metaanalyse verglich Patiromer und ZS-9, wobei festgestellt wurde, dass Patiromer das Kalium am 3. Tag der Behandlung um 0, 36 mEq / l senkt.61 ZS-9 zeigt eine Abnahme um 0,17 mEq / l nach einer Stunde und 0,67 mEq / l nach 2 Tagen.61

C) Dialyse – Dies ist der wirksamste Weg, um Kalium zu entfernen, wobei Kalium um 1 mmol / l nach 1 Stunde und 2 mmol / l nach 2-3 Stunden abnimmt. Niedrigeres Kaliumdialysat und erhöhter Blutfluss können zu einer schnelleren Abnahme des Serumkaliums führen.4,5
– Erhöhungen der maschinellen Blutpumpendrehzahl und der Plasma-Dialysat-Konzentration können das Kalium innerhalb von Minuten verringern; daher die Bedeutung der Dialyse (insbesondere bei Herzstillstand).4,5,41
– Nach der Dialyse kann eine Rebound-Hyperkaliämie auftreten, die wahrscheinlich mit dem Kaliumspiegel vor der Dialyse zusammenhängt.4,5
– Eine Hämodialyse sollte frühzeitig in Betracht gezogen werden bei Patienten mit diagnostiziertem Nierenversagen, Unfähigkeit zur Urinproduktion, Hyperkaliämie, die gegen andere Behandlungen resistent ist, Herzstillstand und ausgeprägter Gewebezerstörung.62-64
Endergebnis: Die Dialyse ist am wirksamsten bei der endgültigen Kaliumentfernung. SPS ist nicht wirksam und sollte aufgrund des Risikos einer Kolonnekrose vermieden werden.
Sie rufen den Nephrologen bezüglich der Dialyse an und wiederholen ein EKG, das einen normalen Sinusrhythmus mit einer Rate von 72 Schlägen pro Minute zeigt. Der Nephrologe gibt an, dass sie gleich unten sein wird, um den Patienten zu sehen.
Was passiert bei Herzstillstand aufgrund von Hyperkaliämie?
Hyperkaliämie verändert das Ruhepotential der Kardiomyozyten, was zur Inaktivierung der Natriumkanäle und zur Blockierung der Überleitung führt. Patienten, die aufgrund von Hyperkaliämie in Arrest stehen, benötigen sofortige Kompressions- und ACLS-Maßnahmen.28,29
– Patienten mit Herzstillstand mit bekannter Niereninsuffizienz in der Vorgeschichte, kritische Krankheit oder Hämodialyse erfordern eine schnelle Blutgasuntersuchung Kaliummessung.
– Verdacht auf Hyperkaliämie als Ätiologie erfordert Calciumchlorid 10% (1 amp oder 10 ml), mit wiederholter Dosierung bis QRS < 100 ms, durch periphere IV oder zentrale Leitung.28,29
– Epinephrin sollte ebenso wie Insulin und Glukose zur Verfügung gestellt werden.
– Natriumbicarbonat kann als 1 Ampere bereitgestellt werden.
– Sobald die Hyperkaliämie bei VBG oder anderen Labortests bestätigt wurde, ist eine Hämodialyse unerlässlich.
– ROSC kann nach einer Stabilisierung der Calciumchloridmembran auftreten, die 20-30 Minuten dauert. An diesem Punkt sind intrazelluläre Verschiebung und Elimination Ziele.4,5,28,29,65
Schlüsselpunkte
– Kalium spielt eine Schlüsselrolle in der Physiologie und wird vorwiegend intrazellulär gefunden. Hyperkaliämie führt zu einer Veränderung der Zellmembranpotentiale, hauptsächlich in Herz- und neuromuskulären Zellen.
– EKG ist der erste wesentliche Test, aber das Fehlen von Befunden kann nicht als Hyperkaliämie ausgeschlossen werden.
– Das Management umfasst die Stabilisierung der Herzmembran, die transzelluläre Verschiebung und die Ausscheidung.
– Calciumgluconat 10% kann zur Membranstabilisierung verabreicht werden, es sei denn, der Patient befindet sich in einem Herzstillstand, bei dem 10 ml Calciumchlorid verabreicht werden sollten.
– Beta-Agonisten und kurz wirkendes Insulin mit Glucose sind wirksam bei der intrazellulären Kaliumverschiebung. Die Dextrose-Infusion sollte auf der Grundlage von Serumglukose erfolgen.
– Natriumbicarbonat wird nicht empfohlen, es sei denn, der Patient ist azid.
– Die Ausscheidung umfasst Harndiurese, GI-Elimination und Hämodialyse.
– SPS oder Kayexalat wird nicht empfohlen. Neue Medikamente wie Patiromer und Natriumzirkoniumcyclosilikat sind vielversprechend für die GI-Ausscheidung.
– Dialyse ist das ultimative Mittel zur Entfernung von Kalium. Lactated Ringers und Plasmalyte können bei Bedarf sicherer für die Flüssigkeitswiederhydratation sein.
Referenzen/Weiterführende Literatur:
- Faridi AB, Weisberg LS. Säure-Base-, Elektrolyt- und Stoffwechselstörungen. In: Zeitschrift für Psychiatrie und Psychotherapie. Parrillo JE, Dellinger RP (Hrsg.). Dritte Auflage. Philadelphia, Elsevier, 2008;1203-1243.
- Mount DB, Zandi-Nejad K. Störungen des Kaliumhaushalts. In: Brenner und Rector’s The Kidney, 9. Aufl., WB Saunders & Company, Philadelphia 2011. s.640.
- Braun RS. Kaliumhomöostase und klinische Implikationen. Bin J Med.1984 November 5;77(5A): 3-10.
- Niere International 2016;89:546-554.
- Weisberg LS. Management von schwerer Hyperkaliämie. In: Crit Care Med. 2008;36(12):3246-51.
- Gennari FJ: Störungen der Kaliumhomöostase. Hypokaliämie und Hyperkaliämie. Crit Pflege Clin 2002;18:273-288
- Stevens MS, Dunlay RW. Hyperkaliämie bei Krankenhauspatienten. Int Urol Nephrol 2000; 32:177-180.
- Mandalay. Hypokaliämie und Hyperkaliämie. Med Clin Norden bin. 1997;81(3):611-639.
- Fisch C. Zusammenhang von Elektrolytstörungen mit Herzrhythmusstörungen. Auflage 1973; 47:408-419.
- Surawicz B. Elektrolyte und das Elektrokardiogramm. Postgraduierte Med 1974; 55:123–129.
- Freeman K,Feldman JA, Mitchell P, et al. Auswirkungen der Präsentation und Elektrokardiogramm rechtzeitig zur Behandlung von Hyperkaliämie. In: Acad Emerg Med. 2008 Beschädigen;15(3): 239-49.
- Mattu A, Brady WJ, Robinson D. Elektrokardiographische Manifestationen von Hyperkaliämie. In: Am J Emerg Med. 2000; 18: 721–729.
- Ausweichen HT, Gewähren RP, Seavey PW. Die Wirkung der induzierten Hyperkaliämie auf das normale und abnormale Elektrokardiogramm. Am Herz J.1953 Mai;45(5): 725-40.
- Zaunkönig KD,Slovis CM, Slovis BS. Die Fähigkeit von Ärzten, Hyperkaliämie aus dem EKG vorherzusagen. In: Ann Emerg Med. 1991 November;20(11): 1229-32.
- Szerlip HM,Weiss J, Singer I. Tiefe Hyperkaliämie ohne elektrokardiographische Manifestationen. Bin J Niere Dis. 1986 Juni;7(6): 461-5.
- Montague BT, Ouellette JR., Buller GK. Retrospektive Überprüfung der Häufigkeit von EKG-Veränderungen bei Hyperkaliämie. Klinische Zeitschrift der American Society of Nephrology: CJASN. 2008;3(2):324-330.
- Chamberlain M. Notfallbehandlung von Hyperkaliämie. Lancet. 1964;1:464–467.
- Bisogno JL, Langley A, Von Dreele Mm. Wirkung von Kalzium, um die elektrokardiographischen Effekte von Hyperkaliämie im isolierten Rattenherz umzukehren: Eine prospektive Dosis-Wirkungs-Studie. Kritische Pflege Med 1994; 22:697-704.
- Martin T, Kang Y, Robertson K, et al. Ionisation und hämodynamische Wirkungen von Calciumchlorid und Calciumgluconat in Abwesenheit von Leberfunktion. Anästhesie 1990;73:62-5.
- Davey M, Caldicott D. Calciumsalze bei der Behandlung von Hyperkaliämie. Zeitschrift für Notfallmedizin: EMJ. 2002;19(1):92-93.
- Cote CJ, Tropfen LJ, Daniels AL, et al. Calciumchlorid versus Calciumgluconat: vergleich von Ionisations- und kardiovaskulären Wirkungen bei Kindern und Hunden. Anästhesiologie 1987;66: 465-70.
- Ballantyne F III, Davis LD, Reynolds EW Jr, et al. Zelluläre Basis für die Umkehrung hyperkaliämischer elektrokardiographischer Veränderungen durch Natrium. Am J Physiol 1975; 229:935-940.
- Batterink J, Cessford TA, Taylor RAI. Pharmakologische Interventionen zur akuten Behandlung von Hyperkaliämie bei Erwachsenen. Cochrane Database of Systematic Reviews 2015, Ausgabe 10. Kunst. Nein.: CD010344. DOI: 10.1002/14651858.CD010344.pub2.
- Mahoney BA, Smith WA, Lo DS, et al. Notfallmaßnahmen bei Hyperkaliämie. Cochrane Database Syst Rev. 2005 Apr 18;(2):CD003235.
- Elliott MJ, Ronksley PE, Clase CM, et al. Management von Patienten mit akuter Hyperkaliämie. 2010;182:1631–1635.
- Harel Z, Kamel KS. Optimale Dosis und Art der Verabreichung von intravenösem Insulin bei der Behandlung von Notfall-Hyperkaliämie: Eine systematische Überprüfung. Barretti P, Hrsg. Plus EINS. 2016;11(5):e0154963.
- Ho K. A. schnelle Reaktion: Insulin-stimulierter Kalium- und Glukosetransport im Skelettmuskel. In: Clin J Am Soc Nephrol. 2011;6:1513–1516.
- Soar J, Perkins GD, Abbas G, et al. Richtlinien des Europäischen Wiederbelebungsrates für die Wiederbelebung 2010 Abschnitt 8. Herzstillstand unter besonderen Umständen: Elektrolytstörungen, Vergiftung, Ertrinken, versehentliche Unterkühlung, Hyperthermie, Asthma, Anaphylaxie, Herzoperation, Trauma, Schwangerschaft, Stromschlag. Wiederbelebung. 2010;81:1400–1433.
- Vanden Hoek TL, Morrison LJ, Shuster M, et al. Teil 12: Herzstillstand in besonderen Situationen: 2010 Richtlinien der American Heart Association für kardiopulmonale Reanimation und kardiovaskuläre Notfallversorgung. Durchblutung. 2010;122(Ergänzung 3): S829-S861.
- Li Q, Zhou MT, Wang Y, et al. Wirkung von Insulin auf Hyperkaliämie während des anhepatischen Stadiums der Lebertransplantation. Welt J Gastroenterol 2004;10:2427-9.
- Allon M, Copkney C. Albuterol und Insulin zur Behandlung von Hyperkaliämie bei Hämodialysepatienten. Niere Int 1990;38(5): 869-72.
- Allon M, Shanklin N. Wirkung der Bicarbonat-Verabreichung auf Plasma-Kalium bei Dialysepatienten: Wechselwirkungen mit Insulin und Albuterol. Am J Nieren Dis 1996; 28: 508-14.
- Mahajan SK, Mangla M, Kishore K. Vergleich von Aminophyllin– und Insulin-Dextrose-Infusionen in der akuten Therapie der Hyperkaliämie bei Nierenerkrankungen im Endstadium J Assoc Physicians India 2001; 49: 1082-5.
- Ngugi NN, McLigeyo SO, Kayima JK. Behandlung der Hyperkaliämie durch Veränderung des transzellulären Gradienten bei Patienten mit Nierenversagen: Wirkung verschiedener therapeutischer Maßnahmen Afr Med J 1997;74:503-9.
- Schafers S, Naunheim R, Vijayan A, et al. Inzidenz von Hypoglykämie nach insulinbasierter akuter Stabilisierung der Hyperkaliämie-Behandlung. J Hosp Med. 2012;7(3):239-242.
- Apel J, Reutrakul S, Baldwin D. Hypoglykämie bei der Behandlung von Hyperkaliämie mit Insulin bei Patienten mit Nierenerkrankungen im Endstadium. Clin, J. 2014;7(3): 248-250.
- Goldfarb S, Cox M, Sänger I, et al. Akute Hyperkaliämie durch Hyperglykämie induziert: hormonelle Mechanismen. In: Ann Intern Med. 1976;84:426–432.
- Palmer BF. Regulierung der Kaliumhomöostase. In: Clin J Am Soc Nephrol. 2015;10:1050–1060.
- Clausen T, Everts MICH. Regulierung der Na, K-Pumpe im Skelettmuskel. Niere Int 1989; 35:1-13.
- Moratinos J,Reverte M. Auswirkungen von Katecholaminen auf das Plasmakalium: die Rolle von Alpha- und Beta-Adrenozeptoren. In: Fundam Clin Pharmacol. 1993;7(3-4):143-53.
- Allon M. Hyperkaliämie bei Nierenerkrankungen im Endstadium: Mechanismen und Management. J Am Soc Nephrol 1995; 6:1134.
- Allon M, Dunlay R, Copkney C. Vernebeltes Albuterol zur akuten Hyperkaliämie bei Hämodialysepatienten. In: Ann Intern Med. 1989;110:426-9.
- Allon M, Shanklin N. Wirkung der Albuterol-Behandlung auf die nachfolgende dialytische Kaliumentfernung. Am J. Dis 1995;26:607-13.
- Blumberg A, Weidmann P, Shaw S, et al. Wirkung verschiedener therapeutischer Ansätze auf Plasmakalium und wichtige regulierende Faktoren bei terminalem Nierenversagen. In: American Journal of Medicine. 1988;85(4):507–12.
- Iqbal Z, Friedman EA. Preferredtherapy von Hyperkaliämie bei Niereninsuffizienz: Survey of nephrology Training-Programm N Engl J Med. 5. Januar 1989;320(1):60-1.
- Blumberg A, Weidmann P, Ferrari P. Wirkung einer verlängerten Bicarbonatverabreichung auf Plasmakalium bei terminalem Nierenversagen. Niere Int. 1992;41:369–374.
- Fraley D.S.,Adler S. Korrektur der Hyperkaliämie durch Bicarbonat trotz konstantem pH-Wert im Blut. 1977 November;12(5):354-60.
- Gutierrez R,Schlessinger F, Oster JR, et al. Wirkung von hypertonischem versus isotonischem Natriumbicarbonat auf die Plasmakaliumkonzentration bei Patienten mit Niereninsuffizienz im Endstadium. In : Miner Electrolyte Metab. 1991;17(5):297-302.
- Jentzer JC,DeWald TA, Hernandez AF. Kombination von Schleifendiuretika mit Thiazid-Diuretika bei Herzinsuffizienz. J Am Coll Cardiol. 2010 November 2;56(19): 1527-34.
- Scherr L, Ogden DA, Mead AW, et al. Management von Hyperkaliämie mit einem Kationenaustauscherharz. N Engl J Med 1961; 264: 115-119.
- Flinn RB, Merrill JP, Welzant WR, et al. Behandlung des oligurischen Patienten mit einem neuen Natriumaustauscherharz und Sorbit; ein vorläufiger Bericht. In: N Engl J Med. 1961. Januar 19;264:111-5.
- Sterns RH,Rojas M, Bernstein P, et al. Ionenaustauscherharze zur Behandlung von Hyperkaliämie: Sind sie sicher und wirksam? J Am Soc Nephrol. 2010 Mai;21(5):733-5.
- Beccari MV, Meaney CJ. Klinischer Nutzen von Patiromer, Natriumzirkoniumcyclosilikat und Natriumpolystyrolsulfonat zur Behandlung von Hyperkaliämie: eine evidenzbasierte Überprüfung. Kern Beweise. 2017;12:11-24.
- Weir MA, Juurlink DN, Gomes T, et al. Betablocker, Trimethoprimsulfamethoxazol und das Risiko einer Hyperkaliämie, die bei älteren Menschen einen Krankenhausaufenthalt erfordert: eine verschachtelte Fall-Kontroll-Studie. In: Clin J Am Soc Nephrol. 2010;5:1544–1551.
- Huang I. RLY5016: ein neuartiges, nicht absorbiertes therapeutisches Polymer zur Serumkaliumkontrolle. J Am Soc Nephrol. 2010;21:482A-483A.
- Bakris GL, Pitt B, Weir MR et al. für die AMETHYST-DN-Ermittler. Wirkung von Patiromer auf den Serumkaliumspiegel bei Patienten mit Hyperkaliämie und diabetischer Nierenerkrankung: die randomisierte klinische Studie AMETHYST-DN. JAMA. 2015;314:151–161.
- Montaperto AG,Gandhi MA, Gashlin LZ, et al. Patiromer: eine klinische Überprüfung. In: Curr Med Res Opin. 2016;32(1):155-64.
- Packham DK,Kosiborod M. Pharmakodynamik und Pharmakokinetik von Natriumzirkoniumcyclosilikat bei der Behandlung von Hyperkaliämie. Experte Opin Droge Metabicol. 2016 Mai;12(5):567-73.
- Ash SR, Singh B, Lavin PT, et al. Eine Phase-2-Studie zur Behandlung von Hyperkaliämie bei Patienten mit chronischer Nierenerkrankung legt nahe, dass die selektive Kaliumfalle ZS-9 sicher und effizient ist. Niere Int. 2015;88:404–411.
- Packham DK, Rasmussen HS, Lavin PT, et al. Natriumzirkoniumcyclosilikat bei Hyperkaliämie. In: N Engl J Med. 2015;372:222–231.
- Meaney CJ,Beccari MV, Yang Y, et al. Systematische Überprüfung und Metaanalyse von Patiromer und Natriumzirkoniumcyclosilikat: Ein neues Armamentarium zur Behandlung von Hyperkaliämie. 2017 April;37(4): 401-411.
- Blumberg A, Roser HW, Zehnder C, et al. Plasmakalium bei Patienten mit terminaler Niereninsuffizienz während und nach Hämodialyse; Zusammenhang mit der Entfernung von dialytischem Kalium und dem Gesamtkörperkalium. Nephrolithiasis Transplantation. 1997;12:1629–1634.
- Feig P, Shook A, Sterns R. Wirkung der Kaliumentfernung während der Hämodialyse auf die Plasmakaliumkonzentration. Nephron. 1981;27:25–30.
- Agar BU, Culleton BF, Fluck R, Leypoldt JK. Kaliumkinetik während der Hämodialyse. Hemodial Int. 2015;19:23–32.
- Alfonzo AV, Simpson K, Deighan C, Campbell S, Fox J. Modifications to advanced life support in renal failure. Resuscitation 2007;73:12–28.